多基因表达与结直肠癌患者病理特征对预后的风险模型构建分析
高艳红,李华,赵金来,王阳
结直肠癌(colorectal cancer,CRC)是世界范围内最常见、发病率最高的癌症之一,占所有新发癌症的10%,2020年占所有癌症死亡人数的9.4%[1-2]。CRC的发生发展受年龄、遗传等不可改变的风险因素影响,还与环境及饮食习惯等可控因素相关[3]。到2030年,预计全球CRC负担将增加60%,每年新增病例超过220万例,且超过110万人因此死亡[4]。外科手术是CRC最重要的治疗方式之一,不同CRC患者的预后差异很大,5年生存率在10%~90%,故准确评估CRC患者预后是一项严峻的挑战[5-6]。目前,预后评估主要基于组织学特征及病理分期,但即使对患者进行分层处理后,同一危险分层的患者生存时间也存在差异,这严重影响了患者预后的评估[7]。基因组的不稳定性是CRC发展的重要特征[8],肿瘤DNA、肿瘤源性细胞及血液中的miRNA常用于CRC的诊断。研究显示,晚期恶性病变可使循环核酸水平升高约15倍[9],提示CRC患者预后可能与基因表达间存在一定联系。故基于此,本研究通过对多基因表达与CRC患者预后间的关系进行分析,并构建预测模型,以便对CRC患者预后提供敏感、特异的预测模型,现将研究结果报道如下。
1 资料与方法
1.1 临床资料 选择2019年1月—2021年1月于唐山市中心医院消化内科及胃肠外科行手术治疗的299例结直肠癌患者纳入研究,根据患者预后将其分为预后良好组及预后不良组,预后不良组患者TMN分期Ⅳ期及低分化比例明显高于预后良好组(P<0.01),而2组患者性别、年龄、BMI、吸烟史、饮酒史、家族史、肿瘤部位、肿瘤直径、基础疾病等资料比较差异均无统计学意义(P>0.05),见表1。本研究通过医院伦理委员会审核并批准(20181226318),患者及家属均知情同意并签署知情同意书。
1.2 病例选择标准 (1)纳入标准:①经病理确诊为结直肠癌;②首次行手术治疗;③年龄18~75岁;④病例资料完整者。(2)排除标准:①合并其他肿瘤患者;②合并炎性反应,心、脑、肾等脏器功能障碍不耐受手术患者;③合并血液系统或自身免疫系统疾病者;④合并感染性疾病者;⑤合并精神或神经系统疾病,不能配合者。
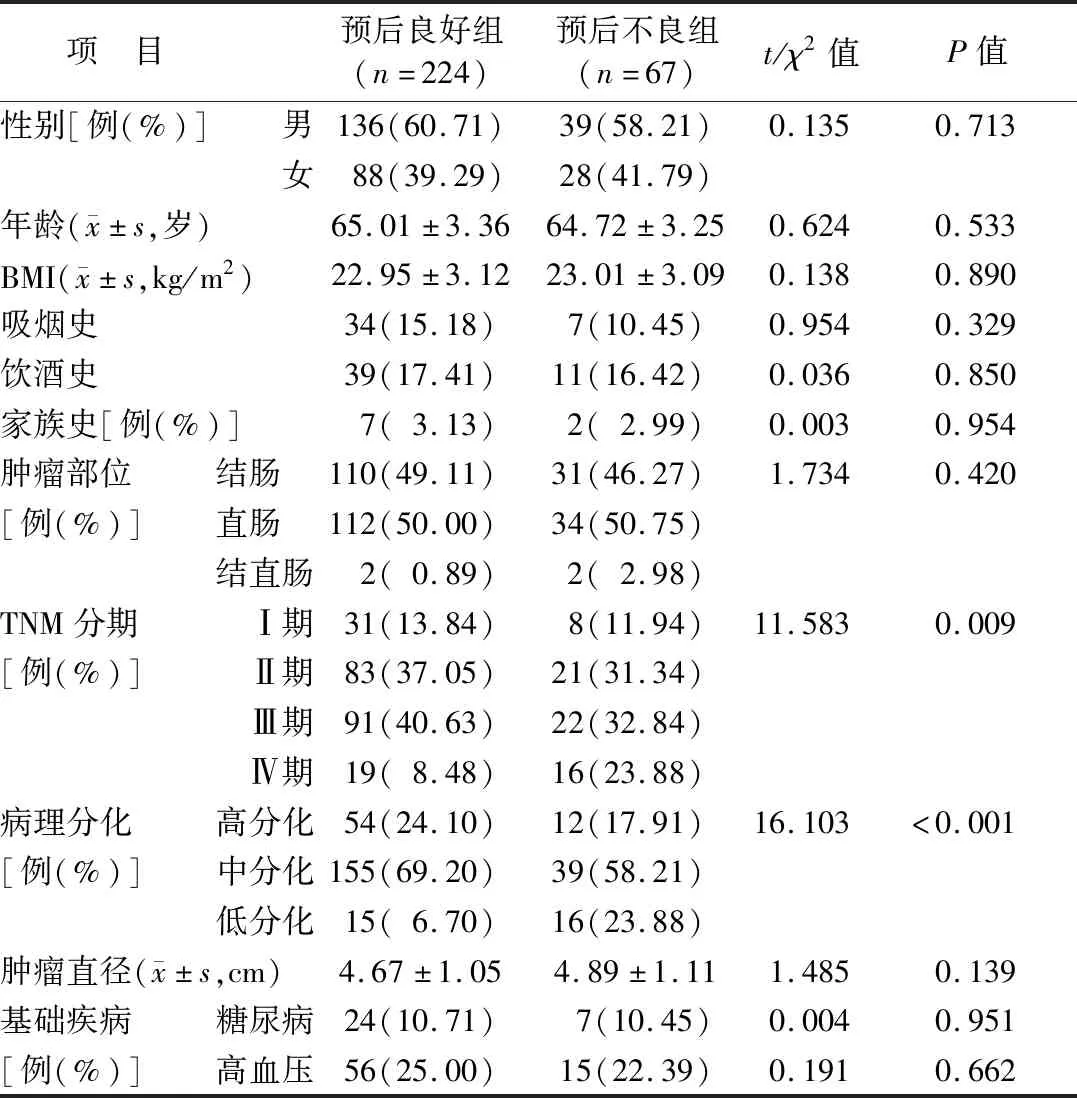
表1 预后良好组及预后不良组结直肠癌患者基线资料比较Tab.1 Comparison of baseline data of colorectal cancer patients between good prognosis group and poor prognosis group
1.3 观察指标与方法
1.3.1 相关基因表达水平检测:采用实时荧光定量逆转录聚合酶链反应(quantitative reverse transcription PCR,qRT-PCR)对基因的表达量进行检测,拟研究Cdc2样激酶1(Cdc2-like kinases,CLK1)、溶质载体家族2成员3(solute carrier family 2 member 3,SLC2A3)、颗粒酶B(granzyme B,GZMB)及趋化因子配体11(chemokine C-X-C motif ligand 11,CXCL11)基因表达水平。患者均于入院次日清晨抽取空腹肘静脉血5 ml,离心留取上层血清,置于-20℃环境保存。采用TRIzolTM试剂(Takara生物有限公司生产)提取血清总RNA,用PrimeScriptTM RT试剂盒(Takara生物有限公司生产)进行反转录,取cDNA作为荧光定量模板。反应条件为:95℃ 5 min、95℃ 30 s、60℃ 30 s、72℃ 30 s,共45个循环。采用2-ΔΔCt法计算基因的相对表达量(以健康对照人群基因的中位表达量为1)。
1.3.2 随访:对患者预后情况进行为期1年的随访,术后前3个月每个月要求患者于门诊随诊,后每3个月至医院随访1次,若患者未能如期回院面访,则对患者进行电话或微信随访。预后不良定义为结直肠癌患者肿瘤发生、发展、转移、复发或患者死亡。随访过程中有8例患者失联,按脱落处理,最终共纳入患者291例,其中预后不良(组)患者67例,预后良好(组)患者224例。
2 结 果
2.1 2组患者基因相对表达量比较 预后不良组患者的CLK1、SLC2A3 mRNA表达水平明显高于预后良好组,而GZMB、CXCL11 mRNA表达水平明显低于预后良好组(P均<0.01),见表2。
2.3 结直肠癌患者预后影响因素COX回归分析 以结直肠癌患者预后为因变量,上述资料中P<0.05项目(病理分化程度、TNM分期、CLK1、SLC2A3、GZMB、CXCL11)为自变量,进行单因素COX回归分析显示,高、中分化,TMN分期Ⅰ期、Ⅱ期及Ⅲ期,高GZMB、CXCL11 mRNA表达是结直肠癌患者预后良好的保护因素,高CLK1、SLC2A3 mRNA表达是结直肠癌患者预后不良的危险因素(P均<0.05);多因素COX回归分析显示,高CLK1、SLC2A3 mRNA表达是结直肠癌患者预后不良的危险因素,高GZMB、CXCL11 mRNA表达是结直肠癌患者预后不良的保护因素(P均<0.01),见表3。
表2 2组结直肠癌患者基因相对表达量比较Tab.2 Comparison of relative gene expression in colorectal cancer patients between the two groups
2.4 风险预测因子的选择及预测风险模型图的构建 根据COX回归分析结果,CLK1、SLC2A3、GZMB、CXCL11 mRNA构建多基因表达风险模型图,见图1。风险评分公式=CLK1×1.994+SLC2A3×2.027-GZMB×7.256-CXCL11×5.359。
2.5 结直肠癌患者预后预测模型预测价值分析 应用ROC曲线对纳入研究的患者进行内部验证,结果显示,CLK1、SLC2A3、GZMB、CXCL11及多基因表达风险模型预测CRC患者预后的AUC分别为0.570、0.635、0.679、0.582及0.758,四项联合预测价值显著优于各指标单独检测(Z=4.751、4.129、4.483、5.003,均P<0.01),见表4、图2。
3 讨 论
结直肠癌(CRC)是世界上最常见的恶性肿瘤之一,2020年新增CRC病例超过190万,死亡93.5万人,尽管近年来CRC的诊断及治疗取得了巨大进展,但由于CRC转移及复发率较高,导致其生存率仍不令人满意[10]。总的来说,CRC在发病率方面排名第三,但在病死率方面排名第二,其特点是疗效不佳,预后不良[1, 11]。越来越多的数据表明,转移性CRC患者的5年生存率为10%~15%,此外,侵袭及转移导致了90%的CRC患者死亡[12-15]。近年来随着基因组学研究的不断深入,基因技术广泛应用于临床,能有效识别肿瘤的发生、发展并进行诊断,且能对患者预后进行评估[16-18]。因此,本研究通过对CLK1、SLC2A3、GZMB及CXCL11基因进行分析,筛选影响CRC患者术后预后的风险因素并构建风险预测模型,该模型可以较好地反映患者CRC术后预后情况,对CRC患者术后预测方面有一定的指导意义。同时用于构建模型的4个基因可以为CRC术后预后不良的相关基础研究提供可供选择的分子标志物。
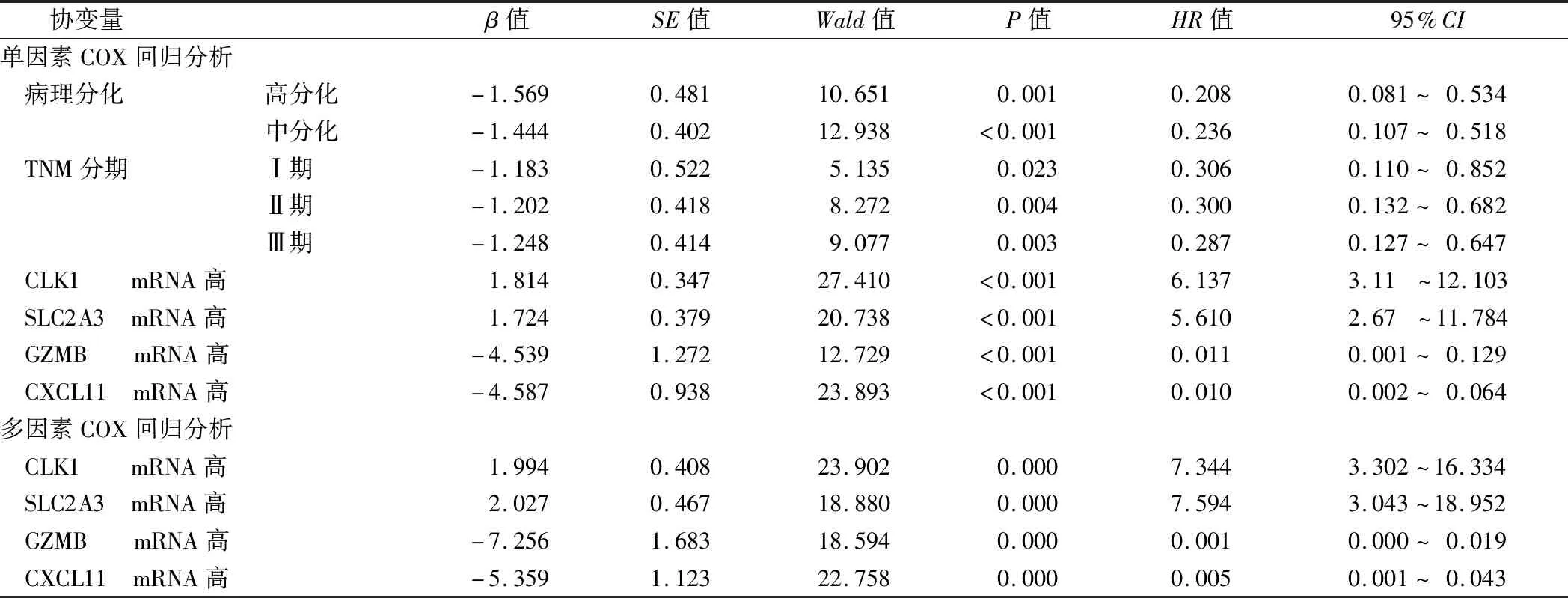
表3 结直肠癌患者预后影响因素的单因素及多因素COX回归分析Tab.3 Univariate and multivariate COX regression analysis of prognostic factors in colorectal cancer patients
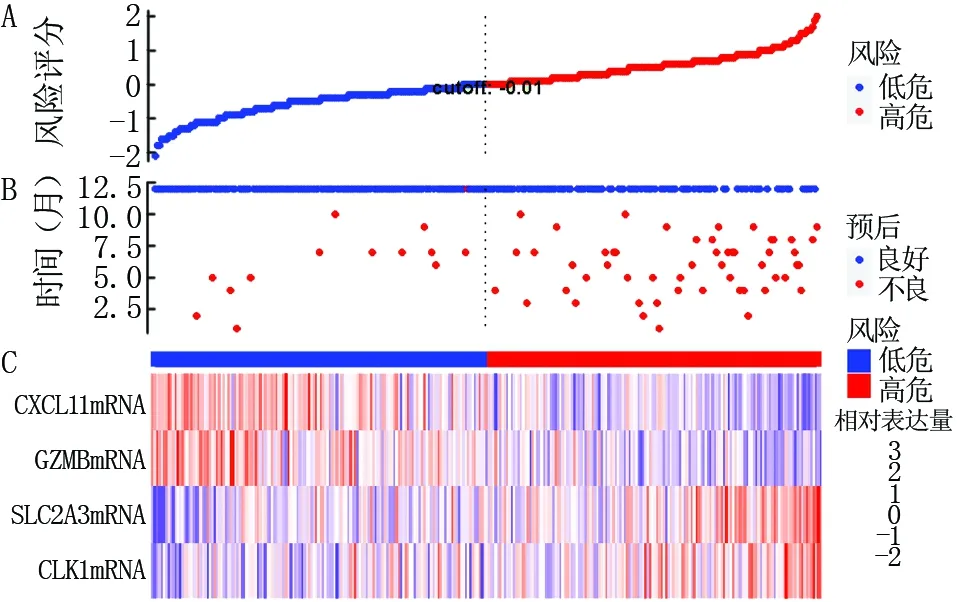
注:A.患者危险评分的分布情况,蓝色代表预后不良风险较低患者,红色代表预后不良风险较高患者;B.患者预后不良的发生情况,蓝色代表预后良好,红色代表预后欠佳;C.患者不同基因表达情况及其危险图1 结直肠癌多基因表达风险评分图Fig.1 Polygene expression risk score chart
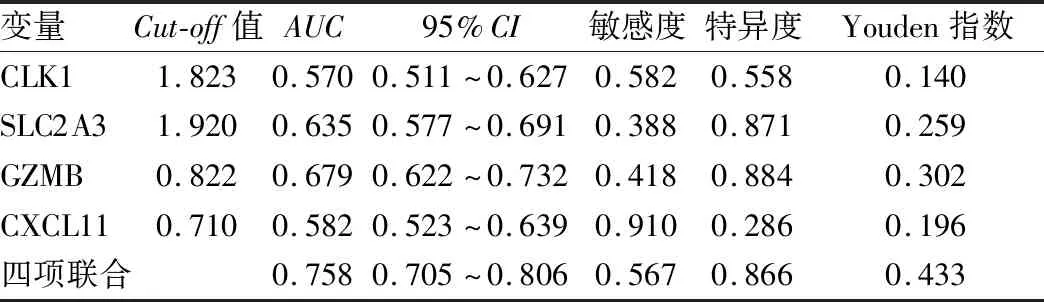
表4 风险模型对结直肠癌患者预后预测价值Tab.4 Prognostic value of risk model for colorectal cancer patients
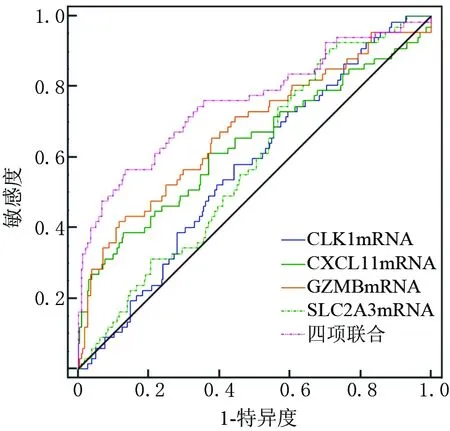
图2 多基因表达风险模型预测CRC术后预后风险ROC曲线Fig.2 Polygene expression risk model for predicting CRC postoperative prognosis risk ROC curve
CLK为双特异性激酶,参与细胞存活、细胞周期控制、分化等多种细胞功能,与糖尿病、白血病及肿瘤的发生发展相关[19-20]。研究显示[21],CLK1 mRNA在多种恶性肿瘤中表达异常,且不同肿瘤间表达差异巨大,本研究显示,CLK1低表达与CRC预后不良有关,而在肾癌患者中高CLK1表达患者预后不佳,这可能与肿瘤间的异质性相关[22-24]。CLK1表达下降可抑制AMPK磷酸化,从而使下游mTOR信号通路激活,上调HIF-1α,增加糖酵解能力,影响线粒体功能,抑制Bcl-2介导的细胞凋亡,而mTOR信号通路系细胞生长、增殖及抗凋亡的重要调节通路,与CRC恶化、转移密切相关[25-27],故CLK1高表达可能通过介导该通路而使患者预后欠佳。SLC2A蛋白质家族能催化葡萄糖,是细胞能量的中心调节器,SLC2A3是膜转运蛋白,其能跨膜转运葡萄糖[28]。研究显示[29-30],在CRC患者中,SLC2A3可以通过激活YAP蛋白从而使CRC肿瘤细胞的侵袭性增加,SLC2A3高表达表明CRC具有更强的攻击性,使CRC患者出现更高的浸润水平及临床分期,促进CRC的进展,此外,SLC2A3与CRC中CD4+和CD8+T细胞的浸润相关,进一步证实,SLC2A3高表达与CRC发生、发展相关。且多因素COX回归分析结果显示,CLK1及SLC2A3高表达程度越高,其预后不佳风险越高。
GZMB为丝氨酸蛋白酶家族成员,是一种有效的细胞毒性分子,由毒性T淋巴细胞及自然杀伤细胞所合成的GZMB能通过穿孔素形成的通道进入肿瘤细胞,靶向消灭癌细胞,除诱导细胞死亡之外,还具有促进组织发育及修复作用[31-32]。目前认为GZMB是抑制肿瘤活动的主要分子,但针对不同肿瘤GZMB表达不同,在口腔鳞癌、胆管癌等多种癌症中,GZMB表达更高[33],而在肺腺癌及肺鳞癌等癌症中表达较低[34],而这可能与肿瘤表达的异质性及患者的FoxP3表达相关,但大多数癌症患者,随着GZMB表达的增加,存活率上升[35],与本研究结果相一致,预后良好组患者的GZMB表达明显高于预后不良组。趋化因子是分泌蛋白家族的成员,除与炎性反应密切相关外,趋化因子及其受体在肿瘤细胞增殖、迁移及抗凋亡中也具有重要意义[36]。CXCL11是ELR-CXC趋化因子家族的成员,癌细胞可以通过自分泌或调节微环境中的肿瘤基质细胞释放CXCL11,CXCL11不仅调节癌细胞的定向运动,还参与肿瘤细胞进出血管、免疫逃逸、增殖及血管生成的过程[37]。相关研究显示[38],CXCL11的表达与肺癌患者的总生存期延长呈正相关,这与本研究结果一致,CXCL11高表达的患者其预后良好。CXCL11是RBP-Jκ的新靶点,RBP-Jκ是Notch信号通路的主要转录因子,而Notch通路的失调和异常激活与人类肿瘤发生、发展相关[39],CXCL11高表达患者预后良好可能与此相关。
将COX回归分析得到的风险构建模型图,可知CLK1及SLC2A3高表达与预后不良相关,而GZMB及CXCL11高表达与预后良好相关。此外,通过绘制ROC曲线可知,4种基因联合预测结直肠癌患者预后具有较高的诊断价值,特异度及敏感度相较于其他单一指标具有预测优势。
综上,基于多基因表达构建的CRC预后预测模型,能有效对CRC患者术后进行预后评估,并具有较高价值。但本研究具有一定局限性,纳入样本相对较少,并未对相关基因的具体作用机制进行分析,故应进行进一步深入研究,对相关基因表达的具体靶点及其与性别、年龄、地域等因素间的关系进行分析。
利益冲突:所有作者声明无利益冲突
作者贡献声明
高艳红:提出研究思路,设计研究方向,课题设计,论文撰写;李华:设计研究方案、研究流程,论文审核,论文修改;赵金来:实施研究过程,资料搜集整理;王阳:分析整理试验数据,进行统计学分析

