腹腔镜手术对于肝细胞癌患者的疗效分析
李金泽,王 琳
(昆明医科大学第二附属医院,云南 昆明 650000)
作为一个乙型肝炎大国,中国在肝癌诊治压力全球最重,根据资料统计,全球新出现的肝癌患者接近一半来自中国[1]。对于原发性肝细胞癌的治疗,目前仍以手术切除为主,近20年,随着外科医生手术方式的规范化与熟练、手术设备器械越来越先进及腔镜技术的普及,腹腔镜肝切除得到快速发展,已进入成熟期。除肝移植外,已经能成功完成其余所有类型肝脏切除[2]。除了能顺利完成手术,腹腔镜手术还有自己的闪光点,通过腹腔镜完成的手术,术口大大减小,组织损伤小以至于出血更少,术后能更方便下床活动有利于加快恢复,更小的术口也意味着术后疼痛更轻。本文通过对腹腔镜及开腹切除术肝细胞癌的比较,分析腹腔镜手术相比传统开腹在围术期及术后复发生存方面的差异,以进一步指导临床治疗。
1 资料与方法
1.1一般资料:选取昆明医科大学第二附属医院2016年5月~2018年5月经术后病例诊断为原发性肝细胞癌的患者80例,回顾性分析其临床资料并进行电话随访,本次研究经过本院医学伦理委员会同意。纳入标准:①按照2019年版肝癌诊疗规范中的规定,发现恶性肿瘤影像学特征;②局限于左肝的1个或多发瘤体或右肝的1个或多发瘤体;③A或B级Child-Pugh肝功;④均为第一次发现的原发性肝细胞癌,肿块顺利切除;⑤患者资料真实有效,保存完整,便于随访。排除标准:① 发现很明显的手术禁忌;②术前就有肝外的转移;③临床资料不完整或不便于随访者。依据手术方式不同分为观察组(腹腔镜肝切除术组)和对照组(传统开刀肝切除术组)。其中观察组:男23例,女17例,平均年龄(52.35±10.55)岁;对照组男25例,女15例;平均年龄(53.31±9.51)岁。两组一般资料差异无统计学意义(P>0.05),有可比性。
1.2方法:所有纳入研究的患者都是由有我院一名具有10年以上肝切除术经验的主任医师操刀完成。术前调节肝功能至Child-Pugh A或B级,手术过程中使用超声刀或钳夹法,根据条件及术者经验进行选择。手术中要达到保证切缘宽度>1 cm前提下完整切除肿瘤,并且非常注重对临近肿瘤的重要血管的保护,尽最大可能来留住正常肝脏组织,并且让剩下来的肝脏无论是完整或不完整的肝段都能有各自的回流及血液供应通道。肿瘤切除后仔细止血,缝扎肝内主要管道分支断端,放置引流,关闭腹腔,切除肿瘤标本送昆明医科大学第二附属医院病理科,术后病理结果均显示为肝细胞癌且切缘阴性。手术结束予以镇痛、保肝、抑酸、抗感染、营养支持等对症支持治疗,并在术后1、3、7天时复查肝功能,积极处理并发症。
1.3观察指标:术前抽血测肿标中甲胎蛋白(AFP),影像学检查观察肿瘤大小、数目、位置及有无血管侵犯,术前及术后第1天、第3天、第7天抽血测总胆红素(TBIL)、丙氨酸氨基转移酶(ALT)及天冬氨酸氨基转移酶(AST)。将各组手术进行时间、肝门阻断时间长短、术中出血量多少、首次下床时间长短,首次通气时间长短、住院天数时间长短及并发症出现频次进行对比。
1.4统计学分析:应用SPSS22.0对涉及的数据、参数、资料等进行统计,采用的检验方法为t检验,计数数据统一用χ2作为检验的方法,P<0.05为差异有统计学意义。
2 结果
2.1两组患者的各项术前资料比较:研究发现这些资料基本相似差异无统计学意义(P>0.05)。见表1。
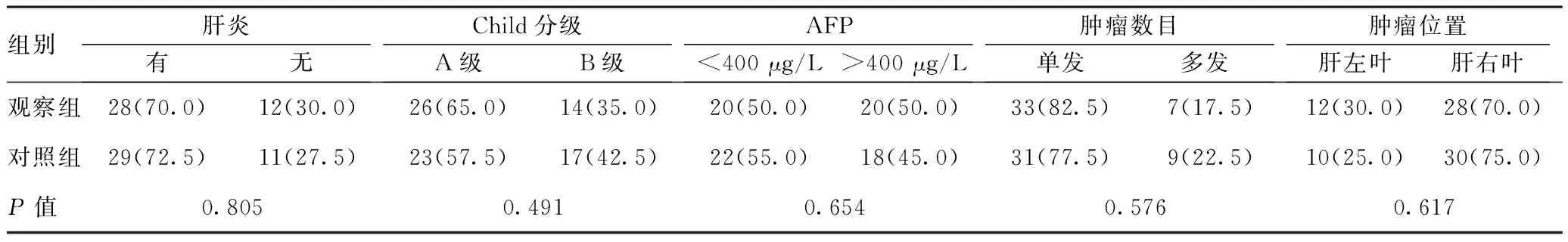
表1 两组术前一般资料比较[n(%),n=40]
2.2术中及术后的各项数值比较:研究术中指标发现,与对照组相比,观察组手术时间要更长,术中出血的很明显少于对照组。术后的指标中,观察组的术后第一次下床活动及肛门开始排气要比对照组明显早一些,观察组住院天数较对照组缩短,差异均有统计学意义(P<0.05)。观察组术后并发症可见出血1例,胆漏1例,胸水5例,占17.5%。对照组出血3例,切口感染3例,胆漏1例,胸水3例,并发症率为25%,差异无统计学意义(P>0.05)。见表2。
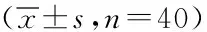
表2 术中及术后指标比较
2.3两组术前、术后实验室检查指标比较:两组术前实验室检查指标差异无统计学意义(P>0.05)。两组术后TBIL差异无统计学意义(P>0.05),而术后第1天、第3天、第7天除术后第3天AST差异无统计学意义(P>0.05),其余比较差异均有统计学意义(P<0.05)。见表3。
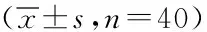
表3 术前及术后TBIL、ALT、AST指标比较
3 讨论
自1991年美国Reich等率先报道腹腔镜下肝脏良性肿瘤切除术以来[3],由于腹腔镜技术的成熟与飞速发展,腹腔镜肝切除术的手术适应证也在逐步扩大,2017年更新的肝癌治疗规范中突出显示了对于腹腔镜肝切除术适应证的调整,这就进一步促进了腹腔镜肝切除术的发展[4]。 但是腹腔镜手术自身存在缺陷,主要是缺乏真实触感及立体感,术中容易造成副损伤,且部分情况下暴露困难,加大了手术难度[5]。 不过随着3D腹腔镜及达芬奇机器人的出现,腹腔镜手术的短板将逐步被克服。且达芬奇机器人的出现,将进一步扩大腔镜肝切除术的指征,血管切开取栓为腹腔镜肝切除的禁忌,但随着达芬奇机器人的出现,将逐步攻克这一难关[6]。 我国可以说是肝炎大国,伴有肝硬化的患者比比皆是。陈孝平团队发现,对于同时伴有肝硬化的肝癌患者,由于腹腔镜手术具有全身炎性反应轻及对机体免疫干扰小的特点,术后恢复及并发症方面具有优势[7]。
本研究发现,与对照组相比,腹腔镜这组手术耗费时间相对更长,这与腔镜手术相对复杂有关。观察组出血量小,下床时间早及通气时间早,术后肝功能恢复较好,住院时间短等情况与既往研究[8]一致。术后并发症方面,虽然无统计学意义,但观察组术后出血及切口感染发生的情况少于对照组,且对照组中出现一Clavien-Dindo并发症分级Ⅲ级以上并发症的术后出血,需二次手术止血。上面这些情况说明,腹腔镜进行肝切除术,无论在术中情况及术后恢复方面都较传统手术具有优势。推测腹腔镜手术对于腹腔侵扰小,腹腔粘连较轻,为反复局部治疗提供了便利,有利于延长无瘤生存期及总生存期。但由于影响患者生存的因素较多,所以目前暂不明确腹腔镜手术对于术后复发及生存率的影响。本研究有利于本院腹腔镜肝切除术的进一步开展,并提供了一定依据。但由于肝癌患者回顾性随访较难,会存在一定偏倚,今后在继续随访的基础上,应该再增加前瞻性研究。本次研究对象局限于同一位手术医生,虽然一定程度上保证了可比性,但导致患者数量较少,今后可以扩大样本量,开展多中心研究。
综上所述,对于肝细胞癌,腹腔镜肝切除术对于患者创伤小,痛苦少,疼痛轻,恢复快,在术中情况及术后恢复方面具有优势,应该加强学习和推广。

