介入开通慢性闭塞颈动脉的临床应用价值及对认知功能的影响
张磊, 鲍丽, 吴祥波, 梅斌, 孙冬, 李华钢 ,么冬爱
慢性颈动脉闭塞(chronic carotid artery occlusion,CCAO)是引起缺血性卒中的主要原因之一[1]。相关研究发现无症状颈内动脉闭塞患者发生卒中风险较低,年卒中发生率<2%[2];有短暂性脑缺血发作(transient ischemic attack,TIA)或轻型卒中患者年卒中复发风险为5%~6%[3];如果伴有血流动力学障碍则卒中风险明显增高,年卒中发生率是无血流动力学障碍者的2~4倍[4,5]。除此之外,慢性颈动脉闭塞还与血管性认知功能障碍具有相关性[6]。CCAO主要致病机制为颈动脉闭塞残端形成的血栓或动脉粥样硬化斑块脱落引起栓塞事件,或脑灌注压降低。因此,开通闭塞血管、改善脑灌注压理论上可以预防卒中和改善认知功能。颅内外搭桥手术虽然能部分改善血流供应,但对卒中远期预防效果并不理想。随着介入材料的发展和介入技术的进步,血管内介入治疗开通慢性闭塞血管已成为现实;但是何时开通、如何开通、开通是否有利于患者功能改善及伴发并发症等,仍是目前争议的焦点。本文总结12例慢性颈动脉闭塞患者介入开通治疗的体会,旨在探讨介入开通慢性闭塞颈动脉的有效性和安全性及其对认知功能的影响。
材料与方法
1.研究对象
前瞻性搜集2018年8月至2019年7月在武汉大学中南医院神经内科接受介入开通慢性闭塞颈动脉患者组成研究队列。病例纳入标准:①全脑血管造影提示一侧颈动脉闭塞,包括颈内动脉或颈总动脉;②有与责任血管相关的临床症状;③CT或MRI灌注影像提示责任血管同侧存在明显的低灌注区域;④内科药物治疗效果不佳;⑤管壁高分辨率MRI提示责任血管存在局限性闭塞;⑥患者或家属签署手术知情同意书。病例排除标准:①无症状性颈动脉闭塞;②有使用抗血小板聚集药物的禁忌症;③有麻醉药物、碘对比剂过敏史;④有活动性出血或已知有出血倾向;⑤合并其他严重疾病预计生存期小于1年。
2.治疗方法
局麻下seldinger穿刺法行股动脉穿刺,置8F动脉鞘。全身肝素化,在0.035 in×150 cm超滑泥鳅导丝引导下将导引导管置于闭塞段血管近端约10 mm处,选用支撑力较强的微导管和微导丝,旋转微导丝并配合微导管输送,轻柔地突破闭塞纤维帽,小心通过闭塞段血管,微导管造影确认导管远端是否位于真腔内。在微导管辅助下将微导丝超选进入闭塞血管更远端,撤出微导管;将小球囊沿微导丝送至闭塞段远端,由远及近依次扩张闭塞段血管;为了预防栓子脱落引起脑卒中,必要时将保护伞沿微导丝输送到位后释放于颈内动脉合适位置;选用较大球囊由远及近再次扩张闭塞段血管。选用合适类型和尺寸的支架定位准确后释放,缓慢回收保护伞及导引导管,再次造影评估支架贴壁及前向血流情况,手术结束(图1、2)。
3.围手术期管理
术前服用阿司匹林(100~300 mg)和氯吡格雷(75 mg)3~5天,术后双联抗血小板治疗3~6个月,之后单用阿司匹林或氯吡格雷终身服用;同时服用他汀类药物。术后低分子肝素皮下注射5000 IU/12 h,连续3天。术后患者进入神经重症监护室(neurocritical intensive care unit,NICU)监护24 h,监测生命体征,密切观察神经系统症状、体征变化及穿刺点情况。严格控制血压,收缩压维持在120 mmHg左右。
4.认知功能评估和术后随访
患者术前进行蒙特利尔认知评估量表(montreal cognitive assessment,MoCA量表)评分,术后3个月左右随访1次。随访内容包括有无新的缺血性事件发生、MoCA评分、血管彩超或CT血管成像(computed tomography angiography,CTA)评估再狭窄程度等。
5.统计学分析

结 果
1.患者基线特征
本研究共纳入12例患者,其中男10例,女2例,年龄28~71岁,中位年龄58岁。主要临床表现为反复出现短暂性脑缺血发作2例,脑梗死致对侧肢体偏瘫、偏身感觉障碍8例、视野缺损1例,慢性血管性头痛1例;12例患者均具有不同程度认知障碍;高血压8例,高脂血症3例,糖尿病2例,吸烟4例,冠心病2例。12例患者中1例为右侧颈总动脉闭塞,1例左侧颈总动脉闭塞,4例右侧颈内动脉C1段闭塞,2例左侧颈内动脉C1段闭塞,1例左侧颈内动脉C1-C2段闭塞,1例右侧颈内动脉C1-C5段闭塞,1例左侧颈内动脉C1-C6段闭塞,1例左侧颈内动脉C1-C7段闭塞。
2.手术结果
10例患者成功开通闭塞血管,2例患者开通失败。10例成功开通者中,6例行球囊扩张+支架植入术,4例行单纯球囊扩张术。 2例开通失败者中,1例C1~C6全程闭塞,考虑动脉夹层,选用3 mm×20 mm球囊扩张后未见血管再通,放弃手术;1例闭塞残端圆钝,微导丝多次探索仍无法通过突破纤维冒。4例患者在术中出现颈动脉窦迷走神经反射,予以阿托品后症状缓解;1例患者术后出现低血压,予以升压、补液等治疗后缓解;3例患者术中出现栓子脱落,其中1例引起缺血性卒中,予以替罗非班治疗后未留下后遗症。
3.随访结果
11例患者完成术后随访,1例患者失访,随访时间为3~11个月,中位随访时间为5个月。术后3个月MoCA评分与术前比较差异有统计学意义(P=0.004),主要体现在视空间与执行功能(P=0.008)、延迟回忆(P=0.004)方面有明显改善(表1)。
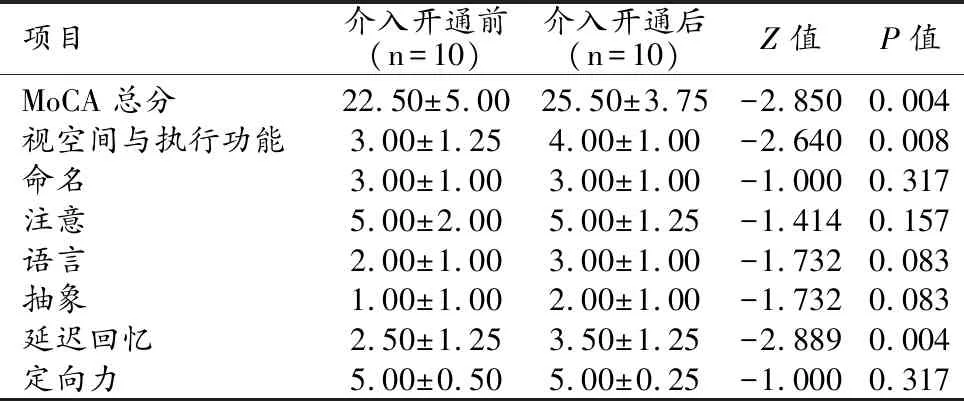
表1 患者介入开通治疗前与治疗后3个月左右的MoCA评分比较
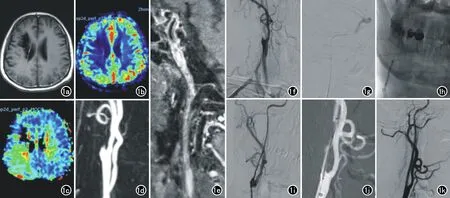
图1 患者,男,51岁,头昏、左侧肢体无力伴认知能力下降4个月。图1a~1e为术前影像评估,图1f~1k为介入手术过程。术前MoCA评分23分,术后3个月随访MoCA评分27分。a)脑MRI示右侧基底节区-侧脑室旁陈旧性脑梗死;b~c)PWI示右侧基底节区-侧脑室旁-部分岛叶、额叶及枕叶灌注较对侧明显减低(CBF降低,MTT延长);d)MRA示右侧颈内动脉C1段近端呈鼠尾样改变;e)HR-MRI示管腔呈混杂高信号,增强呈明显强化,C2段水平段可见管腔断续显影伴腔内环形增厚、狭窄,增强呈明显欠均匀强化;f)在局麻下行右侧颈内动脉慢性闭塞开通术,术中造影提示右侧颈内动脉起始部可见锥形残端;g)选用0.014in×190cm PILOT150微导丝配合微导管小心通过颈内动脉闭塞段到达颈内动脉C2水平段,微导管造影确认导管末端位于真腔内;h)选用2×20mm Maverick球囊沿微导丝输送至闭塞段远端,由远及近依次扩张闭塞段血管;i)造影显示右侧颈内动脉全程显影,C1段管腔纤细,撤回球囊;j)将4.0mm Spider FX保护伞沿微导丝输送至C4段释放后,选用4mm×30mm Maverick球囊再次扩张闭塞段血管。选用6~8mm×40mm Xact支架定位于颈内动脉闭塞处并释放;k)再次造影提示闭塞段血管基本恢复正常。
成功开通的10例患者采用CTA随访评估再狭窄程度,其中1例在随访期内再次出现血管闭塞进行了再次手术,其余9例无再通后闭塞或明显再狭窄。开通失败的2例患者中1例失访,另1例在9个月的随访期内再发缺血性卒中。
讨 论
症状性CCAO具有高卒中复发率[4]和伴发血管性认知障碍[7]等特点,虽然2019年发表了“慢性颈内动脉闭塞再通治疗中国专家共识”,推荐选择合适的病例进行药物治疗和手术治疗,但是对各种治疗方法的长期预后还有待观察[8]。抗血小板治疗是缺血性脑血管病二级预防基础治疗,CARESS 研究表明对于近期有症状的颈动脉狭窄患者,双抗治疗可降低90d无症状血栓发生率[9],但是双抗治疗的长期效果随着发病时间延长而降低[10],且增加出血风险[11]。颈部血管病变的手术治疗包括颅内外血管搭桥术、颈动脉内膜剥脱术(Carotid endarterectomy,CEA)和血管内治疗(包括单纯球囊扩张和/或支架成形)。颅内外血管搭桥术是一种改善脑血流灌注的直接方法,尽管有部分报道认为颅内外血管搭桥术能降低卒中复发率、改善认知功能,但2011年发表的多中心、前瞻性、随机对照试验(COSS研究)结果认为手术治疗效果并不优于单纯药物治疗[4]。对于病变局限于颈内动脉起始段者,CEA是最好的选择,有较好的开通成功率;而对于长节段、累及岩骨段以上病变者,血管内治疗可能是唯一的方法。
颈动脉狭窄[12]和急性颈动脉闭塞[13]的血管内治疗技术已经在临床上广泛应用,近年来血管内治疗作为慢性颈动脉闭塞的一种新的治疗手段越来越多地应用于临床。有学者回顾性分析了138例慢性颈内动脉闭塞患者的血管开通情况,结果显示总体成功率为61.6%,其中返流至岩骨段及以下者成功率为93%,返流至海绵窦段者成功率为80%,返流至床突段者成功率为73%,返流至眼动脉段者成功率为33%,返流至交通段者成功率为29%,30天内的卒中或病死率为4.3%[14]。2018年Hasan等[15]提出了慢性颈内动脉闭塞(chronically occluded internal carotid artery,COICA)新的造影分类方法:A型COICA,颈内动脉残端逐渐变细性闭塞、但远端管腔开放,由颈外动脉(ex-ternal carotid artery,ECA)、后交通动脉(Posterior communicating artery,Pcom)和/或前交通动脉(anterior communicating artery,ACA)进行侧支代偿;B型COICA,颈内动脉残端非逐渐变细闭塞、远端管腔开放,由ECA、Pcom和/或ACA进行侧支代偿;C型COICA,颈内动脉无残端、远端管腔开放,由ECA、Pcom和/或ACA进行侧支代偿;D型COICA,颈内动脉无残端,远端管腔闭塞至颈内动脉远端分叉处,无侧支代偿。血管内治疗总体成功再通率为68.75%(22/32),其中A型为8/8,B型为8/8,C型为4/8,D型为2/8。围手术期并发症发生率为18.75%(6/32),其中A型为0/8(0%),B型为1/8(12.5%),C型为3/8(37.5%),D型为2/8(25%),这些并发症都没有导致永久性的发病或死亡。因此,总的来说血管内治疗对于CCAO治疗是有效和安全的,本研究结果也得出了类似结论。除此之外,笔者还发现不同病因CCAO介入开通结果有差异。长节段CCAO介入开通成功率较低,本研究中有3例为C1-C5以上长节段颈内动脉闭塞,其中有1例未能成功开通,为C1-C6节段闭塞,考虑动脉夹层所致。有1例为28岁女性,右侧颈总动脉全程闭塞,成功开通后1个月复查DSA,再次出现狭窄;4个月后复查右侧颈总动脉再次闭塞,再次进行了血管内治疗,考虑为大动脉炎,给予激素和免疫抑制剂治疗(图2)。
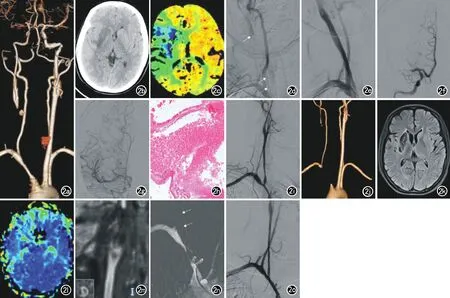
图2 患者,女,28岁,因“发作性言语含糊伴左侧肢体无力2天”于2019年4月4日入院。既往有头晕、腰椎间盘突出病史。体检:Bp 114/62 mmHg,嗜睡,部分运动性失语,左侧鼻唇沟浅,口角向右歪斜,伸舌左偏,左侧肢体肌力0级,右侧肢体5级,左侧病理征(+)。NIHSS评分:12分。a)CTA示头臂动脉中度狭窄,右侧颈总动脉及右侧大脑中动脉闭塞;b)CT示右侧基底节梗死。C)CTP示右侧大脑半球灌注减低,梗死核心19ml,缺血半暗带153ml;d~g)在局麻下经股动脉行右侧颈总动脉血管成形术+大脑中动脉取栓术;i)2019年5月24日复诊NIHSS评分3分,mRS评分2分,MoCA评分27分,DSA示头臂干、右侧颈总动脉轻度狭窄;j)2019年8月5日患者因“头昏、耳鸣伴听力下降半月”再次入院,CTA示右侧头臂干、右侧颈总动脉闭塞;k)MRI示右侧基底节陈旧性梗死:l)PWI示右侧基底节区、海马灌注较对侧延迟;m)HR-MRI示右侧颈总动脉闭塞、右侧颈内动脉C1~C7管腔中度狭窄伴炎性改变;n~o)在局麻下行头臂干、右侧颈总动脉闭塞开通术。术后予以双联抗血小板、抗炎(泼尼松)、免疫抑制剂(环磷酰胺)等治疗。2个月后随访患者头昏、耳鸣改善,mRS评分2分,MoCA评分28分。
本研究发现介入开通CCAO能够改善患者整体认知功能, 对视空间与执行功能、延迟回忆有着积极影响。也有单中心小样本研究发现[16],5例COICA患者血管内治疗后血运得到了重建,整个半球低灌注区术后消失, 术后3个月MoCA检测显示血管内治疗后神经认知结果显著改善(术前为19.8±2.4,术后为27±1.6,P值为0.0038)。既往多项研究发现,严重的颈动脉狭窄或闭塞可导致认知能力下降[17,18],其主要机制是脑灌注不足。有研究对症状性颈内动脉闭塞伴血流动力学障碍患者行血管内治疗(支架置入),与术前MoCA评分(14.67±3.56)比较,术后3个月(24.17±3.55)和6个月(24.72±2.85)的MoCA评分均明显改善,而单纯药物治疗组(基线MoCA评分为14.91±3.39)不如手术组改善明显(治疗3个月MoCA评分为18.18±2.68,治疗6个月MoCA评分为19.10±2.97)[19]。改善大脑半球缺血低灌注水平有助于整体认知功能、注意力和执行能力的改善[20]。在课题组前期的研究中发现,血管内治疗后脑血流量(cerebral blood flow,CBF)增加区域主要位于额叶、扣带回前部[21]。由于额回和前扣带回主要介导记忆和执行功能,因此这些区域中CBF的增加可能有助于血管内治疗后的认知功能改善。
综上所述,本研究结果表明介入开通慢性颈动脉闭塞是有效和安全的,并且对改善认知功能有着积极作用。全面的术前评估有助于提高介入手术的成功率,减少围手术期并发症。本研究为单中心研究,样本量有限;目前正进行多中心大样本量、单纯药物治疗以及开通失败病例的对照研究,组成队列进行长期随访,期待未来开展更多前瞻性研究。

