Leber遗传性视神经病变的光学相干层析成像特征及视力影响因素△
冯超逸 陈倩 孙兴怀,2 田国红,2
[1.复旦大学附属眼耳鼻喉科医院眼科 上海 200031;2.国家卫健委及中国医学科学院近视眼重点实验室(复旦大学) 上海 200031]
Leber 遗传性视神经病变(Leber hereditary optic neuropathy,LHON)是一种母系遗传线粒体疾病,表现为单/双眼急性无痛性视力下降,好发于健康、年轻男性,但任何性别和年龄均可发病。病程中不同时期患者眼底表现具有不同特征:急性期,视盘毛细血管扩张充血,假性水肿,视网膜血管扩张迂曲;亚急性期,视盘颞侧苍白,视乳头黄斑束萎缩;晚期,视神经萎缩,神经纤维层弥漫变薄。
LHON 是由于编码还原性辅酶Ⅰ脱氢酶复合体的线粒体DNA 发生点突变,有氧代谢受损所致。约90%的患者由11778、3460、14484 这3 个原发突变位点致病[1]。另外还有大量继发突变位点已得到证实。视力预后很大程度与突变位点相关。
光学相干层析成像(optical coherence tomography,OCT)作为诊断工具之一,近年来逐渐在神经眼科疾病中发挥其巨大潜力。早期关于LHON 的OCT 研究发现,视盘周围视网膜神经纤维层(retinal nerve fiber layer,RNFL)存在急性期水肿增厚、慢性期明显变薄的过程[2-3]。近年来,黄斑区神经节细胞-内丛状层(ganglion cell and inner plexiform layer,GCIPL)厚度在LHON 中的诊断价值逐渐受到重视,急性期黄斑区GCIPL 即可出现明显变薄,成为LHON 诊断和鉴别诊断的重要特征之一[4-5]。
本研究通过对一组首次确诊LHON 患者的OCT结构分析,总结了不同病程阶段视盘周围RNFL 和黄斑区GCIPL 的变化,并评估视力的影响因素,同时比较了不同基因突变位点之间临床表现的差异性。
1 资料与方法
1.1 资料 纳入2017 年2 月~2022 年5 月间在本院首次确诊的LHON 患者。纳入标准:①单/双眼急性视力下降、视野缺损、色觉改变;②辅助检查排除感染、缺血、中毒性视神经病变;③颅脑/眼眶磁共振排除炎症、视路占位、脑积水及颅脑静脉系统狭窄;④线粒体DNA 高通量测序证实存在LHON致病性变异。排除标准:①拒绝签署知情同意书;②无法配合完成OCT 检查;③患者不确定发病时间,无法进行病程分组。
LHON 可双眼先后或同时受累,两眼发病间隔一般为数周至数月。按照每只眼的病程分为4 组:①未发病眼;②急性期,病程<1 个月;③亚急性期,病程1~3 个月;④慢性期,病程>3 个月。
研究经本院伦理委员会批准,严格遵守《赫尔辛基宣言》。所有患者签署纸质知情同意书,未满18 岁的患者由其监护人签署。
1.2 方法 收集患者的年龄、性别、出生史、发育史、系统性疾病史、烟酒及用药史。记录患者首次确诊时的病程和眼别,行双眼最佳矫正视力(best corrected visual acuity,BCVA)、眼底照相、中心静态视野等眼科检查。
OCT 采用Cirrus 5000 (Carl Zeiss Meditec,德国)测量,使用Optic Disc Cube 200×200 程序覆盖视盘周围3.4 mm×3.4 mm 范围,Macular Cube 512×128程序覆盖黄斑6 mm×6 mm 范围。Cirrus 软件测量视盘周围RNFL 与黄斑区GCIPL 厚度,信号强度≥7为有效测量。
1.3 统计学处理 最佳矫正视力由小数视力转换为LogMAR 视力进行统计学分析。不同距离测得的数指视力,其LogMAR 值统一记为2.0;手动和光感所对应的LogMAR 值分别为2.3 和2.6[6]。
2 结果
2.1 人口学及临床特征 共纳入71 例患者(142 眼),其中男性58 例(81.7%)、女性13 例(18.3%)。年龄范围4~68 岁,呈偏态分布,中位数18.0 岁(P25=11.5,P75=30.0)。确诊时单眼发病7 例(9.9%),双眼均已发病64 例(90.1%)。
线粒体基因测序结果,3 个原发突变11778G>A、14484T>C 及3460G>A 的比例分别为54.9%、8.5%和7.0%;继发突变占29.6%,包 括12811T>C、11696G>A、3472T>C、3697G>A、4171C>A、9055G>A、9804G>A、10680G>A、14502T>C 和14831G>A。
按照病程分组,未发病7 眼(4.9%),急性期28眼(19.7%),亚急性期46 眼(32.4%),慢性期61 眼(43.0%)。
患者的人口学及临床特征见表1。
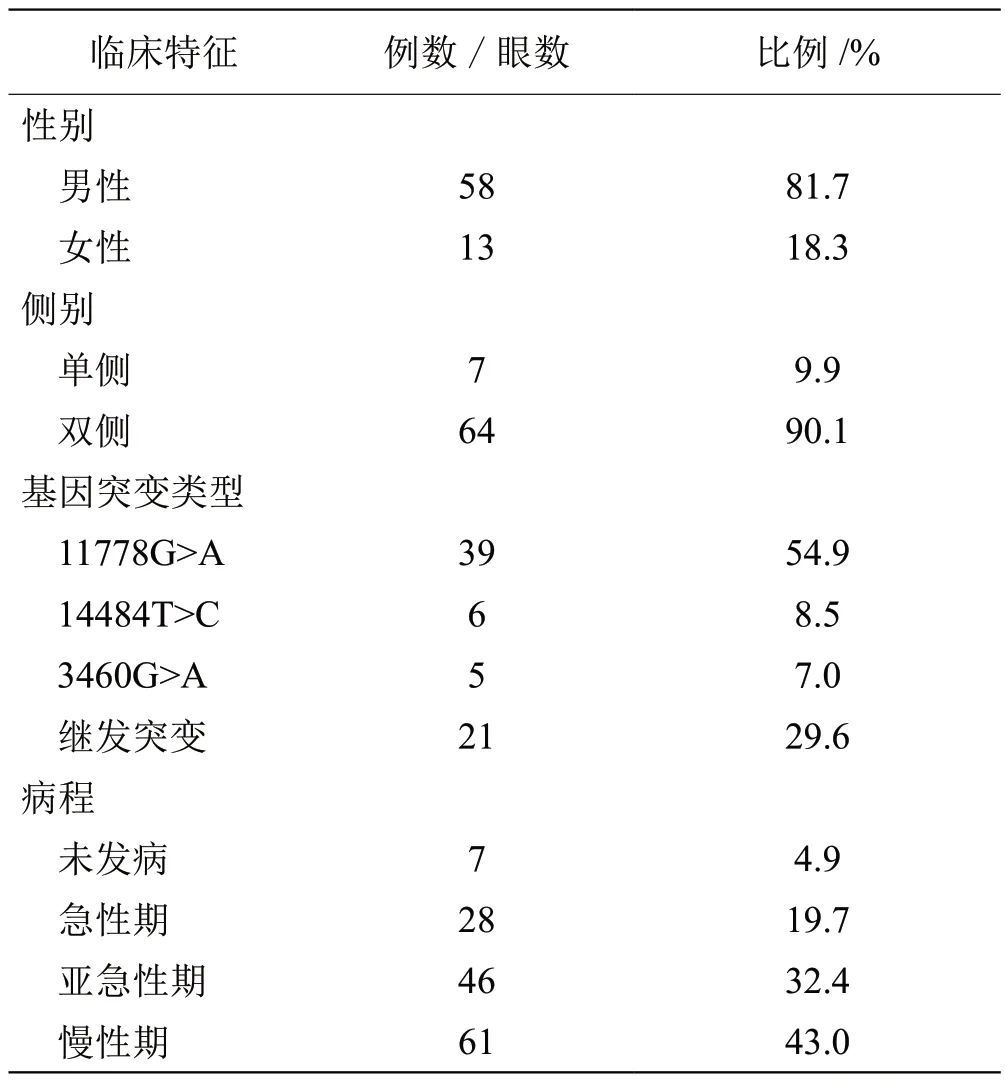
表1 人口学及临床特征
2.2 BCVA 确诊时患者视力普遍较低,LogMAR视力中位数1.3(P25=1.0,P75=2.0),小数视力中位数0.05(P25=0.01,P75=0.1)。未发病眼与已发病眼之间BCVA 差异有统计学意义(P<0.001);在已发病的3 组中,不同病程之间BCVA 差异无统计学意义(P=0.849)。3 个原发突变位点的BCVA 相比较,病程<1 个月(P=0.850) 和1~3 个月(P=0.206) 差异均无统计学意义,病程>3 个月差异有统计学意义(P<0.05)。
2.3 OCT 不同病程的视盘周围RNFL 厚度和黄斑区GCIPL 厚度见表2。LHON 急性期视盘周围RNFL 较未发病眼增厚,随着时间的延长,厚度逐渐变薄,至慢性期明显变薄(图1A)。不同的是,黄斑区GCIPL 急性期即出现萎缩变薄,其厚度随病程持续变薄(图1B),差异具有统计学意义(P<0.05)。眼底表现和OCT 在急性期和慢性期均有典型特征,见图2。部分未发病眼眼底表现和OCT 特征见图3。

表2 不同病程的视盘周围RNFL厚度和黄斑区GCIPL厚度 单位:μm
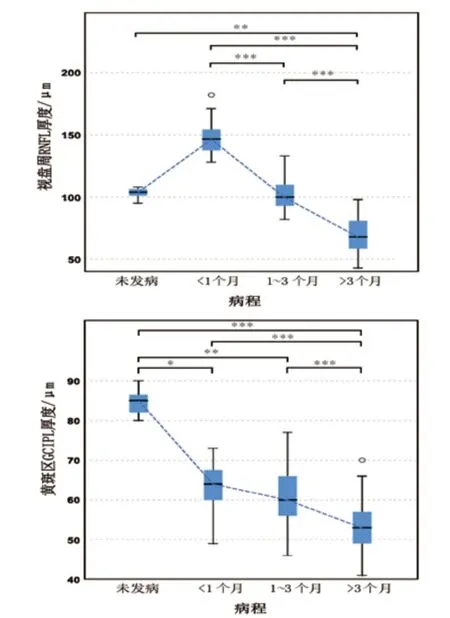
图1 LHON 不同病程内层视网膜结构变化 A.视盘周围RNFL 厚度在发病<1 个月时较未发病眼明显增厚,1~3 个月下降至近发病前程度,>3 个月明显变薄;B.黄斑区GCIPL 厚度在发病<1 个月时较未发病眼明显变薄,1~3 个月和>3 个月仍持续下降。*示P<0.05;**示P<0.01;***示P <0.001。
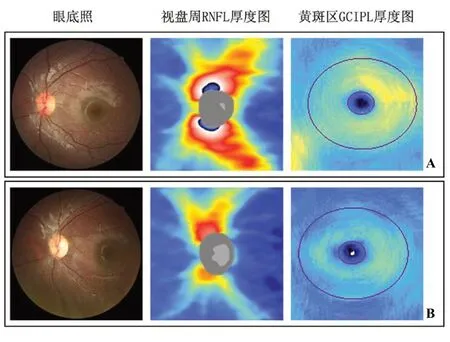
图2 LHON 眼底表现和OCT 特征 A.急性期:眼底照示急性期视盘毛细血管扩张充血,假性水肿,视网膜血管扩张迂曲,OCT 示视盘周围RNFL 水肿增厚,黄斑区GCIPL 已开始变薄;B.慢性期:眼底照示视盘苍白萎缩,颞侧为甚,乳斑束反光消失,OCT 示视盘周围RNFL 和黄斑区GCIPL 弥漫变薄。
比较3 个原发突变的视盘周围RNFL 和黄斑区GCIPL 厚度,在未发病眼、急性期、亚急性期、慢性期差异均无统计学意义(P>0.05)。
2.4 影响视力的相关因素 对视盘周围RNFL 和黄斑区GCIPL 厚度与BCVA 的相关性进行秩相关分析,未发现视盘周围RNFL 厚度与BCVA 的相关性(P>0.05),而黄斑区GCIPL 厚度与BCVA 存在显著相关(P<0.001),Spearman 相关系数为-0.395。
纳入年龄、性别、病程、突变位点、视盘周围RNFL 和黄斑区GCIPL 的厚度对LogMAR 视力构建多因素回归分析,结果发现,黄斑区GCIPL 厚度对BCVA 的影响具有统计学意义(b=-0.025,t=-3.720,P<0.001);不同原发突变位点对BCVA 的影响具有统计学意义(b=-0.038,t=-2.036,P<0.05);年龄、性别和视盘周围RNFL 厚度对BCVA 的影响均无统计学意义(P>0.05)。
3 讨论
LHON 是中国人最常见的遗传性视神经病变类型,在本中心这一比例达到67.9%[7]。然而LHON并未被临床医师所普遍认识,常被误诊为视神经炎[8]。本研究纳入的患者大多来自转诊,确诊LHON时90.1%的患者已双眼发病,43.0%眼病程已达视神经萎缩的慢性期,皆因患者多辗转就医所致。
本研究LHON 患者年龄跨度较大(4~68 岁),但仍以年轻男性多见。大于50 岁或女性患者发病前往往有其诱发因素,如酗酒、吸烟、劳累、应激、服用乙胺丁醇等,但发病后患眼的临床特征并未显示出特殊差异。有研究比较3 种原发突变LHON 患者的烟酒使用量,3460G>A 和14484T>C 患者明显大于健康对照组,但在11778G>A 患者中却无此差异,说明环境因素只是部分解释了LHON 的可变外显率[9-11]。
除眼底特征性的视盘表现之外,OCT 是诊断LHON 的重要工具之一。视盘周围RNFL 在急性期水肿增厚,亚急性期逐渐降至正常范围,慢性期萎缩变薄。有研究[4-5,12]以每3个月或6个月病程为一组,对不同象限进一步分析,发现颞侧象限RNFL 厚度在发病后3 个月内缓慢下降,3~12 个月进入快速下降阶段,12 个月后趋于稳定;其他象限RNFL 厚度在发病后3 个月内明显增厚,之后快速变薄,通常持续到病程的24 个月左右。
单眼发病后,对侧眼往往在数周至数月内出现视力下降。本研究7 只未发病眼中,尽管BCVA 均正常,但其中2 眼的视盘同样表现为毛细血管扩张充血,视盘周围RNFL 增厚,黄斑区GCIPL 局限性变薄(图3)。说明出现视觉症状前,视网膜内层的结构改变先于功能改变,Hwang等[13]也有类似发现。一项纳入66 例LHON 致病突变基因携带者的横断面研究[14]显示,视盘颞侧RNFL 厚度在不同性别和不同突变位点的亚组中均有增厚,证实了亚临床LHON 的 存在。Barboni等[15]对24 例11778 突变的携带者进行了为期4 年的观察,发现尽管视觉功能正常,但不同时间点LHON 携带者视盘周围RNFL厚度的变异性却大于正常对照组,提示RNFL 出现短暂性的水肿增厚,作者推测可能是由于线粒体代谢代偿性活动增加,或视网膜神经节细胞失代偿前的轴突停滞引起[15]。本研究视盘周围RNFL 厚度在未发病组与急性期组间差异没有统计学意义,除样本量较小外,亚临床期RNFL 的水肿增厚可能是原因之一。
近年来越来越多的研究[16-17]发现,黄斑区GCIPL在视神经疾病中的诊断价值高于视盘周围RNFL,可作为不可逆神经细胞丢失的早期结构指标。我们的研究发现,LHON 患者黄斑区GCIPL 变薄可发生在临床症状出现之前,说明可能存在慢性潜在性损害,但表现为急性发作。与RNFL 不同的是,GCIPL 并无水肿增厚的过程,急性期即明显变薄,并随着病程进展,厚度进行性下降。这一结果与既往研究[18-19]一致。
Balducci等[20]对LHON 患者自然病程的研究发现,RNFL 变薄始于黄斑鼻下方,GCIPL 变薄始于黄斑鼻侧,均为乳斑束区域首先受累。有学者[3,21]推测可能是由于乳斑束中构成黄斑区的视网膜神经节细胞轴突直径较小,而线粒体的含量受细胞体积的限制。当线粒体能量需求增加时,乳斑束中直径较小的轴突在能量依赖方面处于劣势,无法保持有效的轴浆运输而失代偿所致。
本研究发现,视盘周围RNFL 厚度与BCVA 无相关性,与既往的研究[12]一致。而黄斑区GCIPL 厚度与BCVA 存在显著正向相关性,即黄斑区GCIPL厚度越薄,BCVA 越差,是视力的独立影响因素。2016 年的一项研究[22]发现,只有乳斑束区域的RNFL 和颞侧GCIPL 厚度与视力相关。
尽管LHON 发病时通常视力不佳,但一些患者可在发病后数月至数年出现自发性视力恢复。14484T>C 的患者视力恢复概率最大,3460G>A 其次,11778G>A 的患者视力恢复最差[23-24]。患者发病年龄越小,最低点视力越好,视觉功能恢复的机会越大[25]。本研究中,3 种原发突变的BCVA 在急性期和亚急性期差异均无统计学意义,在慢性期差异却有统计学意义,就是不同突变位点视力预后不同所致。多因素回归分析也发现,不同原发突变位点是视力的独立影响因素。
本研究结果显示,3 个原发突变的视盘周围RNFL 和黄斑区GCIPL 厚度,在不同病程阶段差异均无统计学意义。这是因为虽然部分患者慢性期视力有自发恢复,但视网膜内层结构并未相应恢复。与Webber[26]的病例报道结果一致。近年来艾地苯醌治疗LHON 的研究[27]也发现,尽管视力有所提高,但神经纤维和节细胞仍无法恢复。
LHON 为临床常见的线粒体单基因突变导致的视神经疾病,以乳斑束优先受累为特点。OCT 显示急性期视盘周围RNFL 水肿增厚,黄斑区GCIPL 明显变薄,视网膜内层结构改变甚至早于视觉功能下降之前。黄斑区GCIPL 和不同原发突变位点是视力的独立影响因素。以上这些发现都对诊断LHON 具有重要价值,并为LHON 携带者的干预和急性期患者的治疗提供指导和方向。

