基于影像特征的膝关节炎进展预测建模及列线图设计
李旭,肖峰
(武汉大学中南医院放射科, 湖北 武汉 430071)
膝关节炎是一种常见的骨科疾病,老年人发病率高.主要病理改变为关节软骨损伤退变. 由于软骨组织是一种没有血供、神经和淋巴组织分布的组织,自我修复能力较差[1]. 膝骨关节炎的主要症状是身体机能受限、疼痛和僵硬[2-3],影响患者的日常生活,甚至导致无法工作和生活.目前,治疗骨关节炎最有效的方法是关节成形术[4],但这种方法容易引起切口感染、下肢静脉栓塞等并发症,假体随着时间的推移而松动、下陷在所难免.
近年来,可分化为软骨细胞的间充质干细胞(mesenchymal stem cell,MSCs)被用于通过注射到膝关节腔内修复受损的关节软骨[5-6]. 研究表明,软骨修复可以大大缓解膝关节炎患者的症状[7-8]. 然而,一些影像学结果[9]表明,部分软骨修复明显的患者膝关节症状/功能上可能没有明显改善,甚至没有改善.这说明膝关节结构复杂,其损伤导致的症状/功能上的改变个体化的差异极大.膝关节是否存在与患者症状变化显著相关的特定解剖部位及相关变化,是一个值得研究的问题.这些部位的确认有助于个性化评估膝关节炎患者的进展和预后,并可以在治疗过程中指导临床,例如对不同患者膝关节不同部位进行针对性治疗以及个性化修复,以改善不同患者不同的症状/功能.
本研究首先探讨骨关节炎患者膝关节定量结构特征变化与2年内症状进展的关系,然后构建相应的预测模型,可用于预测膝关节症状进展.在2年的随访期内,通过性能对比分析,最终建立的模型可用于个性化评估膝关节骨性关节炎患者的进展和预后,并指导临床在骨关节炎治疗和预后方面的决策.
1 资料与方法
本研究基于Osteoarthritis Initiative (OAI, http://www.oai.ucsf.edu/datarelease/)[10]. OAI 是一项多中心纵向队列研究,旨在确定与膝关节炎发病或进展相关的危险因素,并探索该疾病的潜在生物标志物.
所有病例均选自 OAI单中心项目Osteoarthritis Biomarkers Consortium FNIH Project (OAI FNIH)[11]中的 600 名受试者.所有纳入的受试者年龄在45至79岁之间,由不同种族背景组成.本研究的排除标准是:1)缺少膝关节结构成像评估或症状评分指标(在下一小节中描述);2)患有类风湿性或其他炎性关节炎.最后,本研究保留了 551 名符合条件的参与者.所有参与者均获得知情同意,本研究得到当地伦理委员会的批准.
1.1 膝关节影像定量评估本研究使用了5个膝关节影像定量评估项目中的特征.他们分别是:
1) kXR FNIH Bone Trabecular Integrity (Duke)[12-13].包括6个特征,用以评估膝关节垂直(压缩)和水平(拉伸)方向上骨小梁的完整性.
2) kMRI FNIH QCart (Biomediq)[14-15].包括 7 个特征,基于自动计算机方法测量膝关节多个位置的软骨体积和半月板体积.
3) kMRI FNIH Boneshape (iMorphics)[16-18].包括 12 个特征,用以评估膝关节9个解剖位置的软骨下骨总面积以及膝关节骨骼的3D形状.
4) kMRI FNIH SBP (Qmetrics)[19].包括 36 个特征,用以评估膝关节 4 个解剖位置的9个统计学特征.
有人进来,是村里的王大伯,他来买酱油。母亲拿了一瓶递给他,说:“二十二块五,这样,你给二十块钱吧。我有专门的进货渠道,便宜。”王大伯拿着酱油,说:“那,谢谢你。你这里啊,比镇上的超市都便宜。”母亲喜滋滋地说:“那是,下回再来啊。”
5) kMRI FNIH quantCartilage (Chondrometrics)[20-22].包括92个特征,用以测量膝关节中主要软骨板及其子区域的软骨体积、厚度和其他相关特征.
结合上述5组特征集,对于每个病例,共纳入了153个定量特征,用于对膝关节的结构进行综合评价,包括骨骼、软骨、半月板及其子区域等.由于特征来自5个不同的评估项目,特征之间可能存在部分相关或冗余,这在后面的建模中应该注意.
1.2 膝关节症状/功能评分系统西安大略大学和麦克马斯特大学骨关节炎指数(WOMAC)[2, 23]被用于评估本研究中病例膝关节的症状/功能.在该评分系统中,WOMACADL、WOMACPK和WOMACSTF分别用于评估患者的膝关节生理功能、疼痛和僵硬程度.此外,WOMACTS是上述3个分数的总分.该项目中的每项指标的分数等于 0 表示膝关节相应症状/功能是正常的,分数越高意味着相应的症状越明显或者功能越差.
1.3 方法
1.3.1 数据预处理 本研究设计是通过2年随访期间参与者153个影像特征的变化来预测参与者膝关节症状是否有进展性变化.预测模型的输入是参与者在 2 年随访期间(时间点 03)和基线时间(时间点 00)的 153 个影像特征值的差异(03-00).模型的输出是所有参与者的分组,即膝关节症状/功能是否有进展. 具体的分组标准以WOMAC总分数(WOMACTS)为准.若其基线(时间点00)WOMACTS≤10且WOMACTS两年内(03-00)增大>10,纳入有进展组,记为1;若其基线(时间点00)WOMACTS≤10且WOMACTS两年内(03-00)增大≤10,纳入无进展组,记为0.
按上述准则筛选后共纳入样本101例,其中有进展组51例、无进展组50例.所有样本按照7∶3的比例进行随机分层抽样,最终获得训练集70例、测试集31例.特征选择和建模将在训练集上进行,模型性能的评估将在训练集和测试集上同时进行.如图 1 所示,首先对临床特征进行筛选,然后基于影像特征构建Rad模型,最后组合临床风险因素和Rad模型,构建Rad+Clinical模型.
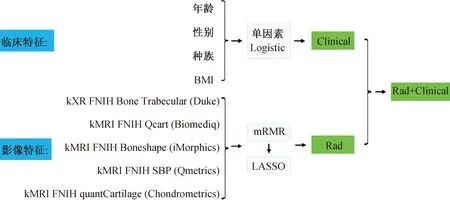
图1 数据分析建模流程图
1.3.2 特征选择与建模方法 对于临床特征,本研究采用单变量逻辑回归来评估单个临床特征区分不同组病例的能力.保留统计学显著(p<0.05)的临床变量用于后续的组合模型的构建.
对于153个影像特征,采用最小冗余最大相关(mRMR)方法用于消除冗余和不相关的图像特征.然后将mRMR筛选的特征输入到 LASSO 模型中以构建放射学模型(Rad).LASSO 是一种使用 L1 正则化的线性回归方法,可以使某些特征的权重系数为 0,从而达到特征稀疏和选择的目的.本研究采用10折交叉验证的LASSO方法选择优化的特征子集,并使用LASSO方法中的多元线性回归构建最终的Rad模型:从候选特征中选出具有非零系数的特征并进行线性组合以构建Rad模型.
1.3.3 模型性能验证 在训练和测试集中使用ROC曲线评估和比较Rad和Rad+Clinical模型的预测能力. 4个ROC相关指标:曲线下面积 (AUC)、准确性、敏感性和特异性分别在训练和测试集中评估得到.Delong测试用于比较不同模型的性能并确定它们是否存在显著性差异.Hosmer-Lemeshow检验用于评估模型的观察值和预测值之间的一致性.使用校准曲线评估列线图的校准性,用于比较实际临床结果和列线图预测之间的一致性.
1.3.4 统计学方法 本研究使用R语言(版本3.6.1;http://www.r-project.org)对数据进行统计和建模分析.具体地,“mRMRe”包用于实现mRMR算法;“glmnet”用于实现 LASSO 以及逻辑回归建模;“pROC”包用于构建ROC曲线及相关评价指标的计算;“rms”包用来绘制列线图和校准曲线的绘制.分析过程中p<0.05设定为具有显著的统计学意义.
2 结果
2.1 临床特征分析如表 1 所示,通过对临床特征和分组标签进行单因素Logistic分析,我们发现年龄和BMI 是区分膝关节炎有进展患者的显著危险因素(p<0.05),可用于Rad+Clinical模型的构建.
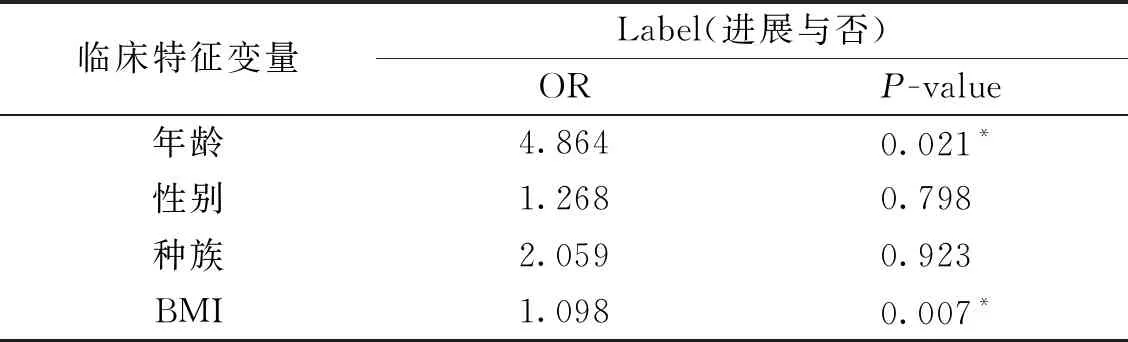
表1 临床特征分析
2.2 特征分析与建模使用mRMR算法对153个影像特征筛选共得到了30个影像特征.如表2所示,30个影像特征被输入到 LASSO 模型中,用于Rad模型的构建.10折交叉验证用于确定 LASSO 模型中的最佳λ值 (0.100 709 1).为Rad模型构建选择了6个具有非零系数的特征.使用LASSO算法进行特征选择的详细过程如图2所示,Rad模型的最终选择特征如表3所示,线性组合后计算公式如下:

表2 采用LASSO方法得到的用意构建Rad模型的特征及其对应的权重系数

图2 采用LASSO回归模型对特征进行筛选以构建Rad模型
Radscore=0.117+0.259* V00Cur_95pc_SubB_MedTib-0.047* V00SCRAverage_SubB_MedTib+
0.207* V00SCR_5pc_SubB_MedTib +0.218* V00CurSD_SubB_LatTib-
0.034* V00Cur_95pc_SubB_LatTib-0.325*V00EBMFMTH.
Radscore表示为对每个筛选出来的特征值进行线性加权计算得到的Rad模型的分数,可用于对病例两年内膝关节炎是否有进展作进一步的评估和建模.从图3和表3可以看出,构建的Rad模型以及Rad+Clinical模型在训练和测试集上都表现出非常好的性能,AUC接近或高于0.8.两个模型的 Hosmer-Lemeshow 检验(p>0.05)均显示其观测值和预测值之间具有良好的一致性.结合Delong检验的结果(p>0.05)来看,我们发现Rad+Clinical模型的预测性能要优于Rad模型,但两者差异并不显著.图4(A)所示为根据Rad+Clinical组合模型绘制的列线图,综合列线图上各危险因素的得分得到的总分可用于定量预测患者膝关节炎进展发生概率.列线图的校准曲线如图 4(B)、4(C) 所示,并且使用列线图的估计和实际观察在校准前后均表现出良好的一致性.
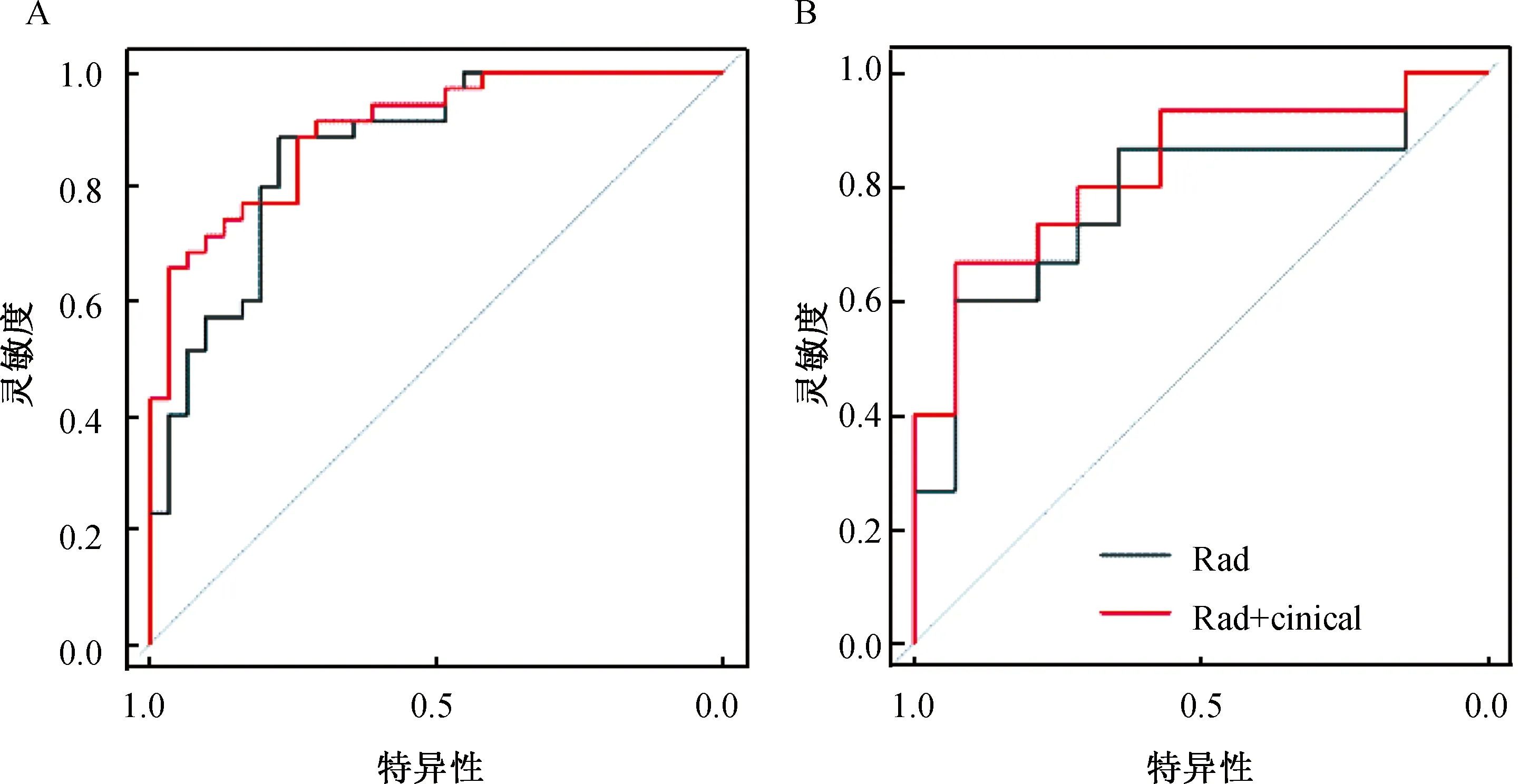
(A) 训练集;(B) 测试集.
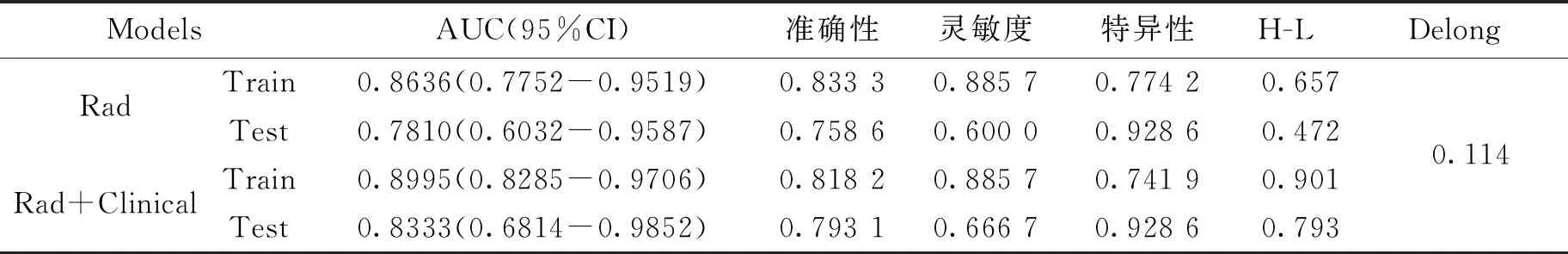
表3 采用ROC相关指标对模型性能进行评估和对比

(A)列线图;(B~C) 在训练集和测试集上分别采用校准曲线对列线图风险预测一致性进行评估评估.
3 讨论
软骨修复可以大大缓解膝关节炎患者的膝关节症状/功能.但部分患者的影像学结果提示,部分软骨修复明显的患者,其症状可能改善不明显,甚至无改善.为探讨其可能机制,本文中我们首先分析了膝关节炎患者在2年随访期间膝关节影像特征的变化与膝关节症状进展的相关性,然后根据其临床指标以及影像特征建立了膝关节症状进展的预测模型及列线图,可用于个性化评估骨关节炎患者的疾病进展、治疗和预后.
临床特征分析结果说明年龄和BMI是膝关节症状发生进展的独立风险因素,这与相关文献[24-26]报道是一致的.经过在训练集和测试集上的验证,本文中构建的Rad模型和Rad+Clinical模型预测均有较高的预测准确性和一致性.灵敏度相对于特异性还有较大的提升空间,这提示我们影像特征信息的挖掘可能还不够.
本文中构建的列线图是回归方程结果的可视化,可用于最终的Rad+Clinical回归模型的结果展示,依据回归的结果,按照特定的比例画出多个线段.其优势在于可以直接利用图形量化各个风险因素在临床事件发生中的得分,通过做图能够便捷地推算出某个个体的发病风险或生存概率,在个性化评估以及诊疗中具有重大的临床应用价值.
尽管如此,本研究仍存在一些不足:首先,训练和测试数据均选自单一中心,这可能会造成数据分布的偏差,结果的普遍性可能无法保证.未来需要更多的来自多个中心的验证数据;其次,我们采用的影像特征都是直接从 FNIH 项目中获得的.它们中的大多数是图像信息有限的一维和/或二维灰度/统计特征,未来需要考虑直接从图像中进一步探索更深层次更高维度的影像组学特征.
总之,本研究构建了一个基于影像特征的Rad模型并对其进行了评估,可用于预测两年内潜在的膝关节炎进展.构建的模型显示出良好的可行性和准确性,绘制的列线图作为一种有用的工具,可用于个性化评估膝关节骨性关节炎患者的进展和预后,并指导临床在骨关节炎治疗和预后方面的决策.

