容积CT值量化判断5 mm以上肺结核病灶活动性的应用价值
魏赣辉 张加成 邱小伟
结核病为全球十大致死因素之一, 据世界卫生组织《2021年全球结核病报告》统计,2020年全球新增结核病患者约1000万例左右,死亡数约为150万例左右,预计在2021年和2022年形势会更加严峻[1]。因此,早期判断肺结核的活动性及早期治疗是控制结核病的关键。目前,临床上仍以CT扫描为判断肺结核活动性的首选方案,但由于常规CT阅片法主要通过病灶形态来判断肺结核的活动性,没有量化标准,不能满足临床精准治疗的需求。故笔者自2019年开始对肺结核患者胸部CT容积值的量化进行研究,探讨该方法是否具有判断肺结核活动性的辅助诊断价值,以及是否达到精准医疗的目的。
资料和方法
一、研究对象
回顾性分析浙江大学医学院附属杭州市胸科医院2013年1月至2017年5月临床确诊的224例肺结核患者胸部CT影像资料。将肺结核病灶按照形态分为纤维性病变、结节灶、块状病灶、厚壁空洞、实变、肺实质钙化灶[2],通过ITK-SNAP软件(www.itksnap.org)勾画以上结核病灶的感兴趣区(region of interest,ROI)。通过2年的结核病灶随访,明确活动性肺结核患者120例,其中男性62例(51.7%),女性58例(48.3%),中位年龄为33(26,40)岁,活动性肺结核病灶216个;非活动性肺结核患者104例,其中男性56例(53.8%),女性48例(46.2%),中位年龄为33(31,38)岁,非活动性肺结核病灶128个;两组患者间性别和年龄的比较差异均无统计学意义(χ2=0.106,P=0.745;Z=-0.922,P=0.357)。本研究获得杭州市红十字会医院医学伦理委员会批准[批准号为(2020)快审(193)号]。
入组标准:(1)结核病患者均符合《WS 288—2017肺结核诊断》标准,所有肺结核病灶均经痰涂片、痰GeneXpert MTB/RIF检测、组织病理或CT扫描,以及抗结核药物治疗有效等方法确诊;(2)纳入的结核病灶均边界清晰,且在纵隔窗上最短径线均>5 mm,但常规CT阅片法均难以判断其活动性;(3)所有肺结核患者影像资料均为规范抗结核药物治疗后复查的胸部CT。
活动性肺结核判断标准[2]:入组患者经过2年随访,若结核病灶2年内无变化、临床上无活动性肺结核相关症状和体征、细菌学检查阴性,则判断为非活动性肺结核;若结核病灶增大或缩小,则无论临床上有无活动性肺结核相关症状和体征、细菌学检查阳性或阴性,均判断为活动性肺结核。
二、研究方法
1.图像采集:检查所用CT机为美国GE Bright Speed Elite 16排多层螺旋CT,管电压为120 kV,管电流为150 mAs,螺距为0.81~0.94。训练患者在吸气末屏气扫描,扫描范围从肺尖到肺底,扫描层厚、层间距均为2.5 mm,纵隔窗重建层厚5 mm,矩阵512×512。
扫描完成后再将CT图像以DICOM格式导入ITK-SNAP软件,勾画结核病灶的ROI。勾画ROI时,均应在纵隔窗上选取软组织密度、钙化密度部分进行勾画,并在病灶边界的各个方向后退1~2个像素,以减少部分容积效应的影响。再通过软件volume and statistic选项测算出病灶的容积CT值,再将勾画测得的肺结核病灶容积CT值数据导入SPSS 25.0软件中,选择平均值选项,可以得到平均容积CT值。ROI应不包括正常肺组织、支气管扩张、空洞空腔和气体部分等未含病理组织的成分,以免造成误差。另外,本研究将钙化灶纳入测量,发现有个别病灶通过容积CT值判断活动性与临床随访结果不相符,但从统计数据来看,对结果没有造成较大的影响。勾画结核病灶ROI、测量结核病灶容积CT值均严格按照上述标准由两位10年以上肺结核诊断经验的放射科主治医师和1名20年以上肺结核诊断经验的放射科副主任医师操作,如果对边界产生分歧则相互讨论,以副主任医师判断为主。
2.图像分析:所有CT图像均由2名高年资放射科副主任医师以双盲法进行阅片,分析CT图像的征象特点,判断肺结核的活动性。如果结论不一致,则由放射科集体讨论达成一致意见。正确率=判断正确的结核病灶数量/所有结核病灶的数量×100%。
三、统计学处理
采用SPSS 25.0软件对数据进行统计分析。非正态分布的计量资料采用“中位数(四分位数)”描述,组间差异的比较采用Mann-WhitneyU检验,以P<0.05为差异有统计学意义。采用受试者工作特征(receive operating characteristic, ROC)曲线预测肺结核活动性的最佳分类阈值并计算敏感度、特异度及ROC曲线下面积(AUC),以及两种方法的检出效能和一致性Kappa检验。其中,Kappa值≥0.75为一致性较好,0.4~0.75为一致性一般,<0.4为一致性较差。
结 果
一、活动性和非活动性结核病灶的容积CT值检测情况
216个活动性结核病灶的平均容积CT值[32.38(28.17,36.23) HU]明显低于128个非活动性结核病灶的平均容积CT值[78.89(57.78,120.27) HU],差异有统计学意义(Z=-15.439,P<0.001)。
二、活动性和非活动性结核病灶容积CT值的ROC曲线分析
通过绘制ROC曲线进一步分析活动性和非活动性肺结核病灶容积CT值,结果显示:当约登指数(敏感度+特异度-1)取最大值0.958时,最佳临界值为45.79 HU,对肺结核活动性判断的诊断敏感度为96.3%、特异度为100.0%,ROC曲线下最大面积为0.998(图1)。
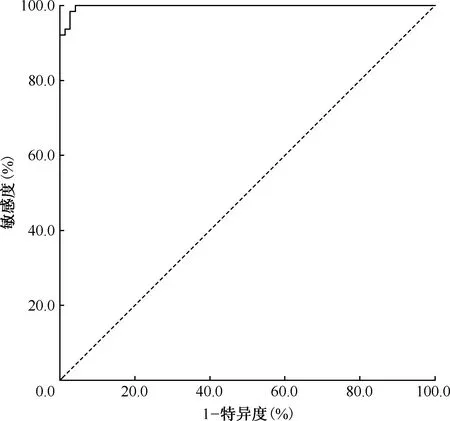
图1 容积CT值对判断肺结核活动性的ROC曲线
三、 常规CT阅片与容积CT值判断肺结核活动性情况
以病灶活动性的诊断标准为参照,344个肺结核病灶中,纤维性病变48个、结节灶90个、块状病灶84个、厚壁空洞48个、实变66个、肺实质钙化128个。
用常规CT阅片法判断正确的结核病灶共计246个,正确率为71.5%;其中,活动性肺结核病灶155个,非活动性肺结核病灶91个。敏感度、特异度、一致率分别为71.8%、71.1%和71.5%。通过容积CT值判断正确的结核病灶为336个,正确率为97.7%;其中,活动性肺结核病灶208个,非活动性肺结核病灶128个,判断错误的8个病灶为伴有钙化灶的活动性肺结核实变病灶和结节灶,将其误诊为非活动性肺结核病灶,其敏感度、特异度、一致率分别为96.3%、100.0%、97.7%(表1)。
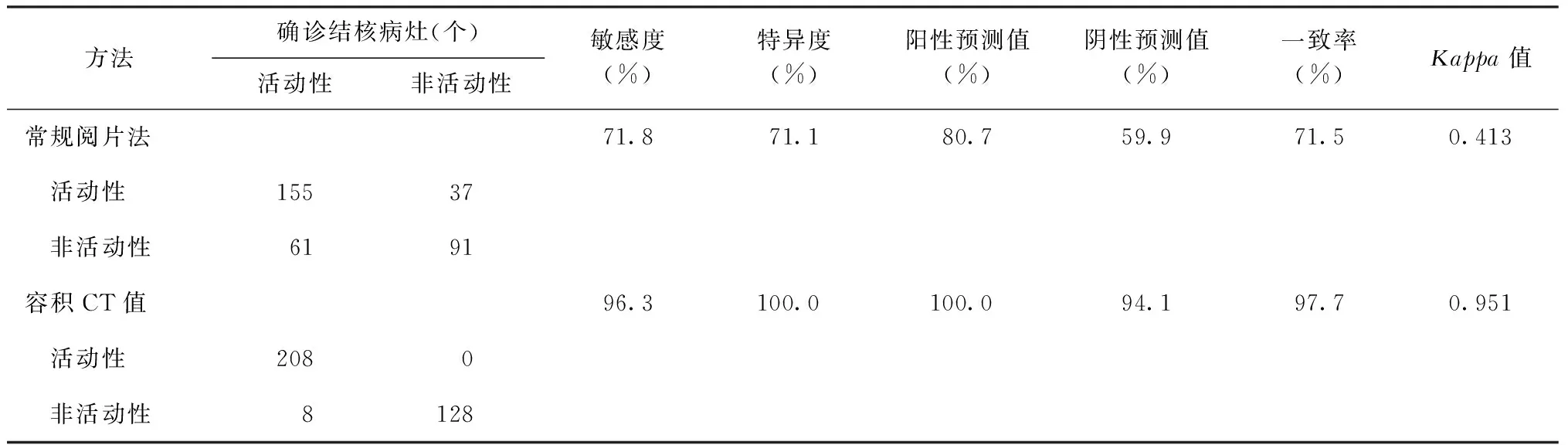
表1 以最终诊断结果为参照常规CT阅片法与容积CT值判断肺结核活动性的诊断效能
四、两种方法判断肺结核活动性临床示例
病例1~4,均行胸部CT扫描,以常规CT阅片法判断其活动性,均出现误诊;而以45.79 HU为测量的容积CT临界值判断其活动性,均与随访2年后病灶变化的最终临床诊断相一致,诊断准确率明显提高。具体示例见图2~20。
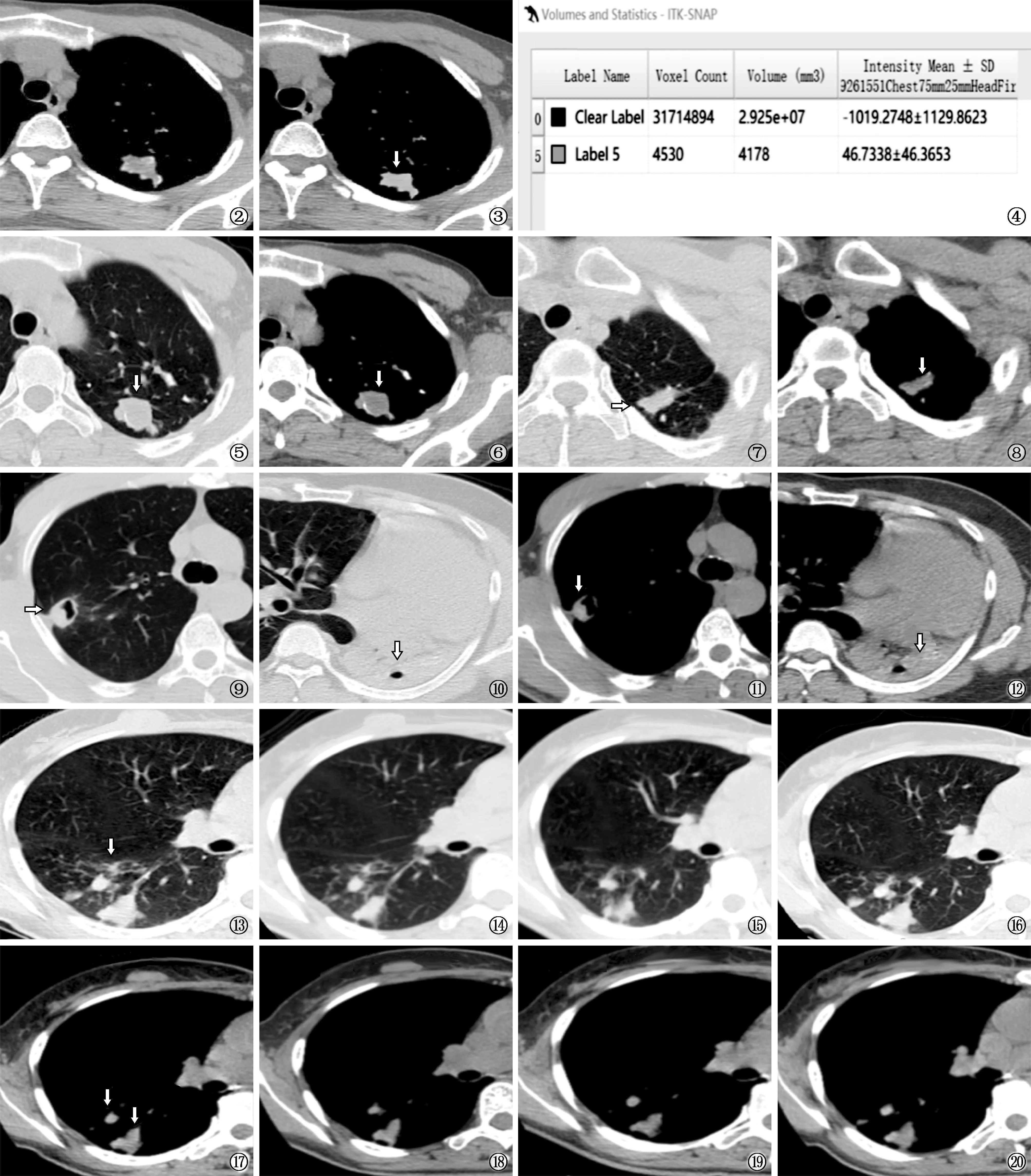
图2~4 患者,男性,39岁,常规CT阅片法将非活动性肺结核误诊为活动性左上肺结核。图2为胸部CT示左上肺不规则结节灶。图3为沿病灶边缘勾画ROI,并填充蓝色像素(箭头所示)。图4为ITK-SNAP软件计算出蓝色像素填充病灶的容积CT值为46.74 HU(>45.79 HU;判读为非活动性肺结核,随访发现病灶稳定,结果一致) 图5~8 患者,男性,51岁,常规CT阅片法将活动性肺结核误诊为非活动性左上肺结核。图5、7胸部CT分别为左上肺尖后段结节灶的肺窗与纵隔窗,图6、8胸部CT分别为左上肺尖后段纤维性病灶的肺窗和纵隔窗,病灶内均可见钙化影,测量其容积CT值均<45.79 HU(判读为活动性肺结核,随访发现病灶增大,结果一致) 图9~12 患者,男性,42岁,常规CT阅片法将非活动性肺结核误诊为活动性肺结核。图9、11胸部CT分别为右上肺尖段厚壁空洞的肺窗与纵隔窗,图10、12胸部CT分别为左下肺实变伴空洞的肺窗与纵隔窗,测量其容积CT值均>45.79 HU(判读为非活动性肺结核,随访2年病灶无变化,结果一致)图13~20 患者,女,60岁,常规CT阅片法将非活动性肺结核误诊为活动性右下肺结核。图13、17为患者2016年初诊胸部CT的肺窗与纵隔窗,示右下肺背段斑条结节状高密度影,边界尚清,可见“树芽征”(如长箭头所示);图14和18、15和19、16和20分别为患者治疗1周后、1年后、近1年复查胸部CT的肺窗与纵隔窗,测量其容积CT值均>45.79 HU(判读为非活动性肺结核,随访期间病灶均无变化,结果一致)
讨 论
目前,临床医师通过胸部CT判断活动性肺结核的主要依据为病灶具有磨玻璃样改变、树芽征、小叶中心结节征、实变和厚壁空洞等征象;判断非活动性肺结核的主要依据为病灶呈纤维化、钙化改变。但是,这种目视方法没有量化标准,不能精确判断肺结核的活动性。而容积CT值法可以量化判断肺结核的活动性,容积CT值越小,活动性肺结核的可能性越大,容积CT值越大,非活动性肺结核的可能性越大。在本研究中,常规CT阅片法判断肺结核活动性的敏感度、特异度、一致率、Kappa值分别为71.8%、71.1%、71.5%和0.413,低于以往类似研究[3],究其原因可能与本研究选择的研究对象的临床表现及常规CT征象均为难以判断的活动性肺结核有关。而通过容积CT值判断肺结核活动性的敏感度、特异度、一致率、Kappa值分别为96.3%、100.0%、97.7%和0.951,明显高于常规CT阅片法。说明通过容积CT值判断肺结核活动性的价值高,尤其是当阈值为45.79 HU时,其判断肺结核活动性的敏感度、特异度、一致率与Kappa值均达到了最佳状态。
容积CT值分析可用于判断肺结核病灶的活动性,是由肺结核的病理组成决定的。容积CT值越小(即密度越低),活动性肺结核的可能性越大,容积CT值越大(即密度越高),非活动性肺结核的可能性越大。当容积CT值(即密度)到达某个阈值以上时,病灶就会处于稳定状态。肺结核的病理组成是由渗出性病变、干酪性病变、肉芽肿性病变、纤维性病变和钙化构成[4-5]。渗出性病变为液体,CT值较低(0~10 HU);干酪样坏死病灶内含有较多脂质[6],CT值亦较低(为负值);纤维性病变(40~80 HU)和钙化灶(>80 HU)的CT值均较高[5]。因此,通过容积CT值分析可以准确地将活动性肺结核与非活动性肺结核区分开来。
马骐[7]曾研究发现,活动性肺结核病灶与非活动性肺结核病灶的CT值差异有统计学意义,并将二者的分界CT值定为41 HU,这与本研究结果相似,但其分界CT值即阈值没有经过统计分析,且该研究只选取病灶中央部位的一个层面进行测量,因而其测量结果只能反映病灶中一个层面的密度。由于病灶每个层面的密度不一样,测量的结果也会有区别,使得测量结果可重复性不高。而本研究纳入了更多的肺结核患者,选择容积CT值测量整个结核病灶的平均密度,测量方法更规范,可重复性更高,结果更精确。杨钧等[8]将空洞分为浸润型空洞和纤维型空洞。浸润型空洞壁的组成成分为渗出性病变或干酪性病变,空洞壁的CT值较低,治疗后多明显好转,多诊断为活动性空洞性肺结核;纤维型空洞壁的组成成分为纤维灶、钙化灶,空洞壁的CT值较高,治疗后复查无明显变化,多诊断为非活动性空洞性肺结核,与本研究的结果一致。周树辉和段友方[9]对70例结核瘤患者从抗结核治疗前到6个月疗程结束时均进行了一系列胸部X线摄片及CT片动态观察,发现结核瘤早期瘤体松散,密度较低。而抗结核治疗后,随着治疗时间的延长,瘤体吸收体积缩小,密度增高,常伴钙化灶增多,这与本研究的结果也是相符的。
在抗结核治疗过程中,除了极少数肺结核病灶经抗结核治疗后完全吸收外,绝大多数活动性肺结核病灶的治疗转归是形成纤维性病灶、结节灶、块状病灶、硬化的空洞病灶和硬化的实变病灶[10]。这类结核病灶在治疗过程中被吸收,体积缩小,密度升高[4-5],当密度及容积CT值到达某个阈值以上时,病灶就会处于稳定状态,瘤体不再增大或缩小,患者症状消失,细菌学检查转阴,活动性肺结核即转变为非活动性肺结核[4-5]。本研究是在常规影像分析方法的基础上,使用ITK-SNAP软件引入了容积CT值的分析,进一步提高了对肺结核活动性判断的影像学诊断效能。
ITK-SNAP软件是一种交互式的医学图像分割工具,主要用于医学图像的预处理,分割及配准。康书朝等[11]使用ITK-SNAP软件对60例经病理证实良恶性的肺结节进行分割,通过影像组学特征提取为良恶性肺结节鉴别诊断提供了客观依据。郭静丽等[12]通过ITK-SNAP软件对磁共振DWI上高信号梗死区和FLAIR上对应的急性脑梗死区进行分割,并通过人工智能深度学习构建了急性脑卒中发病时间的预测模型,从而使临床医生能够更快速准确地判断醒后卒中的发病时间,有利于指导临床个性化的溶栓治疗。曹明明和刘树学[13]应用ITK-SNAP软件在磁共振图像上手动分割32个严重退变的膝关节软骨,定量评价了膝关节的退变程度。在本研究中,笔者通过ITK-SNAP软件手动分割结核病灶并获得容积CT值是该软件的一个基本功能。今后若将其应用于影像组学分析及人工智能,期望可以更有利于提高肺结核活动性判断的准确性。
尽管容积CT值判断肺结核的活动性具有精确量化的优点,但也具有一些局限性:(1)为减小部分容积效应影响,笔者在本研究中选择的研究对象局限于肺窗上病灶边界清晰、无渗出性的病变,且在纵隔窗上最短径线大于5 mm的病灶,而在实际工作中,病灶符合该入选条件的比例并不高,比如磨玻璃影、树芽征、细纤维灶、粟粒小结节灶等均不符合纳入标准,存在选择性偏移,这同时也导致了本研究的统计学结果与临床随访结果非常接近,因此如何使该方法更广泛地适用于更多类型的结核病灶,尚有待于进一步研究解决。(2)由于人工勾画每个结核病灶各个层面的ROI,费时较长,导致这项研究的样本数量有限,有待于收集更多患者,使结果更加精确。(3)多层螺旋CT部分容积效应会导致测量的容积CT值不够准确,尤其是对较小病灶的影响更大。(4)由于是回顾性研究,CT扫描图像没有使用薄层扫描标准,将在进一步的研究中规范扫描条件,使结果更加精确。以上因素均会导致容积CT值的测量产生偏差,有待于进一步提高精确测量。
综上所述,通过测量肺结核病灶的容积CT值,量化了活动性肺结核与非活动性肺结核之间的差异,对于判断肺结核的活动性具有重要的临床应用价值,而将常规CT阅片法结合容积CT值综合判断肺结核活动性,有望进一步提高肺结核活动性判断的准确性。
利益冲突所有作者均声明不存在利益冲突
作者贡献魏赣辉:提出、设计及实施研究,收集整理并分析数据,论文起草及修订;张加成和邱小伟:协助收集和整理数据

