应用老年综合评估技术分析老年脑卒中恢复期病人营养状态的影响因素
王小娇 王宁 崔宏 叶童 郭佳怡 王晓明 贾新
脑卒中是导致我国老年人死亡的主要原因,约占全球卒中死亡率的1/3[1]。随着我国老龄化趋势日益加剧,老年人的脑卒中患病率也不断升高。脑卒中病人常伴有活动受限、吞咽困难、偏瘫等神经功能缺损症状,导致病人饮食受限、营养及免疫功能下降,极易并发机体感染、多脏器功能衰竭等临床不良结局,严重影响病人的预后与身体康复[2]。因此,对老年脑卒中病人进行营养状态评估并筛查相关危险因素十分重要。老年综合评估(CGA)是一种多维度、跨学科的诊断过程,能够很好地帮助医务人员发现病人多种潜在的临床问题[3],因此,本研究应用CGA对老年脑卒中恢复期病人进行营养状态影响因素的筛查评估,以期为营养不良病人后期制定个体化的管理措施提供依据。
1 资料与方法
1.1 一般资料 选择2019年8月至2021年4月本院收治的老年脑卒中病人114例,其中男64例,女50例,年龄62~91岁,平均(76.25±2.78)岁。本研究通过我院医学伦理委员会批准(KY20192016-F-1),病人及家属均签署知情同意书。纳入标准:(1)经我院颅脑CT或MRI确诊为脑卒中,且3分≤NIHSS≤20分;(2)年龄≥60岁;(3)能够配合完成本研究内容;(4)住院时间≥24 h,病程半个月以上。排除标准:(1)意识不清的病人;(2)患有严重痴呆;(3)危重症病人;(4)肿瘤晚期病人;(5)中途转院或不能参与研究全过程的病人。
1.2 方法
1.2.1 组建筛查小组:成员由老年科医师、护士、营养师及老年专科护理人员组成。老年科医师及护士在前期对研究对象的基础资料进行收集、测量并评估;由专业的营养师担任营养顾问,8名护理人员均接受相关筛查方案实施的培训。
1.2.2 研究对象分组:入选的114例病人按年龄分为3组,其中38例年龄≥80岁为高龄组,40例年龄79~70岁为中龄组,36例年龄69~60岁为低龄组。
1.2.3 调查问卷:应用CGA制定调查问卷,由护理人员对所有病人、家属进行调查。为避免部分病人受环境因素等影响不能准确回答,由了解病人生活习惯的家属协助测试。
评估内容[4]:(1)基础功能:包括病程、用药、口腔情况、视力、听力等。(2)营养状况:采用营养状态评估量表(MNA)进行筛查:MNA总分≥24分为营养状况良好,24分>总分≥17分为存在营养不良风险,总分<17分为营养不良。(3)认知、心理:使用MMSE量表筛查认知功能,MMSE总分≤17分为存在认知障碍;使用焦虑量表(SAS)、抑郁量表(SDS)评价心理状况,SAS总分≥50分为存在焦虑,SDS总分≥53分为存在抑郁。(4)吞咽功能:采用标准吞咽功能评定量表(SSA)评价,结果判断:根据病人饮水情况推断是否存在误吸,如有饮水呛咳或饮水后声音变化,结果为阳性,即存在吞咽功能障碍;如饮水后无呛咳或声音变化,结果为阴性,即吞咽功能正常。(5)子女照顾情况。(6)日常生活功能:采用巴氏量表进行评价,该量表共10项,满分100分,100分为独立,75~95分为轻度依赖,50~70分为中度依赖,25~45分为重度依赖,0~20分为完全依赖。
1.3 统计学方法 将所有数据录入SPSS 22.0软件进行统计分析。计数资料用频数和百分比表示,组间比较采用χ2检验;采用非条件Logistic回归分析老年脑卒中恢复期病人发生营养不良的影响因素,以P<0.05为差异有统计学意义。
2 结果
2.1 入组病人的营养状况 114例病人中,存在营养不良风险者34例(29.82%)、营养不良者32例(28.07%)。高龄组与低龄组的营养不良发生率差异有统计学意义(P<0.05),见表1。
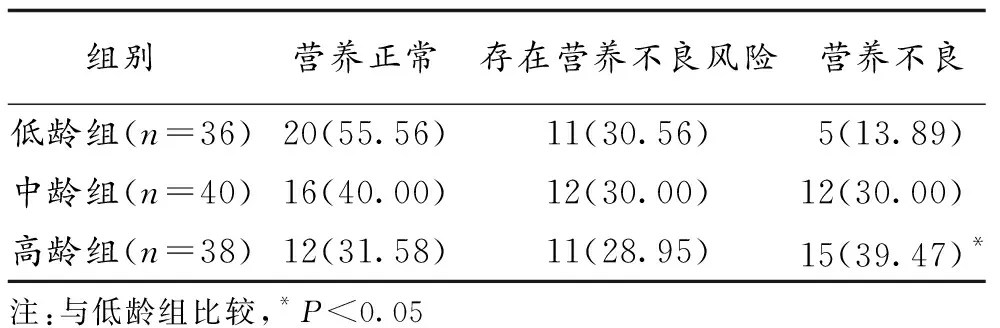
表1 3组病人营养状况比较(n,%)
2.2 老年脑卒中恢复期病人营养不良影响因素的单因素分析χ2检验结果显示,脑卒中病程、巴氏量表分级,有无吞咽障碍、牙齿脱落或老化影响进食、心理障碍、认知障碍、无子女照顾均是老年脑卒中恢复期病人营养不良的影响因素(P<0.05),见表2。
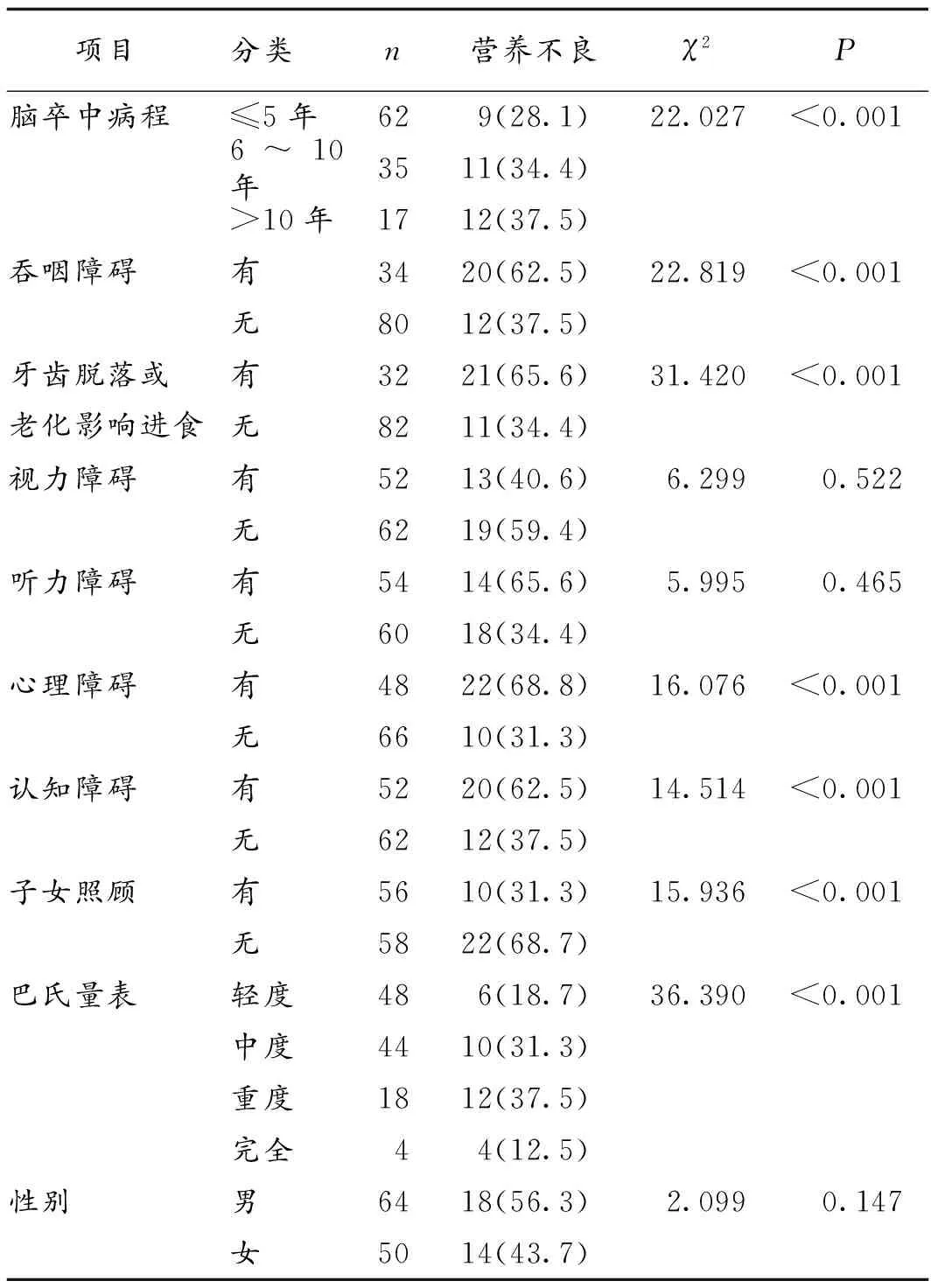
表2 老年脑卒中恢复期病人营养不良影响因素的单因素分析(n,%)
2.3 多因素Logistic回归分析老年脑卒中恢复期病人营养不良的影响因素 以病人是否有营养不良为因变量,以年龄及表2中P<0.01的因素为自变量纳入到Logistic回归模型中,自变量赋值情况如表3所示。结果显示,脑卒中病程长、吞咽障碍、牙齿脱落或老化影响进食、心理障碍、认知障碍、无子女照顾、高龄及日常生活越依赖他人是老年脑卒中恢复期病人营养不良的危险因素(P<0.05),见表4。

表3 自变量赋值情况
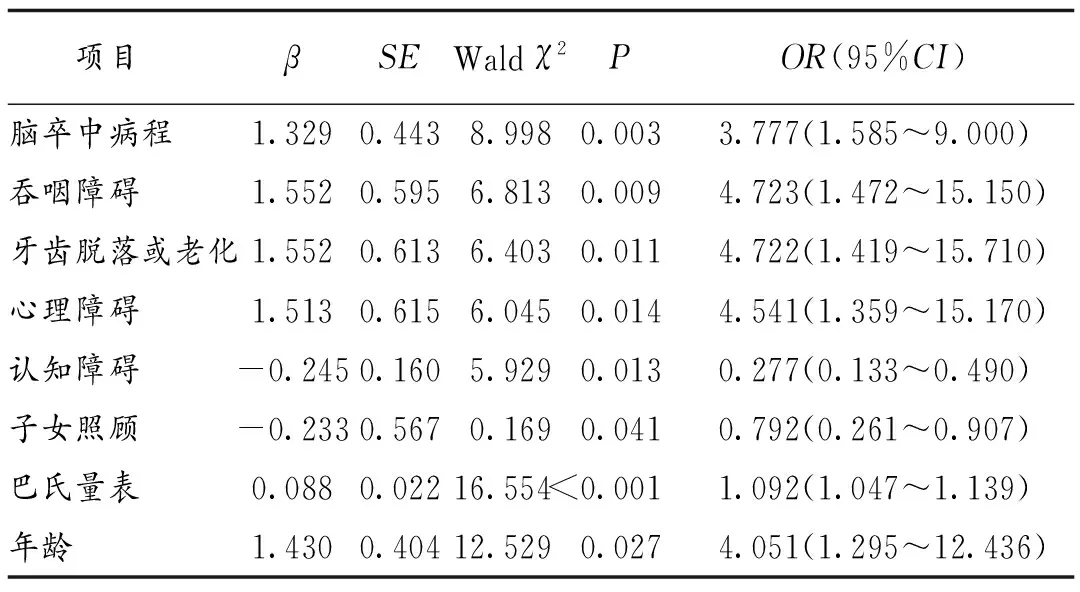
表4 多因素Logistic回归分析老年脑卒中恢复期病人营养不良的危险因素
3 讨论
营养不良会导致脑卒中后多种并发症的发生,尤其对于老年脑卒中病人,自身营养状况与疾病之间可相互作用,影响疾病的治疗效果[4]。老年脑卒中病人发生营养不良的原因,一方面是临床医生对脑卒中病人的营养不良认识与治疗不足,另一方面是对发生营养不良的危险因素评估与预防不足[5]。已有文献报道:高龄、多重用药、饮食困难、慢性疾病、功能残疾,以及喂养时机、护理水平等均与老年人营养不良高风险密切相关[6]。因此,预防老年脑卒中病人营养不良的发生,不仅仅是简单的营养评估与干预,更需要全方位的整体评估。
CGA是老年医学的核心技术之一,是一种多维度、跨学科的诊断过程,是通过多学科协作,从不同角度开展的系统评估。近年来随着我国老年医学的发展,CGA受到了广泛的重视与应用。特别是对于衰弱老年人,CGA从病人机体疾病、生活能力、认知心理以及社会支持等全方位进行综合评估,对发现临床问题、制定治疗与康复方案和随访计划具有重要意义[3,5]。老年脑卒中病人营养不良风险及营养不良发病率高,但因症状不典型,在治疗过程中容易被忽视,因此,本研究应用CGA技术对老年脑卒中恢复期病人发生营养不良的相关因素进行了系统评估。本研究结果显示,114例病人中,存在营养不良风险者34例(29.82%)、营养不良者32例(28.07%),脑卒中病程长、吞咽障碍、牙齿脱落或老化影响进食、心理障碍、认知障碍、无子女照顾、高龄及日常生活越依赖他人均是老年脑卒中恢复期病人发生营养不良的危险因素。说明老年脑卒中恢复期病人营养不良的发生风险较高,需引起临床医生重视,而对病人进行CGA,能够最大限度发现潜在的导致营养不良的风险因素,为病人恢复期的救治与功能的康复提供重要的干预方法。
CGA的目的即为发现病人现存的和潜在的多种临床问题,提出维持或改善功能状态的处理方法,最大限度地提高或维持老年人的生活质量。因而针对本研究中老年脑卒中恢复期病人营养不良的多种影响因素,笔者对其制定了个体化的干预对策。首先,对于高龄和(或)病程较长的病人,请营养科医生根据病人的营养现状及消耗量计算饮食营养、热量搭配,必要时配合肠外营养液输注,以补充足够的营养,提高机体抵抗力,预防并发症发生。其次,老年脑卒中病人由于肢体活动受限,影响饮食的自主摄入、消化和吸收,应评估其日常活动能力、能否自主进食,进而制定其鼻饲饮食、肠外营养的治疗计划。再次,高龄卒中病人的吞咽功能评估至关重要,要根据病人的测试结果,在必要时给予鼻饲流质或营养液;根据胃肠功能选择鼻胃管(NGT)、经皮内镜下胃造瘘/空肠造瘘(PEG/J)的方式;给予病人喉、会厌部神经肌肉低频电刺激治疗,增加吞咽功能以及进食训练,改善脑卒中后出现的吞咽障碍。最后,老年脑卒中病人常伴有认知功能障碍以及心理障碍,积极进行心理疏导与保持良好的亲情[7],鼓励老年脑卒中病人增强疾病恢复的信心。
综上,CGA对识别老年脑卒中恢复期病人营养状况的相关风险因素及制定干预措施有着重要的价值。临床中应加强对老年脑卒中病人营养状况的评估,通过多学科协作,及时给予病人个体化的干预治疗,可更有效地进行营养管理,改善预后,从而提高病人生活质量。

