尿毒症患者左髋部巨大瘤样钙化合并感染一例
王露 田少江
患者,男,30岁,因“维持性血液透析3年余,左髋部肿块伴疼痛半年”于我院就诊。半年前患者无明显诱因出现左髋部肿块进行性增大,伴肿块间断疼痛,不影响下肢活动及睡眠,未行特殊诊治。2020年5月9日因爬楼梯时左髋部出现剧烈疼痛不缓解,遂至我院就诊。既往有高血压、肝炎、慢性胃炎、肾小球肾炎病史,维持每周3次血液透析治疗。体格检查:T 37.9 ℃,P 92次/分,R 20次/分,Bp 126/92 mmHg,神志清楚,轮椅推入,查体合作。颜面、双眼睑浮肿,腹平软,剑突下按压不适,双下肢水肿,左髋部可触及一实性肿块,质硬,不能推动,边界不规则,大小约12 cm×8 cm×4 cm,有压痛,皮温稍增高。心肺听诊无异常,神经系统查体正常。入院完善相关检查:血常规:WBC 10.01×109/L(3.50~9.50×109/L,括号内为正常参考值范围,以下相同),中性粒细胞百分比(N)87.8%(50.0%~75.0%),PLT计数108×109/L(125~350×109/L),C反应蛋白(CRP)93.62 mg/L(0~10.00 mg/L);血肌酐857.4 μmol/L(44.0~106.0 μmol/L);电解质:钙2.63 mmol/L(2.11~2.52 mmol/L),磷2.17 mmol/L(0.85~1.51 mmol/L);碱性磷酸酶180.0 IU/L(4.0~125.0 IU/L);血清全段甲状旁腺激素(iPTH):1 400 pg/ml(12~88 pg/ml)。血液培养、血红蛋白(Hb)、肝功能、凝血功能、胸部CT检查均正常。髋关节CT检查结果:左股骨旁软组织内见混杂密度肿块影,边缘呈分叶状,病灶以高密度影为主,内见小片状低密度影,似可见分层,周围软组织分界清晰,邻近骨质未见受侵。右侧股骨旁可见类似小病灶。诊断:双股骨旁软组织内良性病变首先考虑,考虑肿瘤样钙质沉积症。髋关节MRI检查结果:左侧髋部臀中肌、双侧臀大肌异常信号,考虑良性病变可能性大,肿瘤样钙质沉积症首先考虑。入院后予血液透析、抗感染(头孢曲松联合万古霉素)治疗后患者体温降至正常,但仍有左髋部疼痛伴下肢活动受限,考虑巨大瘤样钙化性肿块合并感染可能,转至骨关节外科行左髋部肿块切除术,术后组织病理检查结果:肿块一枚,大小10 cm×7 cm×4 cm,包膜完整,切面大部分灰黄实性、质中,灰黄处为脓性分泌物,局部灰红坏死;镜下见肌肉组织中大量凝固性坏死组织伴钙盐沉积,间质纤维组织增生,大量多核巨细胞反应(图1)。患者术后转入我科再次出现发热(高达38.4 ℃),复查血常规:N 75.9%,Hb 60 g/L(130~175 g/L);CRP 233.42 mg/L。治疗上加强抗感染(美罗培南0.5g静脉滴注每日两次、万古霉素0.5g静脉滴注每日1次)治疗,同时行血液透析、抗甲状旁腺(碳酸镧咀嚼片 500mg口服每日3次、阿法骨化醇胶囊0.5μg口服每晚1次)治疗后患者无发热,复查N及CRP均正常后伤口拆线出院。术后3个月电话随访患者局部肿块无复发,预后良好。
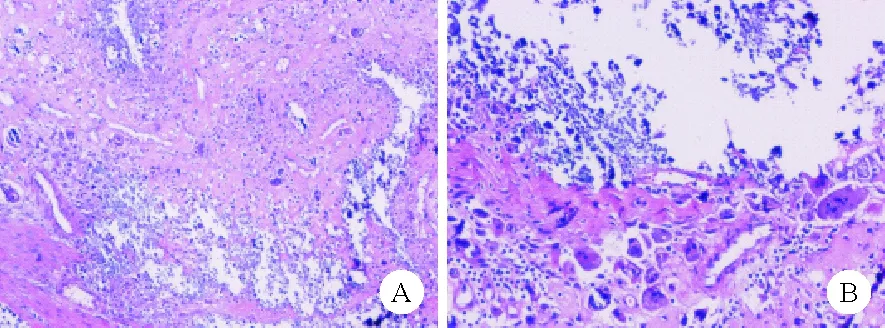
图1 2020年5月23日患者左髋部肿块切除术后组织病理检查结果:无定形或颗粒状钙盐沉积及间质纤维组织增生,病变周围大量多核巨细胞[苏木素-伊红(HE)染色;A:×100;B:×200]
讨 论
尿毒症肿瘤样钙化(UTC)是维持性血液透析患者中罕见的非肿瘤性病变,发病率为0.5%~3.0%,相对于血管钙化病变罕见,是由钙磷代谢紊乱导致的以髋、肩、肘等关节周围软组织内形成含钙磷沉积的橡胶样或囊性肿块为特征的肿瘤样钙质沉积症[1]。该病早期无显著临床症状,随着病灶增大可出现严重临床症状,包括局部疼痛肿胀、关节活动受限、皮肤破溃、感染及神经压迫症状等。UTC发病机制尚未明确,可能存在以下病因:(1)钙磷代谢紊乱为主要病因,高磷血症、高钙磷乘积增加转移性钙化风险,可存在大部分UTC患者中[2]。(2)继发性甲状旁腺功能亢进,iPTH分泌增多。当iPTH>400 pg/ml可动员骨骼中的钙和磷酸盐进入血液,促进UTC的发生;但少数患者也存在低iPTH的情况[3]。(3)遗传因素:成纤维生长因子23(FGF-23)是位于染色体12p13区重要的FGF家族成员,其主要生理功能是抑制1-α羟化酶活性,减少活性维生素D3合成,从而促进甲状旁腺分泌,维持血磷水平正常。FGF-23基因突变导致功能性FGF-23水平下降发生高磷酸盐性肿瘤样钙化[4]。(4)其他因素:损伤、出血、炎症或可钙化的基质蛋白过度产生[2]。实验室检查中,高血磷、高iPTH、高钙磷乘积有一定的诊断价值,超声检查可判断肿块与周围组织关系及内部血流情况,在多发病灶检查方面具有优势。X线表现为受累关节旁伸侧软组织内“桑葚状”、“鹅卵石样”、结节状、团块状钙化灶,范围广泛者表现为“流注状”。CT与X线检查表现类似,但能更清楚地显示病变部位与周围组织的关系,可见该病一般不侵袭邻近关节或骨质[5]。MRI检查结果表现为T1WI上呈低信号影,T2WI上呈不均匀高、等、低混杂信号,增强扫描可见肿块内分隔样强化。病理检查表现为活动期病灶中央多为钙盐沉积,囊壁及间隔组织中可见组织细胞、多核巨细胞及慢性炎细胞浸润;静止期仅可见钙化物,周边由纤维组织和胶原纤维构成;活动期和静止期常同时出现在同一病灶内[6]。
UTC临床表现无特异性,但根据病史、血生化检查结果结合影像学表现及病理学特点诊断不难,同时应注意与软组织恶性肿瘤、骨化性肌炎等疾病相鉴别。治疗包括以下方法:(1)药物纠正钙磷代谢紊乱:使用非钙磷酸盐结合剂控制高磷血症。(2)手术治疗:包括甲状旁腺切除(PTX)和局部病灶切除。手术切除继发性甲状旁腺亢进UTC患者的甲状旁腺后,肿瘤样钙化明显缓解,PTX短期内能快速纠正高iPTH及钙磷代谢紊乱,故推测该方法有效。局部病灶切除适合关节活动受限或脊髓神经受压迫的患者,效果显著,但手术清除不彻底则有复发的风险[7]。(3)其他:低钙透析液透析、高通量透析、增加透析的频率及时间、减少活性维生素D3的使用等[9]。
本病例系尿毒症透析患者继发甲状旁腺功能亢进,存在高血磷、高血钙、高iPTH,结合影像学表现可诊断为UTC。该患者行局部病灶切除前有发热症状考虑合并感染,给予抗生素治疗有效。有文献报道UTC合并局部感染发生率为25%,血培养结果可见溶血性葡萄球菌[2],故认为该患者肿瘤样钙化病灶合并了局部感染,术后组织病理检查提示切除病灶局部有脓性分泌物及坏死,但需将切除组织送培养进一步证实。目前涉及UTC合并感染行手术治疗报道较少。该患者术后再次出现发热及CRP水平显著升高,CRP≥100 mg/L时提示败血症或侵袭性感染[10],故高度怀疑患者为手术创口感染。换用对革兰阴性菌敏感的美罗培南联合万古霉素以加强抗感染治疗后,患者症状缓解随后出院。
综上,尿毒症透析患者高血磷、高iPTH出现关节周围肿块时应考虑肿瘤样钙化;CT联合MRI检查对肿瘤样钙化有较高的诊断价值;尿毒症透析患者关节周围出现巨大瘤样钙化伴关节活动受限时,需手术切除病灶;尿毒症透析患者巨大瘤样钙化易合并局灶感染,当感染为化脓性病变时,手术切除病灶前后需联合抗生素治疗。

