单中心规范化颈动脉内膜剥脱手术的护理配合
田芳梅,刘 坤,时 琳,刘炳辉,周 丹,黄 昊,瞿祥勇
(1.湖南省脑科医院麻醉手术科,湖南 长沙 410007;2.湖南省脑科医院神经外科,湖南 长沙 410007)
颈动脉狭窄是脑梗死独立危险因素及危险性预测的重要指标[1]。中重度颈动脉狭窄会导致严重的脑缺血症状,重者导致脑梗死,致使患者生活质量严重下降,致残率和死亡率非常高[2]。常规缺血性脑卒中的主要治疗方式是抗凝、溶栓等药物综合性治疗,但无法从根本上治愈血管狭窄[3]。颈动脉内膜剥脱术(CEA)至今70年历史,到现在成为预防脑梗死的有效治疗手段之一,仍为治疗中重度颈动脉狭窄的金标准[4]。本文对2018年1月~2019年12月湖南省脑科医院神经外科40例行CEA的颈动脉狭窄患者临床资料作回顾性分析,进一步探讨、分析并完善围术期相应护理措施。
1 资料与方法
1.1一般资料:患者40例,其中男34例(85%),女6例(15%),年龄49~80岁,平均(65±7.6)岁,既往有高血压26例(65%),冠心病6例(15%),糖尿病7例(17.5%)。术前有典型的短暂性脑缺血发作(TIA)发作病史8例(20%),不同程度的慢性或亚急性脑梗死33例(82.5%),无症状5例(12.5%)。 本次研究经过本院医学伦理委员会同意。影像资料:患者均经头颈部动脉血管超声、核磁共振(MR/ASL)颈动脉血管造影(DSA)或/和颈动脉CT造影(CTA检查,其中右侧颈内动脉狭窄19例(47.5%),左侧颈内动脉狭窄21例(52.5%),双侧颈内动脉狭窄3例(7.5%);测量狭窄程度为60%~90%,狭窄程度均在75%以上,双侧狭窄选择较重一侧进行手术治疗。仪器设备使用徕卡M530双荧光手术显微镜、飞利浦 Ingenia 3.0T磁共振、飞利浦 128层旋CT机、飞利浦DSA、Companion多普勒等。
1.2手术方法:在患侧颈部下颌角后方2 cm处胸锁乳突肌前缘,做4~6 cm纵型切口,切开颈阔肌,显露患侧胸锁乳突肌,将胸锁乳突肌向后缘拨开,打开颈动脉鞘,显露颈总动脉、颈内外动脉起始段及舌下神经,准备皮筋牵引,保护好舌下神经。以血管夹阻断颈总、颈内和颈外动脉,同时记录阻断时间,定时提醒,30 min内切除斑块。
2 结果
所有患者均在全身麻醉下行CEA,全身麻醉后行术中B超定位,均准确定位斑块,术中进行经颅超声多普勒(TCD)及电生理监测,术中开展血管荧光造影技术及超声联合确认血管通畅情况,所有手术均顺利结束,术后1例出现声音嘶哑,1周后恢复;1例1个月后出现慢性闭塞,无临床症状;围手术期无护理并发症;随访12~36个月,35例临床症状均得到改善,另外5例无新发缺血症状。术前、术后影像学检查见图1、图2。
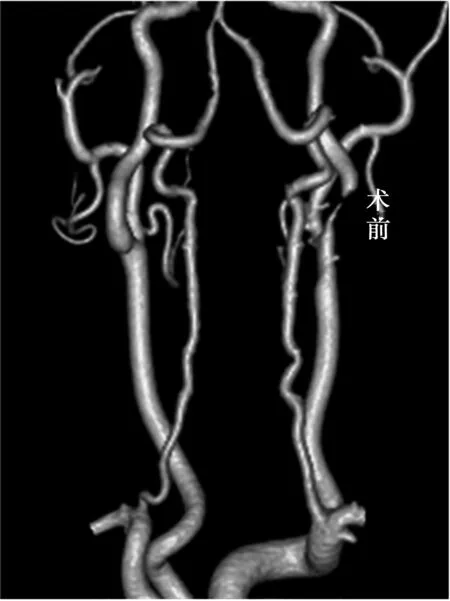
图1 CEA术前颈部动脉CTA:示左侧颈内动脉起始段重度狭窄约99%
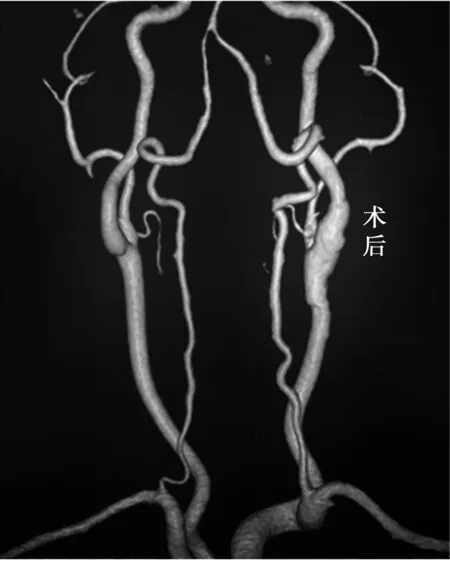
图2 CEA术后复查颈部动脉CTA:示左侧颈内动脉狭窄消除
3 围术期护理
3.1术前护理
3.1.1心理护理:由于血管类手术的风险较大,且大多数患者缺乏对疾病的相关知识,加之全身麻醉状态下患者无法及时获知手术效果,故大多存在一定的恐惧和焦虑情绪。针对患者的常见心理状态,术前一天常规对患者进行术前访视和相关手术知识的宣教,有效减少患者的恐惧和焦虑感,也可有效缓解因紧张而导致的血压升高。
3.1.2一般情况:详细了解患者年龄、病情发展、生活习惯,结合相关信息术前对患者的全身情况,如精神状态、肢体活动、肌力等进行全面评估,指导其低盐低脂饮食,鼓励其适当活动,同时也可一定程度缓解患者焦虑情绪。做好术前准备,如血压控制的范围、禁食禁饮时间、手术备皮的范围、术前充足的休息等。
3.1.3全身情况:既往有高血压病史者,入院后常规监测血压,同时继续给予药物治疗,维持血压在正常范围内;糖尿病史患者,定时监测血糖情况,包括空腹及餐后2 h血糖,必要时干预血糖情况,胰岛素治疗;血压及血糖控制在正常范围。既往有脑梗死病史,术前继续服用抗血小板药物;既往高血脂患者需服用他汀药物稳定斑块及强化降脂。
3.2术中监护:手术选择百级净化层流手术间,温度维持在22~24℃,过高或者过低的温度均会降低患者的舒适感受,合适的温控也可有效减少术后切口感染的发生率。患者入室后及时通知术中B超多普勒、电生理监测以及TCD监测人员到位。
3.2.1巡回配合
3.2.1.1建立静脉通道:患者入室,安抚患者,沟通后使用安全性留置针穿刺进行输液给药等,根据解剖特点,造影剂推注首选上肢静脉,其次为深静脉穿刺通道,一般不建议选择下肢静脉(下肢静脉瓣多,不适合造影剂推注),故静脉建立时首选上肢静脉,静脉输液管路需妥善固定、保持通畅,防止滑脱,术中加强观察。
3.2.1.2严格术前查对:术前三方核查逐项无误后,进行麻醉诱导,麻醉前与患者沟通麻醉后将要实施的导尿和全麻苏醒后患者可能出现的不适感或者疼痛等,让患者有充分的心理准备,减少术后的紧张情绪。再次核查患者的手术部位和标识,影像资料是否齐全,术前用药是否执行,与手术医生及麻醉医师三方确认后签字。
3.2.1.3患者体位管理:患者取仰卧位,患侧肩下垫软枕抬高3 cm,头后仰15°,并转向健侧使患侧颈动脉切口暴露清晰[5]。双侧上肢保持功能位,约束于身体双侧,避免皮肤与金属部件接触并妥善固定。患侧肩部太高倾斜45°,根据受压部位压力进行压疮保护性防护。为充分暴露颈部术野,体位摆放时不使用托盘,但注意气管导管与面部皮肤之间需进行有效保护,防止压疮。全身麻醉后协助电生理检测人员进行检测线布控,注意检测线扎针部位的出血情况,并注意无菌操作。手术过程中密切关注患者脑电监测,电生理检测及其他各项生命体征,心率、体温,尤其是血压的波动。尽可能避免其他电外科与监测设备同时使用一组电源插座,减少干扰,增加电生理监测的准确性。根据手术进程适当调整血压,阻断前为增加脑组织灌注升高血压,开放颈动脉后控制性降压,从而防止脑组织过量灌注引发脑出血。
3.2.1.4术中配合:术前行床旁B超再次确认狭窄部位,术中随时注意牵拉静脉窦时患者生命体征的变化。血管阻断前执行5 000U肝素静推进行肝素化。血管阻断后准确及时记录阻断时间,并每5分钟提醒术者,术中阻断期间,保持巡回始终在岗,术毕吻合血管开始,即通知B超医生及时到位,准备好B超机,巡回配合器械护士提前将B超探头套好无菌保护套备用,待开放循环后及时静推吲哚菁绿,显微镜下造影查看血管狭窄情况,在超声复查内膜剥脱情况,有无残留。
3.2.1.5术后即刻复苏,完成对患者手术疗效的即时评价,评估言语、肢体功能等,协同麻醉医生一起与术后复苏室的交接。
3.2.2器械护士配合
3.2.2.1术前准备:器械护士应提前准备好术中所需物品器械,配制好用于冲洗血管腔的肝素盐水(19 000U肝素+生理盐水500 ml),18G套管针代替注射器针头冲洗,减少术中可能对血管壁的误伤,必要时以棉片制作好用于打磨血管内壁的“小花生米”备用。术前清点缝针,血管夹、脑棉片及纱布等。见图3。
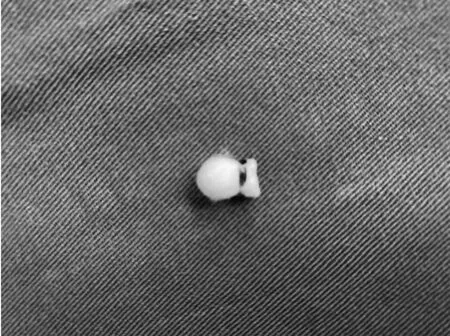
图3 用棉片自制的小“花生米”
3.2.2.2术中配合:切口从胸锁乳突肌前缘纵切开,专用颈部撑开器撑开皮肤,以小弯纵行锐性分离胸锁乳突肌中部,暴露颈动脉鞘,颈内静脉,迷走神经等。分离颈总、颈内、颈外动脉,分别递三色彩带分离钳夹持后于斑块远端穿过末端,递小弯钳夹闭牵引。显微镜下阻断颈总、颈内、颈外动脉,计算阻断时间,器械护士密切关注手术进程,缝合血管前间断以肝素盐水冲洗血管腔,避免血液凝固产生血栓,同时保持术野清晰。准备号6-0Prolene线对半剪开,待主刀医生分离完血管内壁斑块后缝合血管,及时回收缝针和血管夹,避免遗失。主刀医生用器械护士自制的小“花生米”打磨剥除斑块之后颈动脉内中膜(见图4),减少碎片残留;缝合血管前,器械护士协助B超医生套好探头,开放循环后,B超确认血管内情况,检查有无残留斑块。术区止血干净,清点物品敷料,按解剖复位关闭切口。
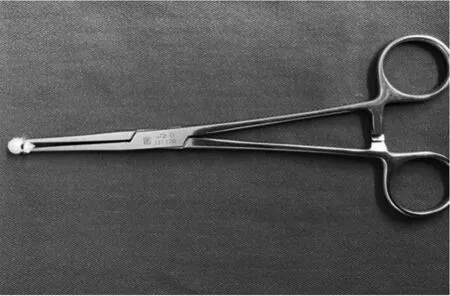
图4 直弯夹住小“花生米”,用于颈动脉剥脱术中内中膜
3.3术后并发症护理
3.3.1过度灌注综合征:高灌注综合征(CHS)是CEA术后严重的并发症,颈动脉斑块剥除,狭窄消除,血运重建后同侧大脑血流量突然增多,可出现脑水肿甚至导致血管破裂出血出现的症状,患者可出现头痛、呕吐、癫痫、局部神经功能障碍等[6-7]。可给予脱水治疗,使用20%甘露醇静脉滴注及预防性使用丙戊酸钠,减少术后并发症的发生。
3.3.2CEA术后颈部切口出血:术后常规压迫切口降低出血几率[7-8]。如出血量增加到一定程度,会出现压迫气管而引起呼吸困难,或者压迫颈内动脉或颅内神经,导致相应颅神经症状出现,后期较大的血肿也有可能进展为手术后切口部位感染。术后应严密观察伤口有无渗血情况,采用盐袋加压24 h,同时观察患者呼吸。告知患者尽量不用力咳嗽、打喷嚏等,若患者有肺部感染等引起咳嗽症状,应及时予以止咳及雾化吸痰等处理,以免增加颈部的压力从而导致出血。术后伤口少许积血无明显临床症状。伤口局部有疼痛、局部肿胀、吞咽困难等是血肿发生的早期标志,应及时处理[9]。全面苏醒后无特殊情况,患者应将头部抬高30°卧位,床旁备好气切包及气管插管包。
3.3.3血压监测:CEA术后血流动力学发生改变,与血压控制相关[10-11]。术后护理方面应持续进行心电监护,特别是血压应每小时记录一次;注意观察监护仪的压力波形,出现异常及时检查处理。根据患者基础血压及监测血压情况决定是否使用调节血压的药物,维持血压稳定,以防剧烈血压波动发生颅内出血。积极处理血压的同时应分析影响血压的原因,对症处理。术后任何不适都会引起血压升高,如伤口疼痛、情绪紧张焦虑以及尿管造成的不适等很多因素。护理方面需将患者安置于舒适正确的体位,做好心理护理,保持患者情绪稳定;适时使用镇痛泵;尽量避免频繁的临床操作导致的医源性刺激,所有临床操作尽量集中进行,保证患者充足的休息时间,以此保证患者血压平稳。重视影响血压的因素,提出防范措施可以使护理具有针对性,提高护理效果。
3.4小结:CEA手术是目前治疗颈动脉内膜硬化性狭窄预防脑卒中的最有效且常见手术方式,手术技术要求高,有一定难度,术中医护之间的配合较为重要。本中心作为国家高级卒中中心及湖南卒中联盟主席单位,根据国家脑防委卒中适宜技术的规范要求,认为术前要充分评估准备,了解患者术前情况,做好心理护理及术前健康宣教,术中器械、巡回护士要有高度的责任心,重视术中细节护理,密切关注术野熟练配合手术医生操作,熟悉手术进程,进行整体性、预见性配合,协调好各部门及环节衔接,做好手术间整体布局,严格执行无菌操作,尽量缩短动脉阻断的手术时间,减少术后并发症的发生,提高手术质量。

