基于快速反应团队的护理管理对热性惊厥患儿的应用效果
曹爽,焦延慧,王胜男
(郑州市第二人民医院 儿科,河南 郑州 450000)
热性惊厥(febrile seizures,FS)是小儿常见病,可发生在儿童各个年龄段,常表现出全身抽搐,以阵挛性抽搐、强制性抽搐为主,由于发病进展急、快,得不到及时救治、护理,可引起脑部损害,严重时可影响日后发育和智力,对此当小儿出现惊厥时,需及时采取有效救治处理[1-2]。基于快速反应团队的护理管理是一项新型护理模式,由一群专业技能较强、训练有素的医务人员组建的快速反应护理团队,可迅速调动、配合相关科室人员完成处理、救治工作,迅速识别患者病情,并给予相应对策干预,可缩短救治时间,降低意外事件发生率[3],但该项护理管理模式临床报道较少,尤其是在FS小儿中,效果仍处于探索阶段。基于此,本研究深入分析了基于快速反应团队的护理管理优势,并以急救时长、退热时间、体温、意外事件发生率等指标作为预后评估指标,进一步探索该项护理管理在FS小儿中的效果。
1 对象与方法
1.1 研究对象回顾性分析郑州市第二人民医院2018年5月至2021年5月收治的60例FS患儿的临床资料,接受常规护理的29例为对照组,接受基于快速反应团队的护理管理的31例为观察组。观察组31例,年龄(5.49±1.13)岁,男18例,女13例,惊厥时间(7.45±2.89)min·次-1;发热持续时间(45.95±4.65)h。对照组29例,年龄(5.83±1.26)岁,男19例,女10例,惊厥时间(7.78±2.52)min·次-1;发热持续时间(45.31±4.77)h。两组发病原因、发热持续时间、惊厥时间、性别、年龄比较,差异无统计学意义(P>0.05)。
1.2 纳入和排除标准(1)纳入标准:①符合《2017年热性惊厥诊断治疗与管理专家共识》[4]中关于FS诊断标准,且存在颜面及唇青紫、大小便失禁、呼吸困难、强直性抽搐、阵挛性抽搐等症状;②体温≥38.0 ℃。(2)排除标准:①意识障碍;②无家属陪同,由急救车护送入院。
1.3 护理方法
1.3.1对照组 接受常规护理管理。(1)发作前观察、护理。在小儿入院就诊后,需时刻监测体温变化,注意小儿手足保暖,给予热水袋热敷。当体温高于38.5 ℃,寒战消失,手足变暖,给予头置冷毛巾,温水擦拭四肢或腘窝、双侧股骨沟、一侧腋窝放置冷水瓶,注意不可在寒战期使用冷疗法,若上述操作后,仍无法退热,给予布洛芬。(2)发作期观察。若小儿出现面色苍白、呼吸暂停、意识模糊、两侧眼球上翻等症状,护理人员密切观察肌张力、心率、瞳孔、意识、呼吸、脉搏、体温等指标变化情况,且给予相应护理指导,具体如下。①止惊措施:持续发作给予安定静脉滴注,按压小儿合谷穴、人中穴,低钙者给予葡萄糖酸钙滴注。②预防窒息:松解小儿裤带、衣领后,减少来回搬动,在条件允许的情况下,在安静病房就地抢救,保持头偏向一侧,以免分泌物误吸而窒息。③吸氧:在清理口腔分泌物后,立即给予高浓度小流量吸氧,以免脑损伤,其间还需观察口唇有无青紫。④控制体温:首先给予物理降温,若效果不佳者,给予安痛定,若体温持续超过39 ℃,静脉滴注地塞米松[5]。
1.3.2观察组 在对照组基础上,再基于快速反应团队管理开展相应护理工作,主要内容如下。(1)建立护理团队。由儿科医生、急诊科以及多名经验丰富的护理人员组建团队。在进入临床前,该团队人员均经过严格的实际操作演练和专业知识培训。(2)简化预警标准。分为3个等级管理模式,即红标志(病情危重,立即接受对症处理,甚至需配备高级生命支持系统,惊厥发作频繁,预估6 h内病情可能变化)、黄标志(病情较危重,惊厥发作次数较多,预估12 h内可能伴发病情突变)、蓝标志(暂时不会危及小儿生命安全,每日出现惊厥),具体分类见图1所示。(3)提高团队反应。为团队值班人员配备专用移动电话,保存护士站、急救室、儿科等科室电话,设置快捷键,在接诊患儿后,根据情况,划分相应预警标志,通知团队成员,将信息及时传递给团队人员,缩短交接、处理时间。(4)制定沟通方法。在值班人员接到急救电话时,提前评估小儿信息,与家属交流,保障沟通有章可循,以免交流的盲目性和随意性,节省更多时间。(5)加强团队合作。为了提高团队成员默契度,定期组织团队成员进行突发事件演练,明确各成员的责任意识。
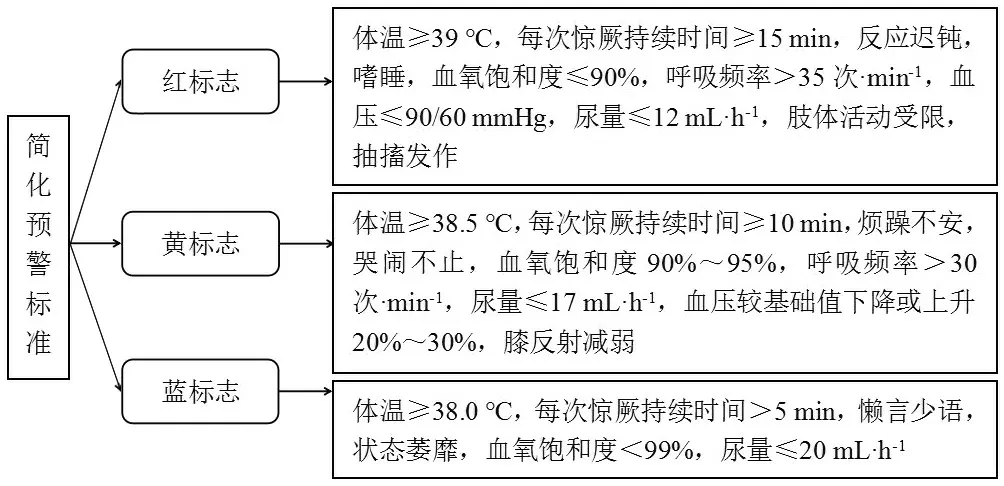
图1 简化预警标准
1.4 评估指标(1)护理满意度评分。问卷是根据相关文献[6-7]以及专家意见编制的,并根据实际情况适当调整,在小儿出院前1 d,发放于家属填写。问卷包括4个维度,即对护理人员服务态度的满意度、对专业能力的满意度、对护理质量的满意度、工作责任心的满意度,每项评分最高分10分,若分数越高,表示家属对护理人员满意度越高。Cronbach’sα系数为0.81。(2)临床指标。①惊厥消失时间:自惊厥开始第1天至惊厥消失,且48 h内均无发作。②退热时间:自发热(≥37.2 ℃)第1天起至发热消退(<37.2 ℃)时间,且持续48 h体温均<37.2 ℃。③住院时间:从入院至出院时间。④急救时长:控制小儿惊厥的时长,统计3次时长的平均值。⑤住院费用:自入院至出院所产生的医疗费用。(3)生命体征。分别在干预前(入院当天)、干预后3 d天测量呼吸频率(respiratory rate,RR)、心率(heart rate,HR)、体温,均测量3次(清晨、下午、夜间),取平均值。(4)意外事件。若住院期间出现脑损伤、舌咬伤、电解质紊乱以及误吸口腔分泌物均判定为意外事件。

2 结果
2.1 临床指标观察组惊厥消失、退热、住院时间以及急救时长短于对照组,住院费用少于对照组(P<0.05)。见表1。

表1 两组临床指标比较
2.2 生命体征干预前,两组生命体征比较,差异无统计学意义(P>0.05);观察组干预后3 d的RR、HR、体温情况优于对照组(P<0.05)。见表2。

表2 两组生命体征比较
2.3 意外事件观察组电解质紊乱、口腔分泌物误吸、舌咬伤、脑损伤率均低于对照组(P<0.05)。见表3。

表3 两组意外事件发生情况比较[n(%)]
2.4 家属护理满意度观察组家属对护理人员服务态度、专业能力、护理质量、工作责任心的满意度均高于对照组(P<0.05)。见表4。

表4 两组满意度比较
3 讨论
FS是小儿急症之一,多因小儿大脑神经元异常放电,致使骨骼肌群发生短暂收缩运动,表现为面色青紫、牙关紧闭、口吐白沫、阵挛性收缩,若体温长时间过高,可影响神经细胞代谢,改变机体氧气耗氧量和血流量,致使神经系统异常兴奋,造成脑部不同程度器官损害,甚至可出现不可逆损伤,出现严重后遗症,给小儿生长发育带来较大伤害,加之FS病情发展迅速、发病急骤,为了迅速控制惊厥、高热,还需尽早开展急救护理工作[8]。常规护理管理工作内容烦琐、复杂,各医务人员之间分工不明确,工作衔接不畅,导致各个环节失误较多,抢救时间更长,较难达到理想护理效果,甚至还可引起医疗纠纷,护理满意度低下[9-10]。而基于快速反应团队的护理管理能够弥补常规护理管理不足之处,通过建立专业团队,能够将各个环节做到紧密连接,缩短沟通时间,以便尽早开展抢救工作,改善预后,提高护理质量。
观察组发热、惊厥等症状改善时间以及急救时长、住院时间均短于对照组,说明基于快速反应团队的护理管理能够在短时间内提供优质、全面护理指导,缩短急救时长,控制惊厥、发热等症状。原因在于:一方面快速反应团队的建立能够优化护理流程,并通过小组成员互帮互助,能够缩短医务人员之间的沟通、交流时间,促进急救工作顺利开展,从而有效迅速缓解惊厥等症状[11-12];另一方面FS作为小儿常见急症,若未在短时间内识别、处理,可影响日后生长发育[13]。而基于快速反应团队的护理管理中通过设立预警标志,能够便于医务人员及时分辨小儿当前情况,作出科学、客观判定后,在医生到达前,建立静脉通道,完善吸氧、心电监护,利于缩短小儿处理时间;标准化沟通模式利于传递信息的准确性,便于及时通知、告知小组成员患儿基本信息,减少沟通时间;通过加强团队合作力,可缩减抢救时长[14-15]。此外,观察组干预后3 d的RR、HR、体温优于对照组,家属护理满意度高于对照组,意外事件低于对照组,说明基于快速反应团队的护理管理更有效促使小儿病情康复,降低意外事件发生率,相应地也可提高家属对护理质量、服务态度的认可和满意。团队建立的护理管理模式更能够突出以人为本的医疗护理理念,化被动为主动,强化护理人员的责任心和事业心,使护理工作质量持续改进,提高医疗效率和护理人员综合素质,相应地提高家属对护理质量的满意和认可,还可将此理念渗透到护理工作中每个环节,将护理差错事故消灭在萌芽状态,以便防范风险,降低意外事件发生,促使小儿病情恢复[16-17]。
综上所述,基于快速反应团队的护理管理是一项专业、科学、全面的模式,用于FS小儿中,能够尽快稳定小儿病情,降低意外事件发生率。

