超声联合MRI在凶险性前置胎盘诊断中的应用价值观察
吕新华 王岩青 常亚歌
郑州人民医院超声科 (河南 郑州 450003)
凶险性前置胎盘通常为既往接受过剖宫产术或有子宫肌瘤剔除术史,此次妊娠为前置胎盘,胎盘附着于原手术疤痕部位者[1-2]。凶险性前置胎盘发生胎盘粘连、植入和致命性大出血的风险更高,可对其分娩结局、生活质量甚至生命安全造成严重威胁[3]。凶险性胎盘前置进行准确的诊断是降低手术风险及改善结局的重要依据。临床上对凶险性前置胎盘的诊断多以影像学手段居多,多普勒超声具有操作简单、无创、图像清晰等优点在临床上开展较多[4]。核磁共振成像(MRI)对软组织具有较高的分辨率,对血流更敏感,诊断准确率较高,是临床中重要的检测手段[5]。本研究采用多普勒超声联合MRI对妊娠晚期凶险性前置胎盘进行诊断,旨在探讨其临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料从2017年3月至2020年2月在郑州人民医院就诊的疑似妊娠晚期凶险性前置胎盘患者中选出79例,患者年龄22~39岁,平均年龄(28.95±3.74)岁;孕周28~38周,平均孕周(33.17±2.79)周;孕次2~6次,平均(2.78±0.93)次;剖宫产次数1~4,平均 (1.94±0.78)次;子宫肌瘤手术史13例。
纳入标准:符合凶险性前置胎盘的临床症状;资料完整;单胎妊娠;患者知情且同意参加本次研究。排除标准:对超声造影存在禁忌;凝血障碍患者;影像学资料不清晰;无腹盆腔其他疾病。
1.2 方法
1.2.1 超声检查方法 采用GEvolusionE8型多普勒超声诊断仪(德国西门子公司)对患者进行经腹彩色多普勒超声检查,频率为2~9MHz。患者取仰卧位,检查前憋尿使膀胱处于充盈的状态,将检测探头置于患者腹部处,进行横切、直切扫描,仔细观察胎儿的发育情况,观察胎盘边缘与子宫径口的位置是否有关联,检查过程中需要不断更换扫描方向,帮助孕妇更换体位,对胎盘后间隙、周围组织、回声、血流动力学情况,进行详细的观察,尽最大程度充分了解胎盘的实际情况。
1.2.2 MRI检查方法 采用Siemens Avanto 1.5T超导型MRI扫描仪(德国西门子公司)进行扫描,患者取仰卧位,扫描范围为耻骨联合下缘与子宫底以上2cm处。FLASH序列扫描T1WI轴位、矢状位,扫描参数设置为:TE 4.72ms,TR 128ms,视野320×288,翻转角度70o,采集2~3次,扫描时间30s。HASTE序列扫描T2WI轴位、矢状位、冠状位,参数设置TE 83ms,TR1000ms,视野350×301,翻转角度150o,采集3~4次,扫描时间35s,层厚5mm,层距1.5mm,矩阵256×230。
1.3 凶险性胎盘前置的诊断标准[6]按照子宫颈内口与胎盘下缘的关系将凶险性前置胎盘分为3种类型:(1)完全性凶险性前置胎盘:子宫颈内口完全被胎盘覆盖;(2)部分性凶险性前置胎盘:胎盘覆盖部分子宫颈内口;(3)边缘性凶险性前置胎盘:胎盘下缘附着于子宫下段,可达宫颈内口,但尚未覆盖宫颈内口。其次,根据胎盘与附着处子宫肌层的关系,可将胎盘植入分为3级:(1)胎盘粘连:胎盘与子宫肌壁表面粘连。(2)胎盘植入:胎盘侵入子宫肌壁深层。(3)胎盘穿通:胎盘穿透浆膜层,甚至侵犯周围脏器。
1.4 观察指标以手术诊断为“金标准”,比较彩色多普勒超声联合MRI检查在妊娠晚期胎盘前置的诊断价值。所有影像资料由两名影像学经验丰富的医师一起观看,由两人共同讨论决定,出现分歧,再由第三名医师进行判断。
1.5 统计学分析通过统计学软件SPSS 22.0处理本次-数据,对于计数资料以率呈现,行χ2检验,计量资料则以(±s)呈现,行t检验,P<0.05为有显著差异,反之无显著差异。
2 结 果
2.1 多普勒超声诊断凶险性前置胎盘与手术结果比较手术病理学“金”标准诊断79例受试者中凶险性胎盘前置患者64例,15例未见明显异常,多普勒超声诊断胎盘前置阳性患者56例,阴性23例,经计算准确率为82.28%,特异性为80.00%,灵敏度为82.81%,阳性预测值为94.64%,阴性预测值为52.17%,一致性Kappa值为52.16,见表1。

表1 多普勒超声诊断凶险性前置胎盘与手术结果比较(n)
2.2 彩色多普勒超声联合MRI诊断凶险性前置胎盘与手术结果比较彩色多普勒超声联合MRI诊断胎盘前置阳性患者62例,阴性17例,经计算准确率为94.94%,特异性为93.33%,灵敏度为95.31%,阳性预测值为98.39%,阴性预测值为82.35%,一致性Kappa值为0.824,见表2。
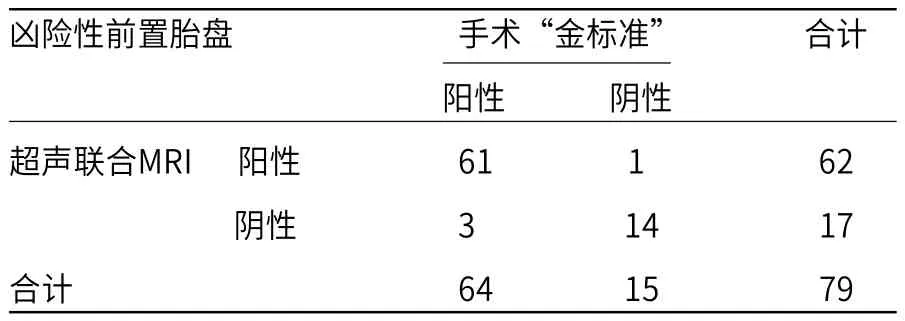
表2 彩色多普勒超声联合MRI诊断凶险性前置胎盘与手术结果比较(n)
2.3 胎盘植入分级手术结果与影像学诊断比较超声联合MRI对凶险性前置胎盘患者的胎盘粘连、胎盘植入、胎盘穿透的准确率依次为81.82%、90.00%、50.00%,显著高于超声的0、60.00%、25.00%(P<0.05),见表3。
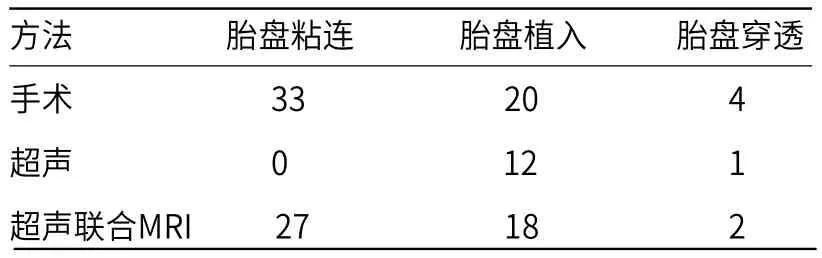
表3 胎盘植入分级手术结果与影像学诊断比较(n)
3 讨 论
凶险性前置胎盘是妇产科常见的临床疾病,凶险性前置胎盘不仅会导致产后出血、产褥感染,还会影响胎儿发育、胎位不正,甚至早产[7]。目前凶险性前置胎盘的病因尚未明确,可能与胎盘大小异常、子宫内膜病变受损、受精卵滋养层发育迟缓有关[8]。尽早诊断,及时对症治疗是治疗的关键,凶险性前置胎盘的位置、分型对凶险性前置胎盘的处理、预后等都有重要影响,因此如何准确的诊断对治疗方案的制定具有重要意义[9]。随着影像学技术的进步与应用,多普勒超声、MRI等影像学技术在凶险性前置胎盘的诊断与治疗中应用较多[10]。
手术病理学“金标准”诊断79例受试者中凶险性胎盘前置患者64例,15例未见明显异常,多普勒超声诊断胎盘前置阳性患者56例,阴性23例,经计算准确率为82.28%,特异性为80.00%,灵敏度为82.81%,阳性预测值为94.64%,阴性预测值为52.17%,一致性Kappa值为52.16。目前临床上凶险性前置胎盘的诊断方法是多普勒超声检查,除去操作方便、价格低廉、无创等优点外,还可以动态的观察胎盘情况,清楚的显示胎盘、子宫壁、子宫颈的关系[11]。然而近年来有研究报道多普勒超声检查在部分性凶险性前置胎盘、边缘性凶险性前置胎盘及胎盘低置的诊断中容易出现漏诊、误诊。本研究中多普勒超声诊断漏诊及误诊共15例,其中4例完全性前置、3例边缘性前置、1例部分凶险性前置胎盘被诊断为正常胎盘,4例完全性前置被认为部分性前置,3例出现漏诊。出现这种情况可能是因为妊娠晚期胎头下降,使得声影模糊了宫颈口及胎盘下缘;也可能是妊娠晚期阴道或宫内不规则流血,使得胎盘边缘与宫颈口回声不均匀,影响胎盘的检测;另外操作人员的经验、孕妇肥胖、膀胱充盈程度也会对检测结果造成影响[12]。申炜等[13]研究认为MRI成像和彩超对凶险型凶险性前置胎盘的敏感性均较高,但MRI的诊断准确率更高。本研究中彩色多普勒超声联合MRI诊断胎盘前置阳性患者70例,阴性32例,经计算准确率为94.12%,特异性为96.43%,灵敏度为93.24%,阳性预测值为98.57%,阴性预测值为84.38%,一致性Kappa值为0.859。彩色多普勒超声联合MRI诊断的准确率、特异性、灵敏性均高于MRI检查,且Kappa值为0.859,表明与手术“金标准”诊断方法的一致性较高。分析可能的原因是因为MRI对软组织分辨率较高,可多序列成像,视野更广,可全方位、立体的显示胎盘的解剖结构[14]。且MRI检查不受胎盘位置、腹部脂肪、膀胱充盈程度、操作者技巧等因素的影响,能够清楚显示胎盘的出血情况,侵入宫旁组织的程度,有效减少漏诊、误诊情况[15]。因此,彩色多普勒超声联合MRI诊断可充分发挥两种检测方式的优势,有效减少漏诊、误诊情况,提高诊断准确率。超声联合MRI对凶险性前置胎盘患者的胎盘植入、胎盘粘连、胎盘穿透的准确率显著高于超声诊断。本研究中超声检测未能分辨出胎盘粘连的存在,超声植入的图像表现为胎盘与子宫肌层间有异常血流,经腹超声对胎盘的侵入程度显示欠佳。MRI对血流检测敏感,可清晰显示胎盘和子宫肌层界限,对胎盘植入诊断具有重要意义。因此,超声联合MRI检测可提高胎盘入侵程度的准确率。
综上所述,本研究存在一定的局限与不足之处,本研究样本有限,有待进一步扩大样本进行证实,另外,由于核磁共振诊断价格较贵,不能将所有患者均进行超声和核磁共振检查。本研究所选取的患者是之前超声检查存疑患者进一步进行MRI检查,对超声检查可准确判断者不会再做进一步检查,因此,超声检查的准确率有可能低估。对妊娠晚期胎盘前置患者行彩色多普勒超声联合MRI检查的诊断符合率高于单独的超声检查检查,可对胎盘的位置、分型、范围、胎盘植入情况进行有效的术前评价,且与手术“金标准”的吻合度较高,对临床的诊疗具有重要的指导意义。随着彩超、MRI影像学技术的发展与应用,其在产科疾病的应用将会越来越多。

