腹腔镜肾癌根治术后切口感染的手术室相关因素分析及术前NLR、PLR的意义
潘佳仁,潘华锋,王平
泌尿外科的手术范围较广,涉及到肾脏、膀胱、尿道等。由于手术范围涉及腹腔以及盆腔,泌尿外科手术后感染是常见的院内感染,如几乎一半的输尿管镜检查(URS)术后并发症与感染有关[1],Charlson共病指数较高的患者、老年患者、女性、术前留置输尿管支架时间长以及神经源性膀胱和高BMI患者的感染风险较高,尤其是接受开放手术的患者[2,3]。泌尿外科手术后最常见的细菌主要有金黄色葡萄球菌、链球菌以及其它常见的皮肤定植菌群,大部分的感染源于院内感染包括手术室内污染。随着手术感染的治疗成本不断增加,了解、掌握和预防、处理手术室中感染的高风险和复杂性具有必要性。外周血细胞计数比是一个相对较新的炎症指标,包括中性粒细胞-淋巴细胞比率(NLR)、血小板-淋巴细胞比率(PLR)和淋巴细胞-单核细胞比率(LMR),这些指标能够更好地反映全身炎症,且易于获得[4],NLR和PLR可以作为尿路感染患者的炎症标志物[5]。本研究通过对腹腔镜肾癌手术后切口感染与手术室相关危险因素及NLR、PLR意义进行研究,希望能够为减少手术后切口感染提供一些指导。
1 资料与方法
1.1 一般资料
选取2015年12月~2021年12月我院861例腹腔镜肾癌术后患者作为研究对象,将切口感染的患者作为研究组,切口未发生感染的患者作为对照组。收集两组患者的一般资料以及手术室相关资料。主要包括性别、年龄、吸烟史、病变部位等一般资料。经过对比后,两组有可比性,无显著差异(P>0.05)。所有患者均术后使用静脉抗生素48 h并放置腹腔引流管1根。以上研究经过中国科学院大学宁波华美医院伦理委员会审批并通过。
1.2 选例标准
纳入标准:①腹腔镜肾癌根治术患者;②根据2016年更新的美国外科医师协会关于切口感染的指南,术后30天内患者切口出现红肿热痛,伴脓性分泌物出现诊断为切口感染[6];③对照组患者切口无红肿、脓性分泌物;④所有患者均常规预防性使用抗生素48 h。排除标准:①未规律药物控制的糖尿病患者;②近1月内有其它感染性疾病患者;③凝血功能异常患者;④未签署知情同意书者;⑤术中转为开放手术患者。
1.3 相关外周血指标
收集所有患者接受手术前一天的外周血指标,该系列指标部分可从我院检验系统中直接提取,包括:淋巴细胞绝对数(absolute lymphocytes count)、中性粒细胞绝对数(absolute neutrophil count)、血小板计数(plateletcount)。
1.4 观察指标
收集影响切口感染的手术室相关危险因素的相关因素,包括手术前住院时间、是否为层流手术室、手术时间(<3 h或>3 h)、术中低体温、麻醉ASA评分、手术出血量、手术参与人员(≤5人和>5人)、以及是否为接台手术。分析探讨血清NLR及PLR联合预测腹腔镜肾癌根治术后切口感染的价值。其中术中低体温定义为术中体温低于36度超过15 min。术中出血量、手术时间、术中低体温均采用麻醉单中的结果。
1.5 统计学方法
采用SPSS 25.0软件进行数据分析。计数资料采用[n(%)]表示。将单因素分析结果中差异有统计学意义的因素纳入多因素分析,后将P<0.1的单因素作为自变量,以是否发生切口感染作为因变量,以发生感染定义为1,未发生感染定义为0。回归过程采用全模法分析独立危险因素。采用受试者工作曲线(ROC)分析诊断价值,AUC>0.7为有意义。P<0.05为差异有统计学意义。
2 结果
2.1 手术切口感染的单因素及多因素分析
861例患者中30例患者出现切口感染,831例患者未出现切口感染。其中单因素分析可知,两组在手术时间、是否层流手术间、术中是否低体温、手术中出血量相比较,两组具有统计学意义(P<0.05)。而术前住院时间、手术参与人员、是否接台手术、手术ASA分级、年龄、性别、是否患有糖尿病等一般资料对比,差异均无统计学意义。具体详见表1。将P<0.1的单因素分析结果进入多因素分析,将手术时间大于或等于3 h、非层流手术室、术中发生低体温、术中出血量大于200 mL和年龄小于60岁均赋值为1,其他相对的分组均赋值为0。多因素Logistic回归分析结果显示非层流手术室、手术时间≥3 h及术中低体温是手术后切口感染的独立危险因素。具体详见表2。

表1 手术切口感染患者手术室相关因素单因素分析[n(%)]

表2 手术切口感染患者手术室相关因素多因素分析
2.2 ROC曲线分析血清NLR及PLR对诊断术后切口感染价值
经过ROC曲线分析显示,患者术前血清中NLR及PLR值二者联合诊断术后切口感染曲线下面积(AUC,areaundercurve)为0.754(95%CI为0.628~0.880),P=0.021(图1)。其中当NLR为4.6,PLR为194时联合诊断的效果为最佳,敏感度为76.8%,特异度为73.5%。
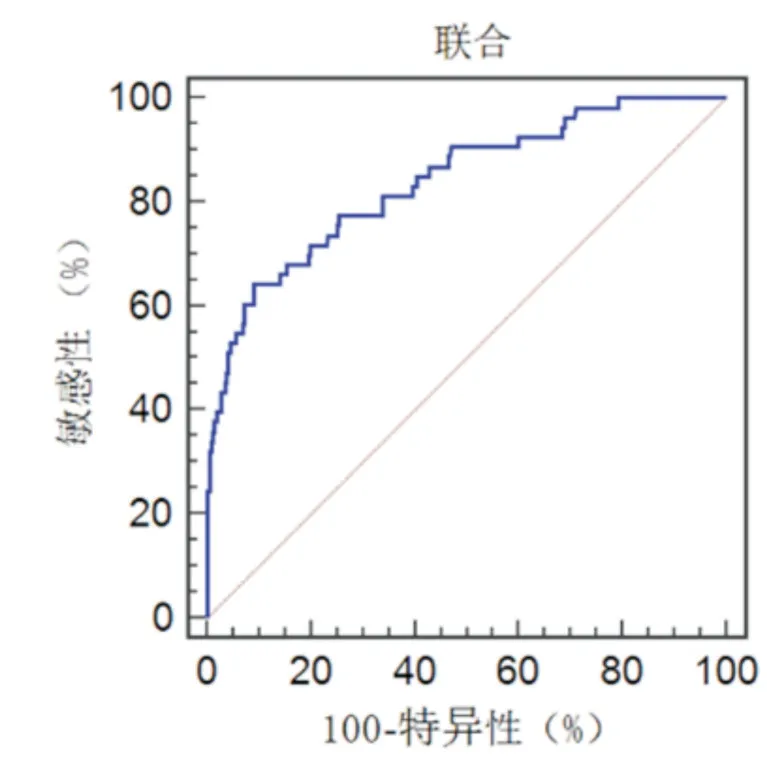
图1 血清中NLR及PLR值二者联合诊断术后切口感染的ROS曲线
3 讨论
与常规开腹手术相比,肾癌腹腔手术以其切口小、创伤小、出血少、并发症少、恢复快等优势已广泛开展和普及于临床,腹腔镜手术在临床上越来越得到认可。但是,腹腔镜肾癌根治术后感染将影响患者术后恢复及增加住院费用。本研究对2015年12月~2021年12月在我院861例行腹腔镜肾癌根治术患者的手术情况进行统计分析,多因素分析显示研究组与对照组在手术时间>3 h、非层流手术室及术中发生过低体温存在显著差异。手术持续时间长是导致切口感染的因素能与手术切口暴露的时间过长有关,同时也与手术参与人员接触切口创面的次数多有关,其他手术因素如失血、急诊手术处理、麻醉类型和手术医生的经验[7]。Strömdahl等[8]认为,腹腔镜手术时间越长,切口遭受腹腔镜器械挤压的时间越长,容易发生切口缺血坏死,造成局部抵抗力下降,从而增加切口感染的机会。非层流手术室也是切口感染的高危因素,层流手术室因空气流动较好,手术室内细菌浓度低,造成手术切口术中感染风险高[9]。尽管目前麻醉过程中都使用了取暖装置,但是依然有约20%患者术中经历了低体温。Frisch等认为手术中低体温发生后,容易使得切口周围的炎性细胞如巨噬细胞、中性粒细胞等功能减弱,使得术后切口容易感染[10]。切口感染的重点在于预防[11]。本研究中,手术时间>3 h、非层流手术室及术中发生过低体温这三个高危因素是互相独立的。手术时间与外科医生操作熟练程度密切相关,层流手术间与手术室护理相关,术中低体温与麻醉科医师的处理密切相关,因此患者术后能否减少并发症取决于手术医生、麻醉科医生和手术室护士三方面。
血清学相关指标在感染性疾病诊断方面具有重要的意义[12,13]。NLR及PLR目前广泛作为临床评估炎性反应及感染程度的常用指标,并且可以用于预测肿瘤进展以及对放化疗的敏感性[14]。局部的中性粒细胞比列越高,自然杀伤细胞和活化T细胞的抗菌反应可能会被细菌污染部位附近的中性粒细胞数量增加所抑制[15]。高NLR反映了中性粒细胞依赖性炎症反应的增强和淋巴细胞介导的抗菌免疫反应的减弱,这导致了淋巴细胞抗感染的能力明显减弱,使得切口抵抗细菌的能力减弱从而更加容易发生切口感染[16]。本研究结果表明,NLR及PLR作为一种简单的术前炎症生物标志物,可以识别术后切口感染并发症风险增加的患者。在此基础上通过ROC曲线分析发现,二种指标联合能有效提高诊断效能,有助于术后切口感染的早期诊断及病情评估,可为临床诊治提供重要参考[17]。另外,当NLR=4.6,PLR=194为临界值时,联合诊断的效果为最佳,敏感度为76.8%,特异度为73.5%。NLR及PLR在不同的疾病不同的治疗应用方面有不同的临界值,目前来说,根据文献记载,这是第一次术前炎性指标用于预测手术后切口感染的研究。
综上可知,腹腔镜肾癌根治术后切口感染的手术室危险因素较多,主要为术中发生过低体温、非层流手术室、手术时间较长等,同时术前血清NLR及PLR能够应用于切口感染的诊断,并且方法简单,成本低廉,可重复性强,具有较高临床应用价值。但是本研究作为临床回顾性研究,具有一定的局限性,结果仍需要前瞻性研究验证。

