急诊绿色通道护理流程优化对急性缺血性脑卒中静脉溶栓的影响
黄美凤
(厦门大学附属第一医院杏林分院,福建 厦门 361022)
急性缺血性脑卒中是一类致死率与致残率较高的常见心脑血管疾病,该病多因脑动脉堵塞造成局部脑组织缺血、缺氧坏死所致,患者需要尽快接受静脉溶栓治疗,以促进脑部供血的恢复,并减轻脑细胞坏死程度,促进病情与预后的改善[1]。目前,医疗领域学者一致认为静脉溶栓的时间窗是发病4.5-6h内,故多个科室医护人员需要在急诊救治过程中进行相互配合,以保障患者的急救效果。传统常规急诊绿色通道护理流程由于流程繁琐,极易影响到静脉溶栓的开展及效果。因此,优化急诊绿色通道护理流程是非常有必要的,对传统急诊流程中的不足之处进行完善,以提升患者静脉溶栓效果。同时,优化急诊绿色通道护理流程可明确急诊救治过程中各医护人员的工作内容,有效提高各科室医护人员的参与度,减少时间与人力的浪费[2]。鉴此情况,我院回顾性分析80例急性缺血性脑卒中患者临床资料,对优化急诊绿色通道护理流程的效果进行分析,报道如下。
1 资料与方法
1.1 一般资料
此次研究的观察对象为2019年1月至2020年5月期间我院急诊科收治并接受静脉溶栓治疗的80例急性缺血性脑卒中患者,根据急诊流程的不同进行分组,其中40例实施常规急诊绿色通道护理的患者作为参照组,而40例实施优化急诊绿色通道护理流程的患者作为研究组。纳入标准:(1)与《中国急性缺血性脑卒中诊治指南2018》[3]中的相关标准相符者;(2)对本次研究的目的、意义、风险等均已知晓并签署同意书者。排除标准:(1)合并颅内肿瘤、恶性肿瘤者;(2)既往有脑室出血、脑实质出血者;(3)既往有大型外科手术史者;(4)入组前21d合并凝血功能异常或活动性内脏出血者。此次研究经伦理委员会批准。
1.2 方法
参照组采用常规急诊绿色通道,即在接收到患者后,护理人员迅速对其生命体征进行监测,以临床症状、生命体征为依据,对其病情进行评估,并在第一时间开启急诊绿色通道,协助医生为患者进行急救,按“优先检查”、“先抢救后缴费”的流程开展各项工作。
在研究组对急诊绿色通道护理流程进行优化,具体方法:(1)组建抢救团队:抢救团队由急诊科、心内科、神经内科与放射科多个科室医护人员组建专而成,并对团队成员进行培训,培训内容有急性缺血性脑卒中的急救知识与急救技能等内容。(2)优化管理流程:对现有的绿色通道管理制度进行完善,明确划分抢救团队各成员的工作职责,安排专人负责管理抢救工作需使用的物品,并且整齐摆放物品于固定位置,以便取放。(3)建立信息系统:为各科室建立急诊患者信息管理系统,急诊科护理人员在接诊患者后及时、准确地在信息系统内录入相关信息,其中包括病情诊断结果、既往病史等,各科室在急诊救治过程中均可通过信息系统了解患者信息,提前做好准备工作。(4)优化救治过程:①诊断:急诊科护理人员在患者入院后迅速评估其病情危急程度,为其实施针对性的紧急处理,若发现患者疑似处于静脉溶栓时间窗,尽快为其佩戴急救手腕带,并佩戴标注身份信息与急救绿色通道胸牌,同时准备静脉溶栓药物,通知医生会诊,确诊病情后即刻完善相关检查。②检查:在信息系统内录入患者检查结果,通知各科室准备为患者进行检查,检查后各科室迅速提供检验报告,同时上传至信息系统。③转运:每日对转运车上的物品及行驶情况进行检查,确保转运车在急诊时能够转运通畅,在转运时观察患者生命体征,并适当进行固定,避免患者坠床。
1.3 观察指标
统计两组急诊就诊至应用阿普替酶的时间(DNT)、溶栓前与溶栓后7d美国国立卫生研究院卒中量表(NIH Stroke Scale,NIHSS)评分、格拉斯哥昏迷评分(Glasgow Coma Scale,GCS)。NIHSS评分主要评估患者神经功能缺损程度,其中包含15个项目,如瞳孔反射、感觉功能与足底反射等,评分标准:0-1分说明正常或接近正常,2-4分说明轻度卒中,5-15分说明中度卒中,15-20分说明中至重度卒中,21-42分说明重度卒中[5]。GCS评分主要评估患者昏迷程度,其中包括3个评价项目,如语言反应、睁眼反应等,总分15分,患者评分越高表明其意识障碍程度越轻[6]。
1.4 统计学处理
使用SPSS22.0统计学软件进行数据分析,符合正态分布的计量资料以±s表示,两组间比较采用t检验;计数资料以率表示,两组间比较采用χ2检验,检验结果为P<0.05表示差异有统计学意义。
2 结果
2.1 两组的一般资料比较
两组一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组一般资料比较
2.2 两组DNT时间比较
研究组的DNT时间短于参照组,差异有统计意义(P<0.05)。见表2。
表2 两组DNT时间对比(±s,min)

表2 两组DNT时间对比(±s,min)
组别参照组研究组t值P值例数(n)40 40 DNT 68.20±7.36 36.81±5.02 17.617 0.002
2.3 两组溶栓前后NIHSS评分比较
溶栓前,两组的NIHSS评分无明显差异(P>0.05);溶栓后7d,两组的评分均低于溶栓前,而研究组较参照组低,差异有统计意义(P<0.05)。见表3。
表3 两组溶栓前后NIHSS评分对比(±s,分)
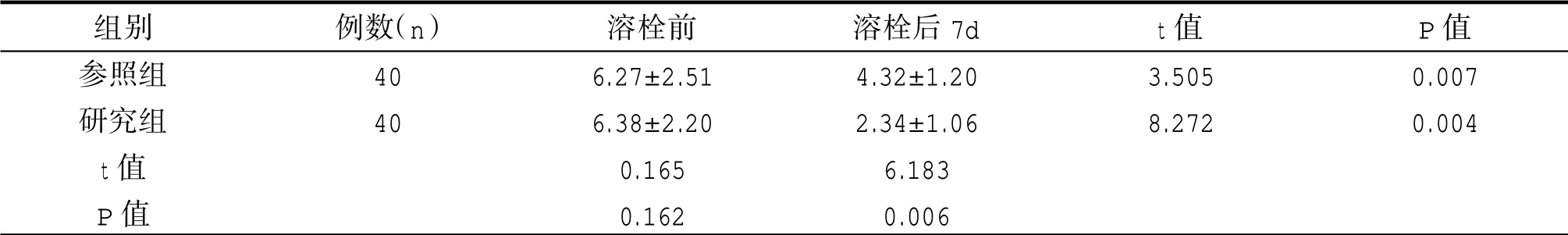
表3 两组溶栓前后NIHSS评分对比(±s,分)
组别参照组研究组t值P值例数(n)40 40溶栓前6.27±2.51 6.38±2.20 0.165 0.162溶栓后7d 4.32±1.20 2.34±1.06 6.183 0.006 t值3.505 8.272 P值0.007 0.004
2.4 两组溶栓前后GCS评分比较
溶栓前,两组GCS评分无明显差异(P>0.05);溶栓后7d,两组的评分均比溶栓前高,且研究组的评分较参照组高,差异有统计意义(P<0.05)。见表4。
表4 两组溶栓前后GCS评分对比(±s,分)
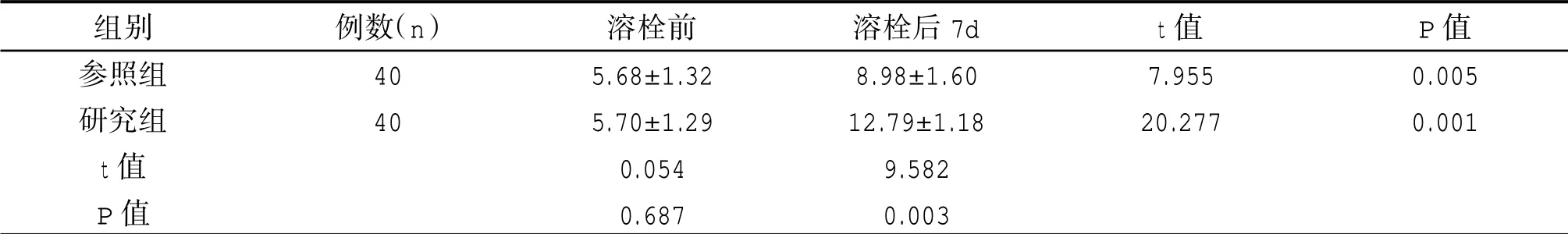
表4 两组溶栓前后GCS评分对比(±s,分)
组别参照组研究组t值P值例数(n)40 40溶栓前5.68±1.32 5.70±1.29 0.054 0.687溶栓后7d 8.98±1.60 12.79±1.18 9.582 0.003 t值7.955 20.277 P值0.005 0.001
3 讨论
实施常规急诊绿色通道护理流程时,因为流程繁琐、分工不明等原因,易导致急性缺血性脑卒中患者被检查与收费等一系列环节而影响,直接延长就诊至静脉溶栓治疗时间。优化急诊绿色通道护理流程后,各科室医护人员的配合度显著提升,不仅减少了人力与时间的浪费,而且患者急诊抢救的效果也得到了一定保障[6-8]。
结合此次研究结果:对两组的DNT时间进行比较,发现研究组时间较短(P<0.05),可见优化急诊绿色通道护理流程能够缩短患者DNT时间[9-12]。在优化急诊绿色通道护理流程的过程中,多个科室医护人员组建抢救团队,并且建立信息系统,优化管理流程与救治过程,可保证患者入院后尽快得到专业救治,避免挂号、排队与缴费等一系列流程延误治疗,从而缩短DNT时间[13-16]。此次研究结果显示:两组溶栓后7d,NIHSS评分均低于溶栓前,GCS评分均高于溶栓前,对比发现研究组NIHSS评分低于参照组,GCS评分高于参照组(P<0.05),以上结果说明优化急诊绿色通道流程能够改善患者神经功能缺损程度,并减轻其意识障碍程度。优化急诊绿色通道护理流程可明确专业团队各成员的分工,加强团队协作,使患者通过急诊绿色通道迅速得到专业、科学的治疗,从而改善预后,减轻神经功能缺损与意识障碍程度[17-18]。同时。各科室登录信息系统即可了解患者的各项信息,一方面有助于医护人员提前准备好相关物品,为静脉溶栓治疗的开展创造有利条件,另一方面也能够提升疗效,确保患者尽快接受治疗后有效抑制病情,并促进预后的改善[19-20]。
综上所述,在急性缺血性脑卒中患者溶栓治疗过程中对急诊绿色通道护理流程进行优化,可缩短其DNT时间,并减轻神经功能缺损程度与意识障碍程度。

