血清和肽素联合Marshall CT 分级对婴幼儿颅脑创伤预后的评估价值
余雄武 李世富 丁志勇 熊良君 李传峰 李彩芬 王朝红 董 赟
1.云南省曲靖市妇幼保健院小儿外科,云南曲靖 655000;2.云南省曲靖市妇幼保健院综合办公室,云南曲靖 655000;3.云南省曲靖市妇幼保健院医学影像科,云南曲靖 655000;4.云南省曲靖市妇幼保健院新生儿科,云南曲靖 655000;5.云南省曲靖市妇幼保健院麻醉科,云南曲靖 655000
颅脑损伤是导致患者残疾和死亡的常见病因,因儿童缺乏自我保护意识,颅脑损伤的发生更为突出[1]。建立有效的预后评估体系有助于临床治疗策略的制订,改善患儿预后。影像学检查是颅脑创伤诊断的首选,CT 可清晰辨识颅内结构改变和创伤程度,CT 评分系统与颅脑损伤患者预后密切相关[2]。Marshall CT分级是根据CT 扫描基底池和脑实质结果进行评价的颅脑损伤分类方法,可较为敏感地评估颅内高压和患者死亡的风险[3]。研究显示,Marshall CT 分级与格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分密切相关,在颅脑外伤后死亡率预测方面有较高价值[4]。和肽素是一种内源性应激标志物,在体内分布稳定,半衰期长,与脑损伤严重程度密切相关[5-6]。本研究探讨血清和肽素联合Marshall CT 分级在婴幼儿颅脑创伤预后中的评估价值。
1 资料与方法
1.1 一般资料
选择2018 年2 月至2020 年6 月云南省曲靖市妇幼保健院收治的110 例颅脑损伤患儿,其中男60 例,女50 例;年龄0.1~3.0 岁,平均(1.39±0.53)岁;体重3~16 kg,平均(6.13±1.54)kg;致伤原因:高空坠落伤50 例,交通事故伤35 例,打击伤25 例。纳入标准:①经头颅CT/MRI 证实脑损伤;②年龄≤3 岁;③住院时间>7 d。排除标准:①伴有脑外伤史、癫痫、颅内肿瘤等疾病;②伴有急慢性感染,自身免疫性疾病。本研究获得云南省曲靖市妇幼保健院伦理会批准。
1.2 资料收集
收集患儿年龄、性别、体重、致伤原因,入院时GCS 评分、心率、呼吸、体温、治疗方式(保守治疗,手术治疗)等临床信息。GCS 从运动反应、睁眼反应及语言反映评估患者昏迷程度[7],满分15 分,12~15 分为轻型昏迷,7~<12 分为中型昏迷,<7 分为重型昏迷。
1.3 血清和肽素检测
患儿入院后24 h 内采集静脉血3 ml 注入干燥试管,待血液凝固后取上层离心(4℃,3000 r/min 离心15 min,离心半径为10 cm)后取血清,-80℃保存,采用酶联免疫吸附试验法检测血清和肽素水平,试剂盒购于武汉博士德公司(批号:180534),使用仪器为ALISEI 全自动酶标仪(意大利SEAC 公司)。
1.4 Marshall CT 分级
所有患儿入院24 h 内进行Marshall CT 分级[8]评估,Ⅰ级:无明显异常,记1 分;Ⅱ级:基底池和脑实质密度正常,中线结构偏移≤5 mm 和/或体积≤25 ml 的混杂高密度影,伴或不伴骨髓片护异物,记2 分;Ⅲ级:基底池受压明显,但中线结构偏移≤5 mm,混杂高密度影体积≤25 ml,记3 分;Ⅳ级:中线结构偏移>5 mm,混杂高密度影体积≤25 ml,记4 分;Ⅴ级:无须外科手术处理的病灶或已清除的病灶,记5 分;Ⅵ级:混杂高密度影体积>25 ml,需外科手术治疗,记6 分。
1.5 预后及分组
根据患儿住院28 d 内存活情况分为生存组和死亡组。
1.6 统计学方法
采用SPSS 25.0 统计学软件进行数据分析,K-S法检验计量资料拟合优度,符合正态分布计量资料用均数±标准差()表示,组间比较采用t 检验;不符合正态分布的采用中位数(M)和四分位数(P25,P75)表示,组间比较采用Wilcoxon 秩和检验。计数资料用例数或百分率表示,组间比较采用χ2检验。婴幼儿颅脑创伤死亡的危险因素采用logistic 回归分析,受试者操作特征曲线评价和肽素联合Marshall CT 分级预测婴幼儿颅脑创伤预后的价值,曲线下面积(area under the curve,AUC)比较采用Z 检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料及临床资料比较
两组损伤类型、出血量、GCS 评分比较,差异有统计学意义(P <0.05);两组年龄、性别、体重、致伤原因、心率、呼吸、体温、治疗方式比较,差异无统计学意义(P >0.05)。见表1。
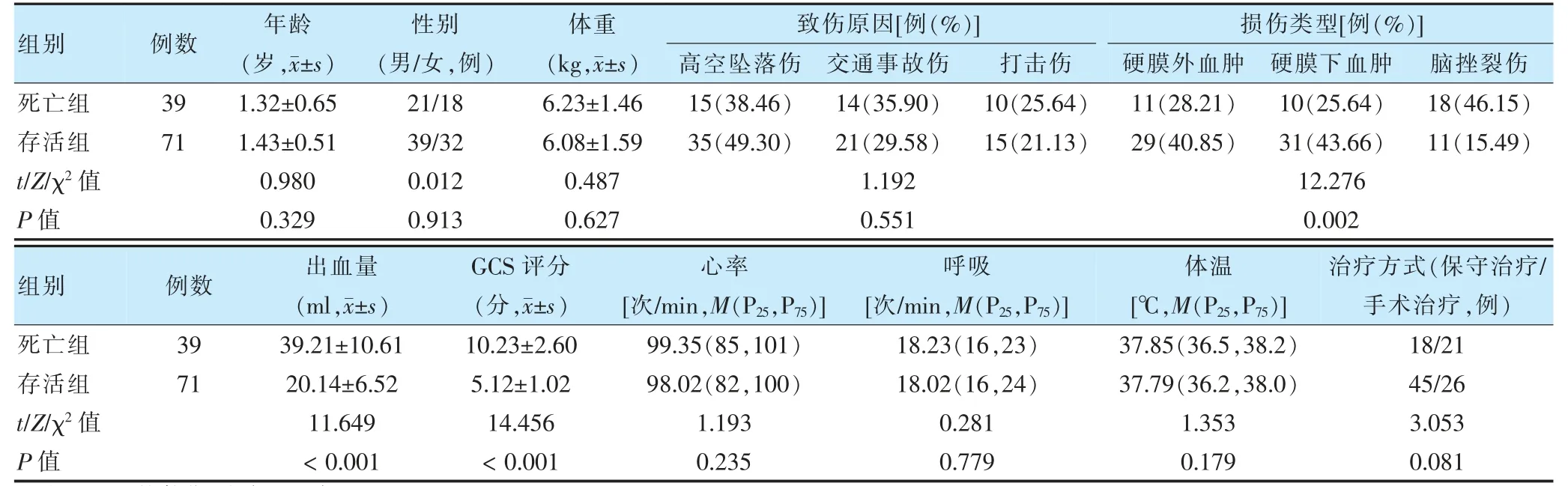
表1 两组一般资料及临床资料比较
2.2 两组血清和肽素水平、Marshall CT 评分比较
死亡组血清和肽素水平、Marshall CT 评分高于存活组,差异有统计学意义(P <0.05)。见表2。
表2 两组血清和肽素水平、Marshall CT 评分比较()

表2 两组血清和肽素水平、Marshall CT 评分比较()
2.3 婴幼儿颅脑创伤死亡的危险因素分析
将损伤类型(赋值:0=硬膜外血肿、硬膜下血肿,1=脑挫裂伤),出血量、GCS 评分、和肽素、Marshall CT评分(连续性变量直接代入方程)纳入回归模型,向后逐步法排除无关变量(P >0.05 的变量),结果显示和肽素、Marshall CT 评分是婴幼儿颅脑创伤死亡的影响因素(P <0.05)。见表3。
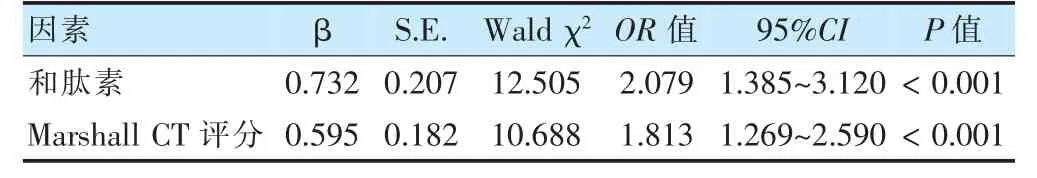
表3 婴幼儿颅脑创伤死亡的危险因素分析
2.4 和肽素、Marshall CT 评分预测婴幼儿颅脑创伤死亡的诊断效能分析
和肽素、Marshall CT 评分联合预测婴幼儿颅脑创伤死亡的AUC 值高于两指标单独预测(Z=2.312、2.805,P=0.019、0.002)。见图1、表4。

表4 和肽素、Marshall CT 评分预测婴幼儿颅脑创伤死亡的诊断效能分析
3 讨论
婴幼儿天性好动,发生颅脑创伤概率较大,尽管神经外科、神经重症医学技术不断提高,颅脑损伤预后有所改善,但是患儿死亡率仍较高[9-10]。GCS 评分是临床应用较广的预后评分,但是存在一定滞后性,且缺乏对意识状态、肢体运动、生活质量等的评估[11]。神经影像学可直观发现颅脑组织改变,损伤类型范围、基底池状态、蛛网膜下腔出血等征象,与患者预后有着密切联系[12]。
Marshall CT 分级在成年和儿童颅脑创伤患者预后中具有较高的评估价值[8]。本研究结果显示,死亡组Marshall CT 评分高于存活组;Marshall CT 评分是婴幼儿颅脑创伤死亡的危险因素,且对婴幼儿颅脑创伤预后具有一定的预测价值。但是Marshall CT 分级也存在一定局限性:首先,Marshall CT 分级受手术治疗影响较大;其次,关于出血量界限的设置存在一定争议性,有研究认为出血量>30 ml 或出血量>10 ml 或中线移位>5 mm 时应手术清除血肿[13]。第三,不同血肿类型预后差异较大,硬膜外血肿病死率为7%~12.5%,硬膜下血肿为40%~60%,脑挫裂伤为16%~72%[14],但是Marshall CT 分级未进行血肿分类。第四,Marshall CT 分级根据入院早期颅内影像资料进行评估,由于病情不断变化,影响其评估准确性。生物学指标检测快速、便捷、可反复监测追踪颅脑损伤病理生理过程,特异性反映颅脑损伤严重程度,一直是临床研究的热点和重点[15-16]。
和肽素是神经垂体分泌的精氨酸升压素(arginine vasopressin,AVP)前体C-末端的糖基化多肽,AVP 是体液稳态的主要调节激素,在渗透压或非渗透压刺激后由垂体后叶分泌,发挥升高血压、收缩血管、抗利尿循环等作用,维持血管系统稳态[17-18]。和肽素与AVP 同为升压素原分解产物,病理生理作用相似,外周血和肽素浓度几乎与AVP 水平一致,且和肽素稳定性更强。研究显示,和肽素与脑梗死患者神经功能缺损程度[19]、动脉瘤性蛛网膜下腔出血患者术后转归[20]、感染性疾病[21]等均有密切关系。本研究结果显示,死亡组血清和肽素水平高于存活组,和肽素是婴幼儿颅脑创伤后死亡的危险因素。张立等[22]发现脑梗死、颅内出血和蛛网膜下腔出血患者血清和肽素水平明显升高,血清和肽素水平与美国国立卫生研究院卒中量表评分、Hunt-Hess 分级呈正相关。推测和肽素参与婴幼儿颅脑创伤后死亡的机制为:颅脑损伤使机体处于持续而强烈应激状态,刺激AVP 和和肽素分泌,AVP 发挥收缩脑血管作用引起血管痉挛,导致脑缺血和出血事件,加重神经损伤程度和死亡风险[23-24]。
本研究结果显示,和肽素预测婴幼儿颅脑创伤预后的AUC 为0.797,与侯丹等[25]研究结果接近。和肽素、Marshall CT 评分联合预测婴幼儿颅脑创伤预后的AUC 明显高于两指标单独预测,在Marshall CT 分级评估颅脑创伤患儿创伤程度基础上增加和肽素可更好地反映机体应激反应水平、神经损伤程度和死亡的风险。因此,诊断效能大大提高。
综上,颅脑创伤患儿血清和肽素水平明显升高,联合Marshall CT 分级可提高脑创伤患儿预后预测效能。

