326例老年急性肺血栓栓塞症患者外周血白细胞升高的相关因素及预后分析
田雪婧,朱 毅,李 南,陈 玲,刘扣英,孔 辉,解卫平
南京医科大学第一附属医院呼吸与危重症医学科,江苏 南京 210029
肺栓塞(pulmonary embolism,PF)是以各种栓子阻塞肺动脉系统为其发病原因的一组疾病或临床综合征的总称。急性肺血栓栓塞症(acute pulmo⁃nary thromboembolism,APTF)是来自静脉系统或右心的血栓阻塞肺动脉或其分支,是PF 最常见的类型。引起APTF的血栓主要来源于下肢的深静脉血栓(deep vein thrombosis,DVT)。APTF 和DVT 是静脉血栓栓塞症(venous thromboembolism,VTF)在不同部位、不同阶段的两种临床表现形式[1]。APTF越来越得到重视,其临床表现缺乏特异性,容易被漏诊和误诊。全球1∕4 的死因和血栓相关,是临床猝死的重要原因之一,其发病率随年龄增长而增加,预后与多种因素有关[1-2]。外周血白细胞(peripheral blood leukocytes,PBL)是全身炎症的标志之一,与PF患者的不良预后相关。研究发现APTF患者PBL升高,但引起其升高的相关因素及其预后意义尚不明确[3]。本研究旨在通过对326 例老年APTF 患者的分析,探究影响老年APTF 患者PBL 计数升高的相关因素及预后。
1 对象和方法
1.1 对象
选取2016年1月—2019年6月于南京医科大学第一附属医院住院行CT 肺血管造影(computed to⁃mographic pulmonary angiogram,CTPA)检查确诊的老年APTF患者326例。纳入标准:①住院患者且资料完善;②年龄≥60 岁;③符合2019 年欧洲心脏病学会“急性肺血栓栓塞症诊断和治疗指南”的诊断标准[4]。排除标准:①血液系统疾病;②下肢浅静脉血栓或上肢静脉血栓形成。本研究获得南京医科大学第一附属医院伦理委员会批准(2021⁃SR⁃212)。
1.2 方法
1.2.1 根据PBL计数分组
血液样本均为确诊APTF后首次采集清晨空腹静脉血,根据血常规中PBL 计数结果分为PBL 升高组(PBL≥10×109个∕L,n=78)及PBL正常组(4×109个∕L≤PBL<10×109个∕L,n=248)。
1.2.2 根据DVT状态分组[5]
通过加压超声检测双下肢DVT,分为4 组:①无DVT 组(n=98):下肢深静脉内径在正常范围,血流充填良好,探头加压管腔可压闭;②仅下肢远端DVT 组(n=143):包括胫前静脉、胫后静脉和腓静脉,发生部位低于膝盖(腘静脉以下);③仅下肢近端DVT 组(n=31):包括腘静脉、股深静脉、股浅静脉、股总静脉及髂外静脉;④下肢近端+远端DVT组(n=54):同时存在下肢近端及远端DVT。
1.2.3 根据CTPA对APTF分型[6]
中央型PF 包括栓塞部位累及肺动脉主干及肺叶动脉;非中央型PF包括栓塞部位累及肺段及亚段动脉。
1.2.4 APTF的预后评估[7]
APPF 的预后通过在院期间是否发生以下不良事件来评估:①溶栓治疗;②需血管活性药物维持血压;③机械通气;④心肺复苏;⑤在院死亡。
1.2.5 观察指标
①观察下肢DVT分组与PBL的相关性;②比较PBL升高组与PBL正常组的年龄、性别、PF部位、下肢血栓部位、合并症、D⁃二聚体、深静脉置管、吸烟史、长期激素治疗史;③通过比较PBL升高组与PBL正常组的不良事件发生率评估预后。
1.3 统计学方法
采用SPSS 21.0 和GraphPad Prism 8.0 统计软件进行数据处理。计数资料使用例数和构成比[n(%)]表示,组间比较采用χ2或校正χ2检验。正态或近似正态分布的计量资料用均数±标准差()表示,偏态分布的计量资料用中位数(四分位数)[M(P25,P75)]表示。两组近似正态分布的计量资料组间比较采用成组t检验,两组偏态分布的定量资料组间比较采用Mann⁃Whitney检验,多组偏态分布的定量资料比较采用Kruskal⁃Wallis 检验,组间比较采用Bonferroni 法,P<0.05 为差异有统计学意义。联合有意义指标采用Logistic 回归分析老年APTF 患者PBL升高相关因素,绘制OR值森林图。
2 结果
2.1 下肢DVT分组与PBL比较
本研究共纳入326 例患者,其中男148 例、女178例,年龄60~99岁,平均(72.01±7.70)岁。如表1所示,不同部位的下肢DVT患者PBL差异具有统计学意义(P<0.05)。下肢近端及远端均存在DVT患者PBL 高于无DVT 患者,且明显高于仅下肢远端DVT 患者(P<0.05);其余组间差异无统计学意义(P>0.05)。

表1 老年APTE患者DVT分组与PBL水平比较Table 1 Comparison PBL count of different lower ex⁃tremity DVT groups in elderly patients with APTE[×109个∕L,M(P25,P75)]
2.2 PBL升高组与PBL正常组临床资料比较
PBL 升高组D⁃二聚体水平显著升高(P<0.001),C 反应蛋白亦高于PBL 正常组(P=0.006)。PBL升高患者中慢性阻塞性肺疾病、间质性肺病、心力衰竭、肾功能不全、近期(<30 d)骨折患者比例高于PBL 正常组患者,差异有统计学意义(P<0.05)。年龄、性别、肺动脉栓塞部位(包括中央型与周围型比较、双侧与单侧比较)、高血压、糖尿病、高血脂、支气管扩张、器质性心脏病、恶性肿瘤、深静脉置管、吸烟史、糖皮质激素应用对PBL均无明显影响(表2)。
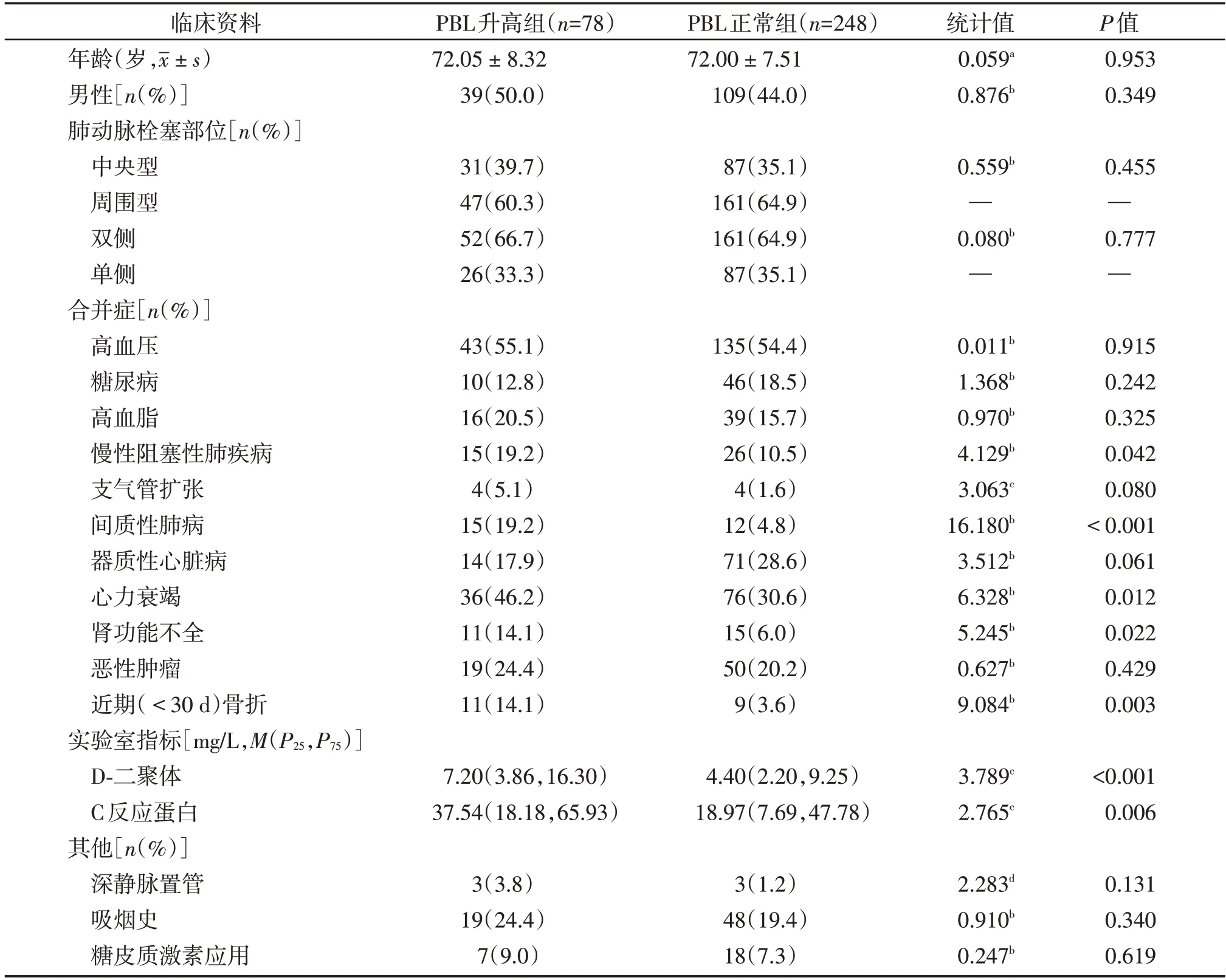
表2 两组老年APTE患者临床资料比较Table 2 Comparison of clinical data between two groups of elderly patients with APTE
2.3 老年APTF患者PBL升高的相关因素分析
Logistic 回归模型分析提示,心力衰竭、近期(<30 d)骨折、间质性肺病、D⁃二聚体水平是老年PF患者PBL升高的相关因素(P<0.05,图1,表3)。
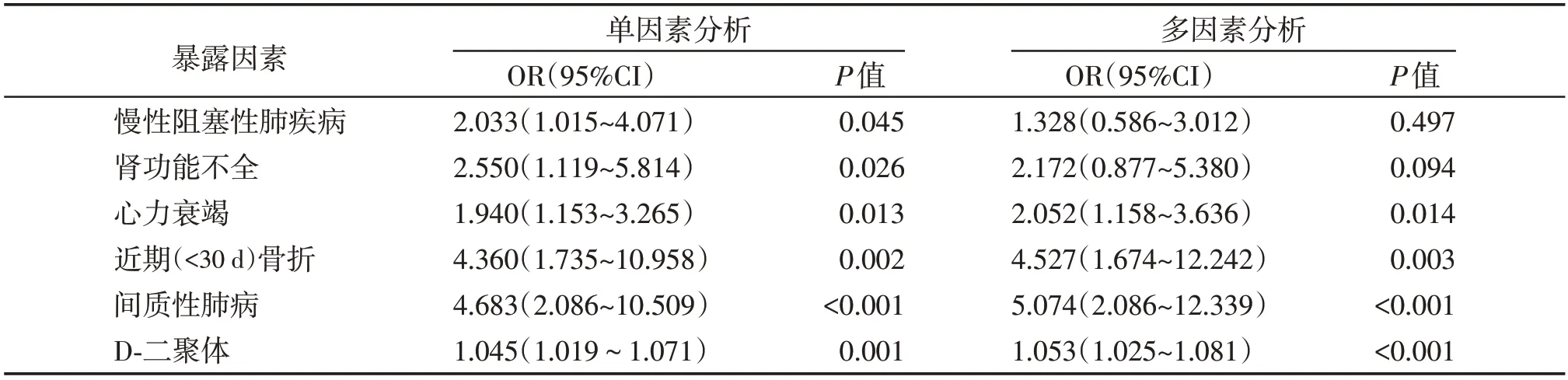
表3 老年APTE患者PBL升高的Logistic分析Table 3 Logistic analysis of elevated peripheral blood leukocytes in elderly patients with APTE
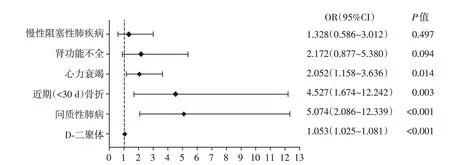
图1 老年APTE患者PBL升高相关因素OR值森林图Figure 1 OR value of related factors of elevated peripheral blood leukocytes in elderly patients with APTE
2.4 PBL升高组与PBL正常组预后比较
PBL升高组溶栓治疗率、血管活性药物使用率、机械通气使用率、心肺复苏率和在院死亡率均高于PBL正常组(P<0.05,表4)。
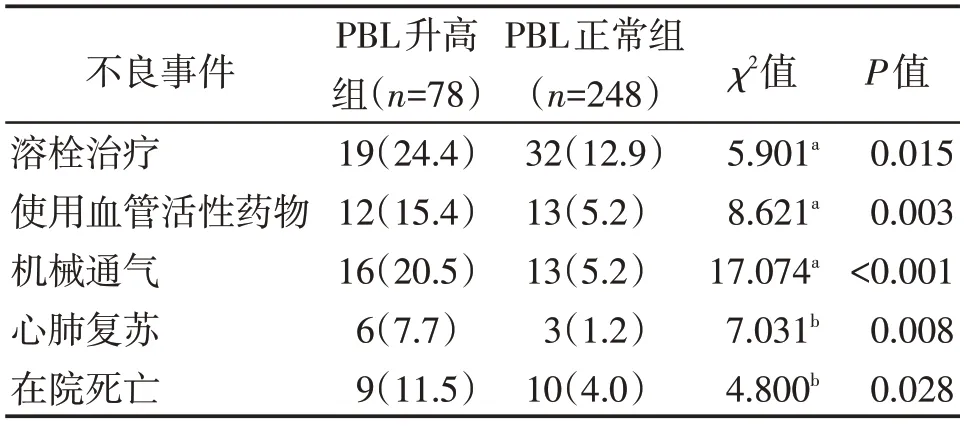
表4 两组老年APTE患者预后比较Table 4 Comparison of prognosis between two groups of elderly patients with APTE[n(%)]
3 讨论
APTF 是常见的三大致死性心血管疾病之一,仅次于急性心肌梗死和卒中。正常PBL 随年龄变化,从儿童至成人生理性增加,在感染、应激、慢性炎症、用药、吸烟、肥胖等因素刺激下可病理性增加[8]。PF患者中也发现了PBL升高的现象,已有研究发现在APTF 患者中PBL 与30 d 死亡率升高相关[9],但PF 患者中PBL 升高的相关因素尚不明确。PBL 升高与PF 不良预后相关,而其升高原因复杂,所以分析导致PBL 升高的原因尤为重要。本研究主要分析326 例老年APTF 患者中PBL 升高的相关因素及其预后,发现心力衰竭、近期(<30 d)骨折、间质性肺病和D⁃二聚体水平是老年APTF患者PBL升高的相关因素。PBL升高组溶栓比例、在院死亡率、血管活性药物使用率、机械通气使用率、心肺复苏率均高于PBL正常组患者。
正常情况下,内皮细胞表面的抗凝系统成分发挥抗血栓形成的作用,在血管壁的炎症刺激下内皮细胞可转为促凝表型,可在完整静脉上诱发血栓形成[9-10]。动物模型显示DVT内白细胞浸润在几小时内发生,可能与白细胞上Mac⁃1 配体和内皮细胞及血小板的P⁃选择素早期暴露相关,白细胞的黏附进一步影响血栓形成和延展[10]。本研究病例分析发现:①有下肢DVT 的APTF 患者较无DVT 的APTF患者PBL 更高,提示应激状态下血栓来源部位血管的无菌性炎症可能促进白细胞从骨髓向外周血释放。根据血栓分布的解剖部位,分别在62.7%、13.6%、23.7%的老年APTF 患者中检测到孤立的远端、近端和混合下肢DVT,这与既往研究相仿[11]。尽管血栓可以起源于深静脉的任何部位,但有研究报道从下肢远端延展到近端血栓的比例约10.0%~33.3%,多数下肢近端DVT患者合并远端DVT,且直径较大的血栓更容易发生APTF[5]。②同时存在下肢近端及远端DVT组患者PBL更高,提示血栓范围广、负荷高的DVT可能有更强的促骨髓中白细胞释放作用,以及存在更明显的血栓局部白细胞浸润。已知近端DVT较远端DVT更易发生血栓脱落,这种现象的发生机制可能与白细胞浸润有关,可为未来的进一步研究提供方向,且为治疗提供干预靶点。而远端DVT 组PBL 较低,但比无DVT 组PBL 高,可能是新鲜血栓逐渐转为机化血栓过程中炎症水平逐渐降低所致。
本研究病例中,PBL 升高组老年APTF 患者心力衰竭比例高于PBL 正常组(46.2%vs.30.6%),说明心力衰竭可能与PBL 升高有关。文献报道,急性PF死亡患者可能伴随心肌细胞炎症浸润,且PBL升高为短期预后不良的因素[4]。APTF 发生后出现心功能不全及PBL 升高的机制与下肢DVT 导致的PBL 升高不同,不排除心力衰竭与PBL 升高之间存在因果关系的可能[12],APTF、肺动脉高压可能导致白细胞心肌浸润、心肌功能损伤、心力衰竭。
本研究发现,老年APTF 患者PBL 升高与D⁃二聚体水平有关。动物实验表明,DVT形成早期的局部白细胞浸润、黏附可促进血栓发展,因此D⁃二聚体与PBL 同时升高的现象,可能反映了白细胞炎症对血栓形成的促进作用[5,10]。
老年人群骨折发生率增加,其本身可损伤血管内膜释放炎症因子,是静脉血栓形成的高危因素[13]。骨折继发失血可造成血液高凝,骨折后长久制动可导致肌肉泵功能下降,结合老年人血管弹性差、静脉血流缓慢的特点,骨折后老年人更易诱发血栓形成[14],这与本研究一致。本研究发现,无论是否行外科手术治疗,近期骨折都是老年APTF 患者PBL 升高的相关因素。另外,骨折后的创伤应激和无菌性炎症均可造成PBL 升高,这种PBL 升高是否参与内皮损伤和血栓不稳定值得进一步研究。
炎症是许多自身免疫疾病和免疫介导疾病的共同特征。既往研究发现间质性肺病,特别是特发性肺纤维化患者VTF发生风险增加,肺动脉内可能反复形成原位血栓[15]。慢性肺部疾病对PF 短期和长期预后产生不良影响,可能与肺部及全身不良基础状态和PF作用叠加相关[16]。在本研究中,相比慢性阻塞性肺疾病和支气管扩张等慢性结构性肺病,老年APTF患者合并间质性肺病与PBL升高更为相关。因为间质性肺炎中有相当比例是由自身免疫性炎症所致,小血管炎是常见病理改变,在此基础上发生的APTF可能是炎症反应的一种表现形式。
PF由于肺动脉部分或完全闭塞,导致肺实质缺血、出血甚至坏死即肺梗死,相关炎症反应引起PBL升高[17],这与本研究中发现PBL 升高者C 反应蛋白也升高相符合。研究发现吸烟、深静脉置管可能是炎症的诱发因素,此外恶性肿瘤、糖皮质激素应用也可导致PBL 升高[4,17]。但是,本研究发现下肢近端合并远端DVT、间质性肺炎、心力衰竭等因素对PBL 升高的影响更加明显。本研究中,老年APTF患者在院治疗期间,PBL升高组的溶栓治疗率、血管活性药物使用率、机械通气率、心肺复苏率和在院死亡率均高于PBL 正常组。这种炎症相关的不良预后可能与PBL 对高凝状态和内皮损伤的促进作用有关,在此基础上诱导了血栓形成,并可能造成血栓的不稳定[9,18]。
综上所述,本研究较系统地分析了326 例住院老年APTF 患者PBL 升高的相关因素及其预后意义。PBL 作为老年APTF 预后的重要指标,具有经济、方便、实用的特点,提示研究者应重视对APTF或DVT 等VTF 患者PBL 指标的关注。本研究显示老年APTF且PBL升高患者预后不佳,溶栓比例、在院死亡、血管活性药物使用、机械通气使用、心肺复苏均高于PBL正常患者。心力衰竭、近期(<30 d)骨折、间质性肺病可能是PBL 升高的基础疾病,应重视这些患者VTF 的风险评估与预防,减少APTF 的发生。

