腹腔镜经脐部切口治疗与传统开腹手术治疗小儿先天性肠闭锁的疗效与安全性
何崇伟,李宇,叶应超
茂名市妇幼保健院小儿外科,广东茂名 525099
肠闭锁是临床较为常见的一种消化道畸形,好发于男性,空肠下段及空肠较为常见,呕吐、腹胀、便秘为主要临床表现,若不及时治疗,极易导致患儿死亡[1]。 开腹手术是肠闭锁常见的传统治疗方式,通过有效切除病灶,达到治愈疾病的效果,但该方式创伤性较大,预后恢复较差,对患儿术后正常生活与发育影响较大[2]。 目前,临床逐渐将腹腔镜经脐部切口应用于肠闭锁患儿的治疗中,操作简单,视野清晰,手术切口显著缩小,能够减轻手术对患儿造成的伤害,减少并发症发生,可行性、安全性较高[3]。 该文选取2018 年1 月—2021 年3 月该院收治的42 例先天性肠闭锁患儿进行研究, 旨在探究手术对临床疗效与安全性的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的42 例先天性肠闭锁患儿作为研究对象,按照随机数字表法分为观察组(21 例)与对照组(21 例)。 观察组男12 例,女9 例;年龄1 个月~5 岁,平均(2.43±0.32)岁;闭锁类型:Ⅰ型11 例,Ⅱ型6 例,Ⅲ3 例,Ⅳ型1 例;闭锁部位:十二指肠4例,空肠7 例,回肠8 例,结肠2 例。对照组男13 例,女8 例;年龄2 个月~5 岁,平均(2.56±0.38)岁;闭锁类型:Ⅰ型10 例,Ⅱ型5 例,Ⅲ4 例,Ⅳ型2 例;闭锁部位:十二指肠3 例,空肠8 例,回肠9 例,结肠1例。两组患儿性别、年龄、闭锁类型、闭锁部位一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究经过医院伦理委员会批准通过, 患儿家属均对该研究知情且同意,并与医院签署知情同意书。
1.2 纳入与排除标准
纳入标准:①均经腹部X 线及下消化道碘油造影等影像学检查确诊为肠闭锁;②均无正常粪便排出;③存在不同程度腹胀;④临床资料完整。 排除标准:①合并先天性心脏病者; ②合并血液系统疾病者;③合并严重衰竭者;④存在手术禁忌证者;⑤存在严重并发症者;⑥中途退出研究者。
1.3 方法
对照组给予传统开腹手术治疗, 在患儿脐上做一条3~5 cm 手术切口,封闭小肠、结肠,将肠管内粪便排出。 对Ⅰ型肠闭锁患儿近端扩张肠管隔膜进行纵向切除,并进行横向缝合。 对Ⅱ型、Ⅲ型患儿近端扩张肠管(10~15 cm)及远端细小肠管(2~3 cm)进行切除,再行吻合术。对多发性肠闭锁患儿病变肠管进行切除,再行断端吻合术。观察组给予腹腔镜经脐部切口治疗,于患儿脐轮下做手术切口,将3 mm 镜头置入,以腹内压9~11 mmHg 做气腹,将2 mm 抓钳置入患儿左、右下腹,扩大脐孔,通过脐孔将闭锁肠段提出、切除、吻合。
1.4 观察指标
①临床疗效:显效:呕吐、腹胀等症状消失,影像学检查结果正常;有效:呕吐、腹胀等症状缓解,影像学检查结果基本正常;无效:呕吐、腹胀等症状未消失,影像学检查结果异常。 总有效率=(显效例数+有效例数)/总例数×100.00%。②手术相关指标:观察并记录患儿手术时间、出血量、术后进食时间及住院时间。 ③并发症: 观察并分析患儿术后并发症发生情况,包括吻合口瘘、切口感染、尿潴留、腹腔脓肿。
1.5 统计方法
采用SPSS 24.0 统计学软件分析数据, 符合正态分布的计量资料采用(±s)表示,比较进行t检验;计数资料采用频数或率(%)表示,比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
与对照组相比,观察组治疗总有效率明显较高,差异有统计学意义(P<0.05)。 见表1。
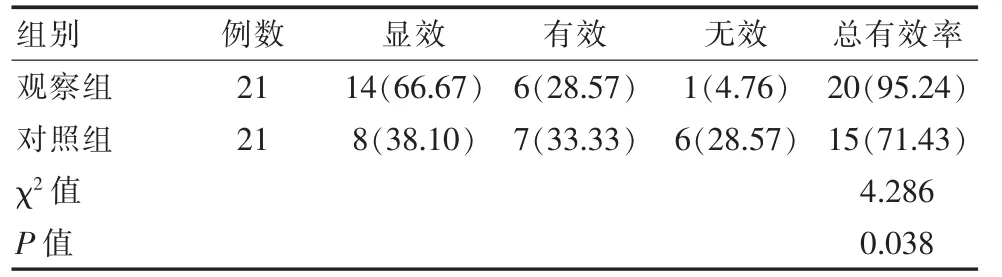
表1 两组临床疗效对比[n(%)]
2.2 两组手术相关指标比较
与对照组相比,观察组手术时间、术后进食时间、住院时间明显更短,出血量明显更少,差异有统计学意义(P<0.05)。 见表2。
表2 两组手术相关指标对比(±s)

表2 两组手术相关指标对比(±s)
?
2.3 两组并发症比较
与对照组相比,观察组吻合口瘘、切口感染、尿潴留、腹腔脓肿并发症发生率明显更低,差异有统计学意义(P<0.05)。 见表3。
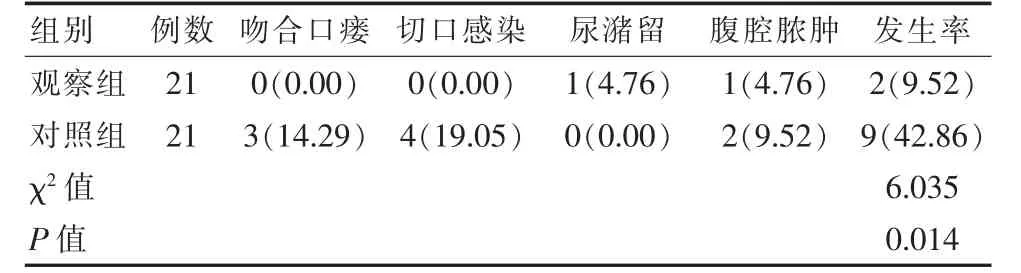
表3 两组并发症对比[n(%)]
3 讨论
小儿肠闭锁是由于胚胎发育阶段发育不全所致的一种疾病,发病机制尚不明确,呕吐为该疾病首发表现,后期会逐渐出现排便减少、粪便异常等症状,对患儿生命健康产生极大威胁[4-6]。因此,需积极对其进行治疗,防止病情恶化。在肠闭锁患儿的治疗中外科手术是目前最有效的治疗手段, 通过将闭锁肠段切除、吻合,以促进肠道功能的恢复,在传统治疗中开腹手术为首选[7-8]。 开腹手术是通过暴露患儿闭锁肠段,再重建肠道的完整性,达到去除病因的效果,但该方式手术创伤较大,术后易留疤痕,影响患儿腹部美观,且术中出血量较多,手术切口不易愈合,极易出现切口感染等并发症,影响患儿预后[9-11]。
随着临床医学科技的发展, 腹腔镜经脐部切口治疗逐渐被推广应用,与传统开腹手术相比,该方式能够有效利用腹腔镜对直肠、 结肠充盈情况进行判断,对于远端肠管无需过多暴露,对患儿肠管造成的损伤较小,且手术切口小,术中出血量少,形成的腹壁瘢痕对患儿影响较小,有利于缩短病程,促进患儿术后肠功能恢复[12-14]。观察组手术时间(2.55±0.64)h、术后进食时间(4.05±1.12)d、住院时间(12.14±3.05)d明显短于对照组,出血量(8.33±3.62)mL 明显少于对照组(P<0.05),这与黄秀明等[15]学者在相关研究中得出, 患者给予腹腔镜经脐部切口治疗后, 出血量为(7.38±2.56)mL、住院时间(14.18±6.13)d,明显优于传统开腹手术治疗, 说明在改善手术相关指标方面腹腔镜经脐部切口的应用效果更好。
研究表明, 腹腔镜经脐部切口治疗小儿先天性肠闭锁能够有效缓解患儿临床症状,提高临床疗效,应用效果显著[16]。 该研究结果显示,观察组治疗总有效率明显高于对照组, 充分说明腹腔镜经脐部切口治疗小儿先天性肠闭锁的优越性。究其原因,腹腔镜经脐部切口探查范围较广, 能够在短时间内切除病灶,对肠管的暴露及损伤较小,有利于机体的快速康复,提高临床疗效[17-19]。 腹腔镜经脐部切口能够更加直观地分析腹内情况, 准确找到闭锁肠段, 操作精细,拥有较高的吻合质量,能够有效避免肠内容物溢出,降低腹腔污染风险,减少并发症[20]。 该研究中,观察组吻合口瘘、切口感染、尿潴留、腹腔脓肿并发症发生率9.52%较对照组明显更低(P<0.05),说明腹腔镜经脐部切口的应用安全性更高。究其原因,腹腔镜经脐部切口所造成的手术创口较小, 有利于降低术后出血量,降低因失血引起的并发症发生风险,有利于避免肠道细菌污染腹腔,降低感染风险,有利于减轻对肠管的损伤,避免肠粘连。
综上所述, 小儿先天性肠闭锁给予腹腔镜经脐部切口治疗,能够提高临床疗效及安全性,降低术中出血量,缩短病程,加快患儿康复。

