连续性肾脏替代治疗在糖尿病乳酸酸中毒中的临床应用
李钦浩,巩晓娜
东营鸿港医院重症医学科,山东东营 257000
乳酸酸中毒为一种相对常见的疾病并发症,其在多种类型疾病发病过程中均可发生, 其中2 型糖尿病者并发乳酸酸中毒的比例较高, 患者一旦合并乳酸酸中毒[1],其机体内环境将出现显著紊乱,炎症因子升高, 如未得到及时救治甚至诱发多器官功能障碍,而威胁患者生命安全,被认为是糖尿病导致患者临床死亡的最主要原因之一[2]。 以往研究证实,当糖尿病血乳酸水平超过9 mmol/L, 其致死率超过90%,如血乳酸水平达到13 mmol/L,则患者仅有2%的生存可能性, 故针对糖尿病乳酸酸中毒救治的重点在于早期有效地降低乳酸水平[3]。以往治疗方法主要为补液、纠正酸碱失衡、维持生命体征平稳等,但该方法起效慢,效果有限[4]。 连续性肾脏替代治疗已经广泛用于重症患者的临床救治, 针对糖尿病乳酸酸中毒患者亦得到有效推广[5]。 该研究选择2020 年1 月—2022 年1 月该院收治的糖尿病乳酸酸中毒患者80 例为研究对象,针对乳酸酸中毒者使用肾替代治疗进行干预,起到一定效果,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的糖尿病乳酸酸中毒患者80 例为研究对象。 入组前均签署入组同意书并申报医院伦理委员会批准。 纳入标准:均为2 型糖尿病者;诊断糖尿病乳酸酸中毒明确者; 血乳酸水平在5 mmol/L以上者;动脉血气提示动脉pH 值在7.35 以下者;血碳酸氢根离子水平在10 mmol/L 以下。 排除标准:合并恶性肿瘤者; 严重心肺肝肾功能障碍预计生存时间在48 h 内者;入组前精神状况异常者;入组前长期服用糖皮质激素等。按照随机数表法分为观察组、对照组,各40 例。 观察组:男24 例,女16 例;年龄50~70 岁,平均(65.5±4.5)岁;糖尿病病程2~35 年,平均(15.8±3.6)年;既往治疗情况:未采取任何干预者12 例,单纯饮食结合运动控制者5 例,口服药物治疗者13 例,胰岛素治疗者10 例。 对照组:男25 例,女15 例;年龄50~70 岁,平均(65.8±4.9)岁;糖尿病病程2~35 年,平均(16.1±3.8)年;既往治疗情况:未采取任何干预者13 例,单纯饮食结合运动控制者7例,口服药物治疗者12 例,胰岛素治疗者8 例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组采取常规保守对症支持处理, 予重症监护,尽量维持生命体征平稳、严格卧床、氧疗、必要时机械通气、快速大量补液、维持电解质平衡、胰岛素静脉泵入、抗感染、营养支持等。 观察组联合使用连续性肾脏替代治疗, 先经颈内静脉置入双腔透析静脉导管,应用美国百特BM-28 型床旁便携式血液滤过机及F60 血滤器进行连续血液滤过治疗, 其治疗模式设定为连续静脉-静脉血液滤过,治疗过程中将血流速度控制在100~180 mL/min 之间, 保持低于400 mL/L 静超滤率及200 mL/L 以内的置换液流量。治疗过程的抗凝处理上, 对于无出血症状者及凝血功能障碍者使用普通肝素, 针对合并出血者使用低分子肝素,整个治疗过程中加强患者生命体征监护,一旦发生异常及时处理。
1.3 观察指标
比较两组治疗前后机体炎症因子水平[超敏C反应蛋白(hs-CRP)和肿瘤坏死因子(TNF-α)]及血糖、乳酸及二氧化碳结合力变化,统计两组治疗期间钾、钠代谢失衡比例,统计两组24 h 生存例数、48 h生存例数和整体康复例数。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析,符合正态分布的计量资料用(±s)表示,采用t 检验;计数资料采用[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗前后机体炎症因子水平比较
治疗前两组hs-CRP 和TNF-α 水平比较差异无统计学意义 (P>0.05), 治疗后观察组hs-CRP 和TNF-α 水平均低于治疗前及治疗后对照组,差异有统计学意义(P<0.05)。 见表1。
表1 两组患者治疗前后机体炎症因子水平比较(±s)
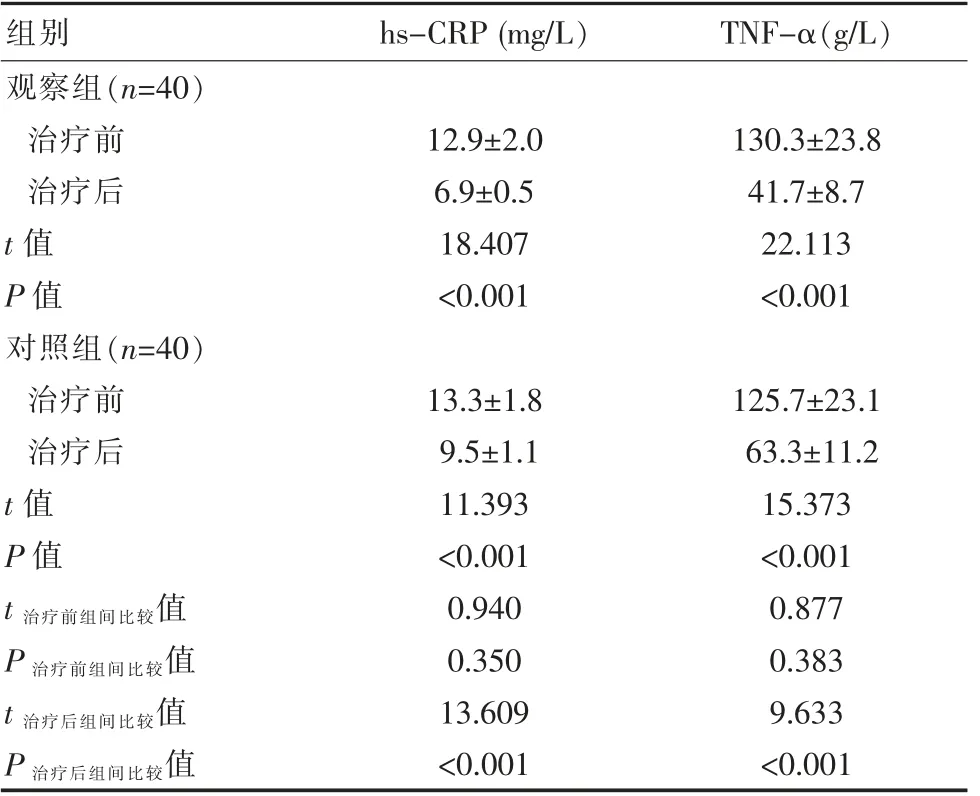
表1 两组患者治疗前后机体炎症因子水平比较(±s)
组别hs-CRP (mg/L) TNF-α(g/L)观察组(n=40)治疗前治疗后t 值P 值对照组(n=40)治疗前治疗后t 值P 值12.9±2.0 6.9±0.5 18.407<0.001 130.3±23.8 41.7±8.7 22.113<0.001 t 治疗前组间比较值P 治疗前组间比较值t 治疗后组间比较值P 治疗后组间比较值13.3±1.8 9.5±1.1 11.393<0.001 0.940 0.350 13.609<0.001 125.7±23.1 63.3±11.2 15.373<0.001 0.877 0.383 9.633<0.001
2.2 两组患者治疗前后血糖、 乳酸及二氧化碳结合力比较
治疗前两组血糖、乳酸及二氧化碳结合力比较,差异无统计学意义(P>0.05);治疗后观察组血糖和乳酸水平低于治疗前及治疗后对照组, 差异有统计学意义(P<0.05),二氧化碳结合力高于治疗前及治疗后对照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组患者治疗前后血糖、乳酸及二氧化碳结合力比较[(±s),mmol/L]

表2 两组患者治疗前后血糖、乳酸及二氧化碳结合力比较[(±s),mmol/L]
组别 血糖 乳酸 二氧化碳结合力观察组(n=40)治疗前治疗后t 值P 值对照组(n=40)治疗前治疗后t 值P 值15.5±2.4 7.3±1.0 19.947<0.001 13.1±1.8 6.3±0.5 23.021<0.001 11.4±1.3 23.3±2.7 25.115<0.001 t 治疗前组间比较值P 治疗前组间比较值t 治疗后组间比较值P 治疗后组间比较值15.7±2.6 10.7±1.5 10.535<0.001 0.357 0.722 11.928<0.001 13.8±1.7 10.4±1.3 10.048<0.001 1.788 0.078 18.617<0.001 11.9±1.8 18.7±2.2 15.130<0.001 1.424 0.158 8.353<0.001
2.3 两组患者治疗期间钾、钠离子代谢失衡比例比较
整个治疗过程中观察组出现高钾血症、 低钾血症、高钠血症、低钠血症的比例显著低于对照组,差异有统计学意义(P<0.05)。 见表3。

表3 两组患者治疗期间钾、钠离子代谢失衡比例比较
2.4 两组患者生存情况比较
观察组24 h 生存例数、48 h 生存例数和整体康复例数均显著高于对照组, 差异有统计学意义(P<0.05)。 见表4。

表4 两组患者生存情况比较[n(%)]
3 讨论
乳酸酸中毒其致死率极高, 其存在较多的且复杂的并发症,好发于糖尿病患者,且重症乳酸酸中毒居多[6],针对此类患者需要进行及时有效的干预以便降低致死率,改善患者预后[7]。以往研究提示,乳酸水平超过5 mmol/L 时机体将出现严重的内环境紊乱,被认为是继凝血功能障碍、 低体温以后的第三大导致患者临床死亡危险因素[8]。以往临床上针对糖尿病乳酸酸中毒者, 多以对症支持处理, 如快速大量补液、补充碱性离子纠正酸中毒、维持生命体征平稳、呼吸支持等[9],然而短时间内输注大量碳酸氢钠亦导致其他严重并发症, 尤其是当碳酸氢钠被机体吸收并分解,所释放的大量二氧化碳进一步加重酸中毒发生[10],同时大量的碳酸氢钠还将引起血清渗透压的升高,不利于酸中毒的纠正甚至加重病情[11]。
针对糖尿病乳酸酸中毒者, 该研究对照组行对症支持处理,观察组则联合使用连续静脉-静脉血液滤过肾脏替代治疗,治疗后观察组hs-CRP 和TNFα 水平均低于治疗前及治疗后对照组(P<0.05)。 说明针对糖尿病乳酸酸中毒者,应用连续静脉-静脉血液滤过肾脏替代治疗, 能有效降低机体炎症因子水平及机体炎症瀑布效应。 同时治疗后观察组血糖和乳酸水平低于治疗前及治疗后对照组, 二氧化碳结合力高于治疗前及治疗后对照组(P<0.05)。 证实针对糖尿病乳酸酸中毒者,应用连续静脉-静脉血液滤过肾脏替代治疗,对降低血糖和血乳酸水平,改善二氧化碳结合力有一定价值。 而且整个治疗过程中观察组出现高钾血症、低钾血症、高钠血症、低钠血症的比例显著低于对照组(P<0.05)。 证实针对糖尿病乳酸酸中毒者,应用连续静脉-静脉血液滤过肾脏替代治疗,能更好地维持患者钠,钾离子水平稳定。 最后观察组24 h 生存例数、48 h 生存例数和整体康复例数均显著高于对照组(P<0.05)。 证实针对糖尿病乳酸酸中毒者,应用连续静脉-静脉血液滤过肾脏替代治疗,在提高临床救治成功率方面有重要意义。
连续性肾脏替代技术的临床应用, 可有效促进机体主动清理血乳酸能力,逆转因酸中毒、组织缺氧导致的乳酸堆积[12],其应用于糖尿病乳酸酸中毒者,可有效维持循环功能稳定,改善末梢循环功能,维持心脑血管等重要脏器功能稳定[13]。 同时结合治疗过程中能使用的碳酸氢盐置换液,在纠正酸中毒同时,起效迅速,作用时间长且效果稳定[14]。 关键是使用连续静脉-静脉血液滤过肾脏替代治疗,其治疗过程时间长,对血流动力学影响小,几乎不影响血浆渗透压[15-16],避免了因渗透压、血容量短时间内大幅度变化造成的机体重要脏器功能灌注不足, 加重器官功能障碍[17],而且在治疗过程中还可随时根据生化结果、患者生命体征等进行参数调整, 更好地维持患者血流动力学的稳定[18]。
综上所述, 连续肾脏替代治疗能有效地降低糖尿病乳酸酸中毒患者机体炎症因子、血糖、血乳酸水平,提高二氧化碳结合力,维持电解质平衡,提高患者救治成功率。

