持续浅镇静对ICU机械通气患者的镇静效果及认知功能的影响*
方敏, 余鹏
(1.池州市人民医院 重症医学科, 安徽 池州 247000; 2.南昌大学第二附属医院 内分泌代谢科, 江西 南昌 330000)
机械通气治疗在重症监护室(intensive care unit,ICU)临床治疗中最为常见、也是最基本的急救手段,它能降低患者的呼吸功耗、改善各种基础疾病导致的呼吸衰竭、维持患者的气道顺畅、提供有效的呼吸支持[2]。ICU患者存在水电解质紊乱、神经内分泌反应异常以及代谢反应异常等病理生理改变,应激反应比较强,躯体疼痛不适以及病情危重使得患者往往存在焦虑、恐惧等情绪,而机械通气治疗又会加重危重症患者生理、心理的应激反应,加快病情的恶化,甚至可能出现人机对抗、非计划拔管等意外事件的发生[3];因此必要的镇静镇痛治疗对于ICU的机械通气患者而言,能减轻其应激反应和炎症损伤,提升其舒适度,已成为其临床治疗的重要组成部分[4]。恰当的镇静深度是临床研究关注的重点,镇静过浅无法达到预期的镇静镇痛效果,而镇静过度则会导致患者苏醒延迟、血管功能不稳以及认知功能紊乱,不利于患者的恢复[5]。临床调查显示,目前60%的ICU机械通气患者中存在镇静过度的情况[6]。近年来,随着临床对镇静镇痛认识的深入,有学者提出了浅镇静策略的概念,认为其对于改善ICU机械通气患者的预后有一定的积极作用[7],持续浅镇静目标导向策略是基于对镇静深度的有效评估、以及时调整用药控制镇静深度的镇静实施方案[8],本研究将其应用于ICU机械通气患者的镇静治疗,取得一定的治疗效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月—2020年12月ICU收治并行机械通气治疗的96例危重症患者作为研究对象,纳入标准:(1)行机械通气治疗、且预估时间≥48 h;(2)年龄≥18岁;(3)临床资料完整;(4)家属同意参与研究。排除标准:(1)合并恶性肿瘤脏器器质性病变患者;(2)合并精神障碍患者;(3)妊娠期妇女;(4)有酗酒、吸毒史患者;(5)有药物成瘾史患者。采用抽签法随机将96例患者均分为对照组和试验组。对照组患者男26例、女22例,年龄23~82岁、平均(56.3±6.2)岁。试验组患者男27例、女性21例,年龄21~83岁、平均(56.7±6.5)岁。
1.2 治疗方法
1.2.1对照组 采用标准镇静方案进行镇静治疗:舒芬太尼(宜昌人福药业有限责任公司, 5 mL/375 μg)镇痛、0.15~0.25 μg/mL,采用重症监护疼痛观察工具法(critical care pain observation tool,CPOT)评分≤4分视为镇痛达标,以0.1~0.3 μg/(kg·h)的剂量维持性给药;静脉泵注丙泊酚(四川国瑞药业有限责任公司, 10 mL/0.1 g)镇静,剂量1.0~3.0 mg/(kg·h),必要时联合咪达唑仑(江苏恩华药业股份有限公司, 2 mL/2 mg)镇静;以躁动镇静评分工具(richmond agitation-sedation scale,RASS)评分2~3分为镇静达标。每3 h进行一次镇静评估,根据评估结果相应的调整给药剂量。每天上午6点中断镇静,观察患者神志、生理反射情况,然后再继续镇静治疗,起始镇静镇痛用量为常规剂量的一半,逐渐调整剂量直至镇静达标。
1.2.2试验组 实施持续浅镇静目标导向策略。镇痛药物的类型、负荷剂量以及维持剂量与对照组一致,CPOT疼痛评分≤4分后,给予丙泊酚0.5~3.0 mg/(kg·h)基础镇静,必要时采用咪达唑仑0.05~0.2 mg/(kg·h)联合镇静。镇静目标设置为浅镇静,即RASS评分在-2~0分,若RASS>0分,则分别以0.07 mg/(kg·h)、0.5 mg/(kg·h)的幅度上调咪达唑仑、丙泊酚的给药剂量以提高镇静深度,每5 min调整一次直至镇静达标;若RASS<-2分,则以相应的幅度和频率下调咪达唑仑、丙泊酚的给药剂量直至镇静达标;当RASS达标时,则以最低有效剂量维持性给药。期间每1 h进行一次镇静评估,根据评估结果及时按照浅镇静目标导向策略相应的调整镇静用药。
1.3 观察指标
统计两组患者的镇静药物用量,记录其脱机时间、ICU停留时间,比较两组患者在镇静48 h时的血清C反应蛋白(C reactive protein ,CRP)、白细胞介素-6(interleukin-6 ,IL-6)及降钙素原(procalcitonin,PCT)等炎症因子水平,记录两组患者的躁动、非计划拔管、气胸、呼吸机相关性肺炎等不良反应的发生情况;比较两组患者在镇静前、镇静48 h时的认知功能及谵妄的发生情况。血清CRP、IL-6以及PCT水平检测均采用酶联免疫吸附法,选用上海森雄科技公司的ELISA试剂盒,参照相关说明进行测定;躁动状况采用Riker镇静躁动评分(sedation-agitation scale,SAS) 进行评估,SAS≥5分视为躁动;认知功能采用简易精神状态检查量表(mini mental status examination,MMSE)进行评定,总分30分,分值越高则表示认知功能越好;谵妄采用重症监护室谵妄评估量表(the confusion assessment method-intensive care unit,CAM-ICU)进行评估,包括注意力障碍、意识水平变化、思维混乱以及意识状态的突然改变4个方面,满足其中3项即视为谵妄。
1.4 统计学分析
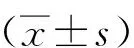
2 结果
2.1 一般资料
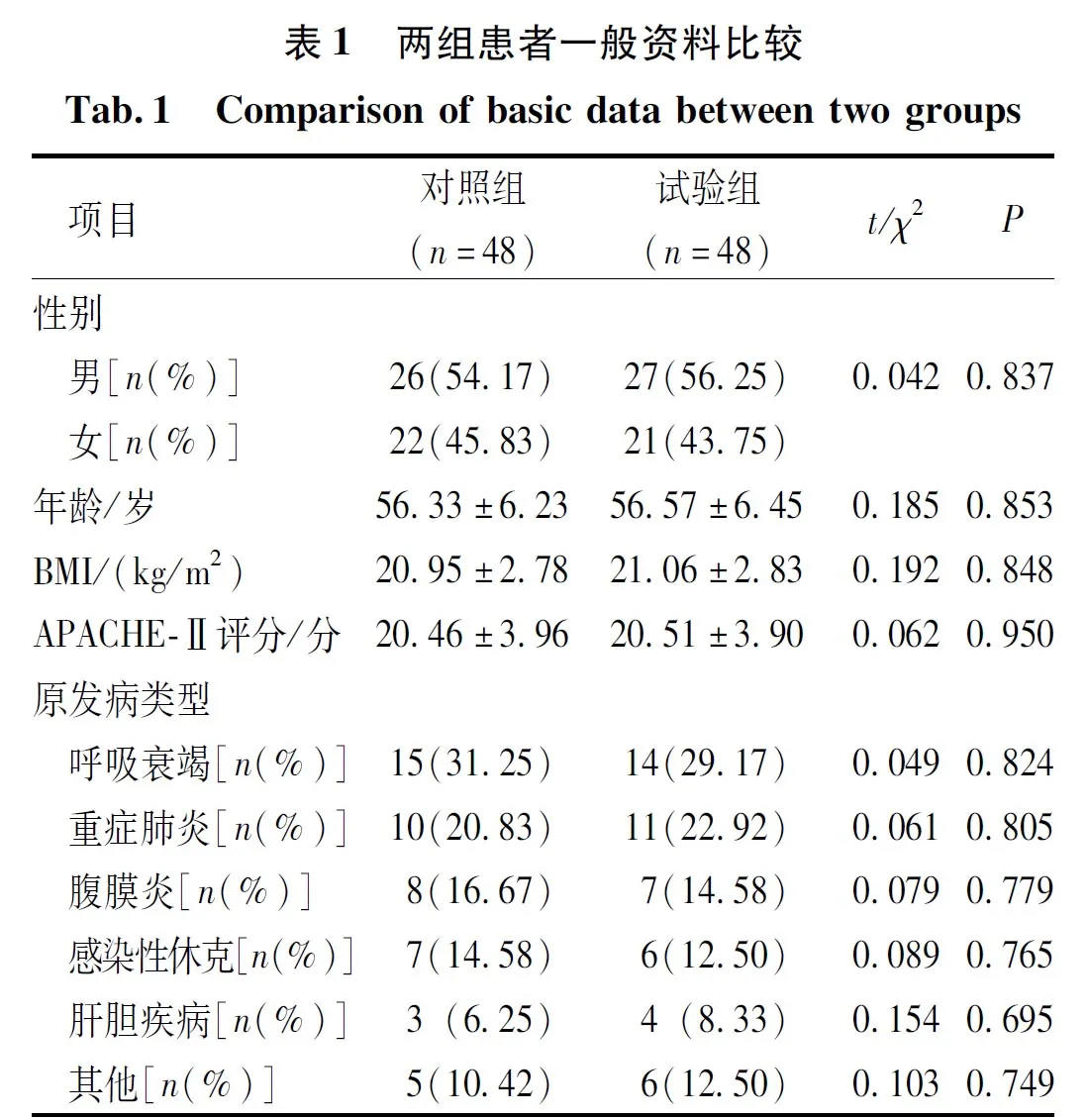
两组患者的性别、年龄、体质量指数(BMI)、急性生理与慢性健康评分表(acute physiology and chronic health valuation-Ⅱ,APACHE-Ⅱ)评分及原发病类型等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
2.2 镇静药物用量
结果显示,试验组患者的丙泊酚和咪达唑仑两种镇静药物用量均少于对照组,差异有统计学意义(P<0.001)。见表2。
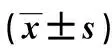
表2 两组患者的镇静药物用量比较Tab.2 Comparison of dosage of sedative drugs
2.3 脱机及ICU停留时间
结果显示,试验组患者的脱机时间、ICU停留时间均短于对照组,差异有统计学意义(P<0.001)。见表3。
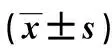
表3 两组患者脱机时间及ICU停留时间比较Tab.3 Comparison of offline time and ICU stay
2.4 术后镇静48 h时的血清CRP、IL-6及PCT水平
试验组在镇静48 h时的血清CRP、IL-6及PCT水平均低于对照组,差异有统计学意义(P<0.01)。见表4。
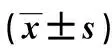
表4 两组患者镇静48 h时的的血清CRP、IL-6及PCT水平Tab.4 The levels of serum CRP,IL-6,and PCT between two groups after 48 h of
2.5 不良反应
结果显示,试验组患者呼吸机相关性肺炎及总不良反应的发生率低于对照组,差异有统计学意义(P<0.05)。见表5。
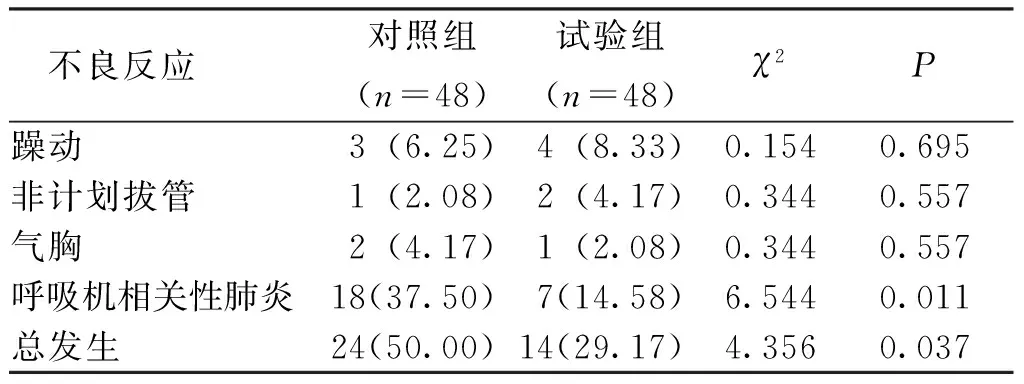
表5 两组患者不良反应的发生情况[n(%)]Tab.5 Incidence of adverse reactions between two groups[n(%)]
2.6 认知功能变化及谵妄发生情况
结果显示,两组患者镇静前的认知功能评分比较,差异无统计学意义(P>0.05); 两组患者镇静48 h时的认知功能评分均低于镇静前,差异有统计学意义(P<0.05);试验组镇静48 h时的认知功能评分高于对照组,差异有统计学意义(P<0.05);见表6。试验组患者的2例发生谵妄,对照组8例发生谵妄,试验组患者的发生率(4.17%)低于对照组(16.67%),差异有统计学意义(χ2=4.019,P=0.045)。
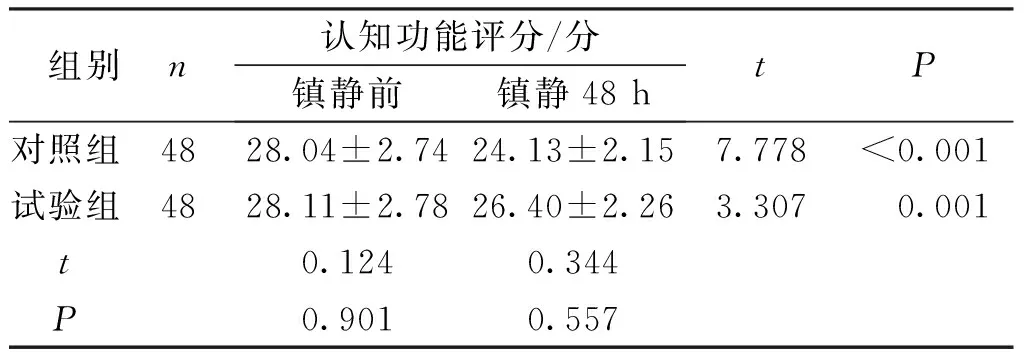
表6 两组患者的认知功能评分比较Tab.6 Comparison of cognitive function changes in the two groups
3 讨论
机械通气是ICU患者生命支持的关键手段,而同时镇静治疗也是其整体治疗中的重要成分。镇静治疗不仅能缓解患者的疼痛,减轻机体的心理生理应激反应,增加患者的舒适度,还能减缓器官组织的代谢速度,有助于患者病情的控制[9-10]。恰当的镇静治疗一直是临床热议的话题。常规镇静治疗主要为深度镇静,即RASS在-2~-3分,能有效提高患者对侵入性诊疗操作、疼痛等刺激因素的耐受性,避免患者发生躁动。但是临床应用中往往存在镇静过度的问题,这会对患者的呼吸循环造成一定的抑制,从而减少咳嗽咳痰等气道保护反应,不利于气道分泌物的排出,容易产生呼吸机相关性肺炎,造成脱机延迟[11-12]。有调查显示早期深镇静是造成ICU颅脑损伤患者拔管延迟、病死率升高的影响因素之一[13-14]。大剂量使用丙泊酚等镇静药物会对神经递质和中枢神经系统炎症因子的分泌造成影响,使得患者的意识水平发生改变,增加谵妄的发生几率[15-16]。此外常规镇静中为了避免镇静过度带来的相关危害,每日需要暂时性中断药物的输注,在此阶段中,患者经历了镇静药物浓度从高到低再到高的过程,一定程度也会促进患者的应激反应,突然性的镇静中断还可能造成人机对抗等不良事件的发生[17]。近年来,有学者发现恰当轻度镇静在维持有效镇静的同时保留了患者一定生理应激反应,能在保证患者舒适度的基础上减少镇静过度带来的相关危害[18-19]。而持续浅镇静目标导向策略则是基于浅镇静理念形成的规范化的镇静管理方案,通过对镇静效果的动态评估,以浅镇静为目标导向,根据评估结果予以制定相关的镇静强度调整策略,及时调整镇静用药剂量,以确保浅镇静的精准实施[20-21]。在本次研究中,试验组的各种镇静药物用量均少于对照组(P<0.001)。结果还显示,实施持续浅镇静目标导向策略有效减少了丙泊酚、咪达唑仑等镇静药物的用量。试验组在镇静48 h时的血清CRP、IL-6以及PCT各项炎症因子水平均低于对照组(P<0.001)。这与曾妃和席与斌等[22-23]的研究结果一致,提示实施持续浅镇静目标导向策略有助于减轻机体的炎症应激反应,推测可能是由于持续浅镇静能降低交感张力,避免中断镇静时的心理应激反应以及疼痛诱发的交感风暴,从而缓解炎症介质的释放,不过目前其具体机制尚未明确。此外本研究结果还显示试验组的脱机时间、ICU停留天数均短于对照组(P<0.001),躁动及非计划拔管的发生率与对照组相当,但其呼吸机相关性肺炎以及总不良反应的发生率低于对照组(P<0.01)。结果验证了张艳等[24]的研究结论,显示应用持续浅镇静目标导向策略进行镇静治疗,有助于降低机械通气的相关不良反应,促进患者脱机和恢复。分析原因是持续浅镇静目标导向策略的实施中保留了患者的基础生理反射和适度的自主呼吸,对于其呼吸和神志的抑制作用比较弱,一方面避免了患者机械通气造成的膈肌萎缩,且咳嗽反应良好,呼吸道廓清能力受的影响较小,能减少呼吸机相关性肺炎的形成,促进患者尽快脱机;另一方面它降低了苯二氮卓类镇静药咪达唑仑的用量,避免其蓄积造成的后效应,有助于缩短机械通气和ICU停留时间[25]。此外本研究还发现试验组镇静48 h时的认知功能评分高于对照组,谵妄发生率也低于对照组,差异有统计学意义(P<0.05)。分析这可能是与浅镇静策略减轻了机体炎症应激反应,降低了苯二氮卓类镇静药的用量有关,从而起到一定的降低谵妄的作用。不过本研究的样本量较少,因此结果可能存在一定的偏倚,且目前浅镇静的适应症以及具体实施时机尚未明确,还需后续进一步的深入研究探讨。
综上所述,在ICU机械通气患者中,应用持续浅镇静目标导向策略进行镇静治疗,能降低相关镇静药物的用量,减轻机体的炎症应激反应,且有助于降低机械通气的相关不良反应,促进患者恢复。

