体位管理联合针对性护理在老年人工髋关节置换术后患者中的应用
(漯河医学高等专科学校第二附属医院 河南漯河462300)
随着我国步入老龄化社会,老年髋部骨折发生率亦随之上升。对老年患者而言,骨质疏松属于普遍情况,跌倒极易发生髋关节骨折,严重影响老年人行动能力[1]。人工髋关节置换术是解决髋部骨折老年患者运动障碍的有效措施,但由于老年人生理机能减退、术后恢复缓慢,需进行相应护理干预。人工髋关节置换术后假体脱位属于严重术后并发症,发生率较高,且发生假体脱位将不利于患者康复,导致患者住院时间延长[2]。有研究证实,发生假体脱位的主要因素有术后不正确搬动、不良体位、不科学功能锻炼等[3]。故针对人工髋关节置换术后患者采取科学有效的体位管理措施,预防假体脱位非常重要。针对性护理强调以人为本,护理人员通过评估患者实际问题,再结合临床经验,实施针对性护理干预,以满足患者护理需求[4]。本研究旨在探究体位管理联合针对性护理在人工髋关节置换术后患者中的应用效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年4月1日~2020年4月30日我院收治的230例老年髋部骨折行人工髋关节置换术患者为研究对象。纳入标准:因髋部骨折行髋关节置换术;年龄>60岁;患者及家属知情同意。排除标准:行髋关节置换术风险高或耐受性差者;合并抑郁症者;合并严重高血压、糖尿病等疾病者;沟通障碍、理解障碍者;合并血液系统疾病者;生活不能自理者;合并严重感染、心脑血管疾病、肝肾功能不全者。采用随机数字表法将患者分为对照组和研究组各115例。研究组男54例、女61例,年龄(68.46±6.65)岁;受教育年限(8.64±1.58)年;体质量指数(BMI)(23.51±2.54)。对照组男52例、女63例,年龄(68.24±6.78)岁;受教育年限(8.76±1.65)年;BMI(23.62±2.49)。两组患者临床资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法 对照组给予常规骨科治疗、护理、康复训练。研究组在此基础上实施体位管理联合针对性护理。①体位管理。a.术后转运管理:手术结束转运过程中,干预人员保证患者患肢呈外展中立位,过床时干预人员托住患者重要关节部位,动作轻缓,防止碰撞假体。b.术后体位护理:术后6 h内尽量保持平卧位,患肢处予以软垫垫高20°左右,双腿间放置梯型体位枕防止内旋、内收,患者处于半坐卧位时避免床头抬高>90°,防止过度屈髋。常规患者2 h翻身1次,采取轴线翻身法,根据患者病情调整翻身次数,嘱患者及家属不可自行翻身,必要时由干预人员协助。使用弹性约束带固定患者主要关节,保证患者整体体位。取健侧卧位进行床上排便,干预人员协助患者抬起臀部,将便盆由健侧放入,禁患侧卧位,不可久坐。②针对性护理。入院时,干预人员分析患者病例资料,了解患者基本情况,包括受教育程度、经济状况、家庭情况等,之后与患者交流,详细了解其护理需求,予以针对性护理。a.针对性心理干预:大部分患者对髋关节置换术缺乏认知,对手术效果有心理压力,且患肢术后功能受限,易产生恐惧、焦虑等情绪,干预人员密切关注患者心理状态,向患者详细解释手术方案,解答其疑问,及时予以支持鼓励。b.针对性健康教育:干预人员评估患者对知识的接受能力后进行针对性健康教育,以患者能理解的方式告知其疾病自我管理的重要性;为患者制订饮食清单,讲解常见并发症的自我观察、预防措施、康复锻炼方法等,通过手册、图片、视频等方式进行讲解教育。c.针对性并发症预防护理:对患者进行并发症风险评估并给予相应护理;对可能存在假体松动脱位患者,告知假体脱位、松动后果,严格体位管理,引起重视、配合,患者进行术后康复锻炼时干预人员从旁协助陪同防止发生意外;对于存在感染风险患者,密切监测体温、血常规,换药时严格执行无菌操作,切口渗液较多患者及时更换敷料,高危患者加强口腔、呼吸道管理,降低肺部感染发生风险;评估患者深静脉血栓形成风险,风险较高患者需密切监测,关注患肢肿胀、皮肤发绀、凝血功能情况,指导患者适当进行肢体、关节活动;对于便秘患者制订粗纤维、易消化饮食方案,协助其行食后腹部按摩,必要时予以药物协助排便。d.针对性康复训练:术后1~2 d,干预人员辅助患者进行患肢髋关节、膝关节小范围屈曲伸展训练,进行患肢踝、足、趾及健康肢体主动活动及抗组训练;术后3~6 d,干预人员在此前训练基础上增加床上活动、站立训练、关节活动范围训练,如主动屈髋伸膝、主动屈髋屈膝、协助活动膝关节、自主活动膝关节;术后7~12 d,在前期训练基础上指导患者进行拄拐行走训练,患者可达到部分负重后借助平衡杠或辅助器具进行行走训练;术后12~28 d,指导患者进行站立相和摆动相训练,站立相训练患者膝关节屈伸、髋关节伸展活动能力,摆动相训练患者屈髋屈膝、伸髋屈膝、足跟着地伸膝、足背屈能力。以上康复训练均根据患者耐受情况进行强度调节。干预活动持续4周。
1.3 评价标准 ①髋关节功能:采用牛津髋关节功能量表(OHS)[5]评估患者髋关节功能,OHS共12项内容,采用Likert 5级计分法,评分范围12~60分,得分越高表示髋关节功能越差。②日常生活能力:采用Barthel指数(BI)[6]评估患者日常生活能力。BI涵盖10项条目,最高分100分,患者日常生活能力与BI得分呈正相关。③自我护理能力:采用自我护理能力测定量表(ESCA)[7]评估患者自护能力,包括自我护理技能、自护责任感、自我概念、健康知识水平4个维度,共43个条目,采用Likert 5级计分法,总分0~172分,患者自护能力与评分呈正相关。④比较两组术后并发症发生率,包括假体脱位、假体松动、感染、深静脉血栓形成、便秘。
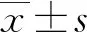
2 结果
2.1 两组干预前后OHS、BI评分比较 见表1。
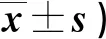
表1 两组干预前后OHS、BI评分比较(分,
2.2 两组干预前后ESCA评分比较 见表2。
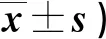
表2 两组干预前后ESCA评分比较(分,
2.3 两组术后并发症发生率比较 见表3。
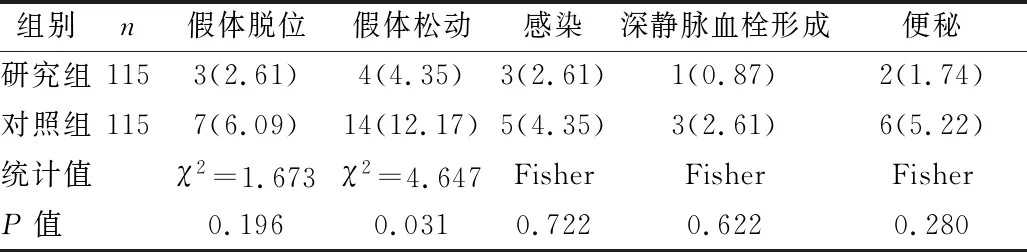
表3 两组术后并发症发生率比较[例(%)]
3 讨论
由于生理机能减退,老年人常因骨质疏松发生髋部骨折,髋关节骨折对老年患者行走、运动等能力造成较大影响,致残率、致死率较高。随着临床医学技术的发展,髋关节置换术逐渐成为治疗髋部骨折的重要手段。由于患者年龄影响,老年髋关节置换术后患者恢复期较长,患者功能康复期间可能发生各种并发症,危及患者生命安全,不利于患者预后。髋关节置换术后发生假体脱位会导致患者进行二次手术,延长治疗周期,增加治疗费用,引发消极情绪,可能导致医患、护患矛盾。近年来,有研究将体位管理应用于髋关节置换术后患者护理中,结果显示可有效防止患者髋关节脱位[8]。
本研究结果显示,研究组干预后髋关节功能优于对照组(P<0.05),表示体位管理联合针对性护理有助于促进老年人工髋关节置换术后患者的髋关节功能康复。分析原因:体位管理联合针对性护理使患者得到护理支持,提升康复训练依从性,有助于髋关节功能恢复。有研究证实,对髋关节置换术患者进行体位管理,有助于患者髋关节功能恢复[9],与本研究结果一致。本研究结果显示,研究组干预后患者日常生活能力改善程度优于对照组(P<0.05),表明体位管理联合针对性护理有助于老年髋部骨折髋关节置换患者恢复日常生活能力。分析原因:干预人员对患者进行针对性护理和有效康复指导,有助于患者关节活动能力和日常生活能力恢复。陈雯等[10]研究证实,针对性护理对促进髋关节置换术患者的日常生活能力提升有较显著的效果,与本研究结果一致。
自护能力对维持慢性病患者身体健康有重要作用,临床实施护理干预的目的在于恢复患者受损的肢体功能,提升自护能力。本研究结果显示,研究组干预后自护能力优于对照组(P<0.05),说明体位管理联合针对性护理有利于提升患者自护能力。分析原因:与体位管理联合针对性护理提升患者对疾病的认知,产生自我护理概念,在干预人员引导下进行适当自我护理有关。胡珊等[11]研究证实,体位管理联合针对性护理有助于提高骨折患者自我护理能力,与本研究结果一致。
本研究结果显示,研究组术后假体松动发生率低于对照组(P<0.05),说明体位管理联合针对性护理有助于预防人工髋关节置换术后患者假体松动。分析原因:干预人员通过对老年人工髋关节置换术后患者进行体位管理,可有效控制患者不当关节活动,减少假体松动发生;针对性护理评估患者并发症发生风险,加强健康教育,引起重视,可有效预防并发症。刘大海等[12]研究证实,进行体位管理有利于控制患者髋关节假体脱位、松动发生,与本研究结果一致。
综上所述,体位管理联合针对性护理对老年人工髋关节置换术后患者髋关节功能恢复有促进作用,有利于患者日常生活能力、自我护理能力提升,减少髋关节假体松动发生,值得临床推广。

