经会阴吻合器直肠脱垂切除术治疗完全性直肠脱垂的临床效果研究
唐 庄
(重庆市梁平区中医医院普外科,重庆梁平 405200)
完全性直肠脱垂的致病因素尚不明确,临床上普遍认为该病的发生可能和年龄、营养状况、发育情况、手术、分娩次数、腹内压以及内痔等因素具有一定联系;完全性直肠脱垂患者的临床表现多为失禁、便秘等[1]。临床中,一般会采用外科手术方法治疗患者,主要手术方法包括经会阴手术及经腹部手术。经会阴手术和经腹部手术相比,损伤程度更小,并发症发生率更低[2]。常见的经会阴手术为经会阴直肠乙状结肠部分切除术(Altemeiers术),此种手术是于患者齿状线做一切口,牵引肠管,对肠系膜进行结扎,能够将患者脱垂的肠管切除,同时采用肛提肌术,使直肠脱垂解剖缺陷得到进一步纠正;随着临床医疗技术的不断提升,经会阴吻合器直肠脱垂切除术逐渐完善,该方法能够切除、吻合乙状结肠以及直肠。但是,目前较少有研究比较上述两种手术对完全性直肠脱垂患者的临床效果。基于此,本研究选择100例完全性直肠脱垂患者进行研究,分析经会阴吻合器直肠脱垂切除术的治疗效果,具体报道如下。
1 资料与方法
1.1 一般资料 此次研究选择的100例研究对象,均为2018年7月至2020年7月期间重庆市梁平区中医医院收治的完全性直肠脱垂患者,按照随机数字表法将所有患者进行分组,分别为观察组和对照组,各50例。两组患者的一般资料对比,差异均无统计学意义(P>0.05),可对比,具体见表1。患者及患者家属均同意参与本研究并于知情同意书上签字,本研究得到重庆市梁平区中医医院医学伦理委员会的批准。纳入标准:①确诊为完全性直肠脱垂患者[3];②本次研究开展前未采用其他疗法治疗的患者;③有手术指征。排除标准:①合并严重器质性病变的患者;②合并凝血功能异常患者;③合并肿瘤患者。
表1 两组患者的一般资料比较情况( )[例(%)]
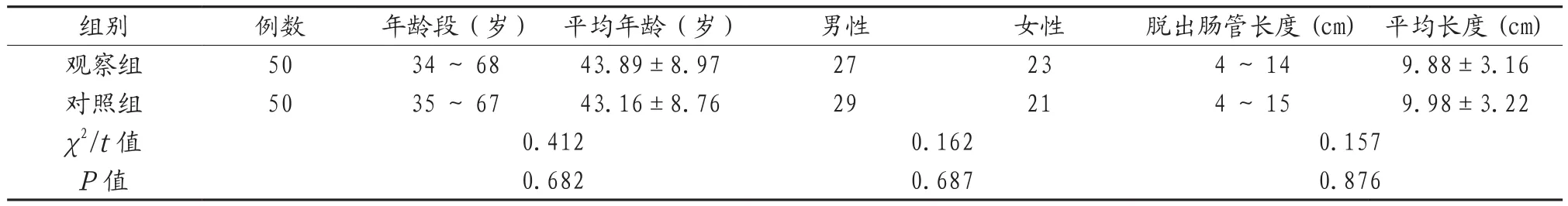
表1 两组患者的一般资料比较情况( )[例(%)]
组别 例数 年龄段(岁) 平均年龄(岁) 男性 女性 脱出肠管长度(cm) 平均长度(cm)观察组 50 34~68 43.89±8.97 27 23 4~14 9.88±3.16对照组 50 35~67 43.16±8.76 29 21 4~15 9.98±3.22 χ2/t值 0.412 0.162 0.157 P值 0.682 0.687 0.876
1.2 手术方法 对照组患者采用改良的 Altemeiers壁浆肌层,抬高直肠膀胱凹陷处,将脱垂近端肠管无张力拖出,将直肠以及部分乙状结肠切除,斜形修剪近端结肠,使用3-0可吸收缝线间断全层吻合直肠残端以及乙状结肠。观察组患者采用经会阴吻合器直肠脱垂切除术方法治疗:患者采取截石位,通过气管插管麻醉,成功麻醉之后,做好常规消毒铺巾、扩肛,使用Alics钳将脱垂的直肠牵出,暴露在肛门,找到第3点、6点、9点、12点钟的直肠之后,以丝线牵拉以上位置的直肠,并用75 mm的钉仓直线切割吻合器,切开截石位 3 点钟位置的脱垂直肠壁,注意切缘顶端和齿状线间的距离应保持在1.5 cm左右,等到钉仓更换完成后,采用相同办法于9点钟切开脱垂的直肠壁,注意直肠壁的厚度会受到脱垂程度的影响,而完全性脱垂患者的直肠壁厚度较大,需要多次切割。从第3点、9点钟对直肠壁进行切割,分成上下半部,于齿状线上方4 cm 处,切开肠壁可见系膜,使用超声刀裁剪,分离直肠系膜,保证没有残留系膜,从而促进减少肠壁间隙,使后续吻合效果改善,裁剪系膜之后,使用弧形切割吻合器将上下部冗长直肠切割,完成钉合。
1.3 观察指标 ①比较两组患者的手术指标(住院时间、手术时间、术中出血量、直肠切除长度)。②比较两组患者术前术后患者失禁情况:大便失禁严重度(Wexner)评分、肛门静息压。Wexner评分:通过Cleveland便秘评分系统进行评估,其中包括8个维度,每个维度分值为0~4 分,分值越高,表示便秘越严重[3]。肛门静息压的测量方法:患者保持左侧卧位,右髋关节屈曲,将带气囊的测压导管使用石蜡油润滑,轻分臀缝,将导管插入肛管,使肛管测压术进行治疗:术中患者采取截石位,常规消毒铺巾,通过气管插管全身麻醉,常规扩肛,缝合肛周第2点、5点、8点、12点位置,将齿状线显露出来,使用组织钳将脱垂物从肛门外拖出,于和齿状线相距1.5 cm的位置做标记,使用超声刀切开外层肠管,缝合内外孔进入6 cm,通过拉出测定法,在患者保持安静状态的情况下,每隔1 cm对各个点的压力进行测定。③比较两组患者的预后情况[并发症发生率(便秘、吻合口出血)、复发率]。
1.4 统计学分析 文章中所有数据均采用SPSS 20.0统计学软件进行分析,其中()用来表示计量资料,通过计算t值进行验算;[例(%)]用来表示计数资料,通过计算χ2进行验算,当P<0.05时,表示两组数据的差异具有统计学意义。
2 结果
2.1 两组患者各项手术指标比较 观察组患者的住院时间、手术时间、术中出血量均优于对照组,差异有统计学意义(P<0.05),两组患者的直肠切除长度比较,差异无统计学意义(P>0.05),见表2。
表2 两组患者的手术指标比较情况( )
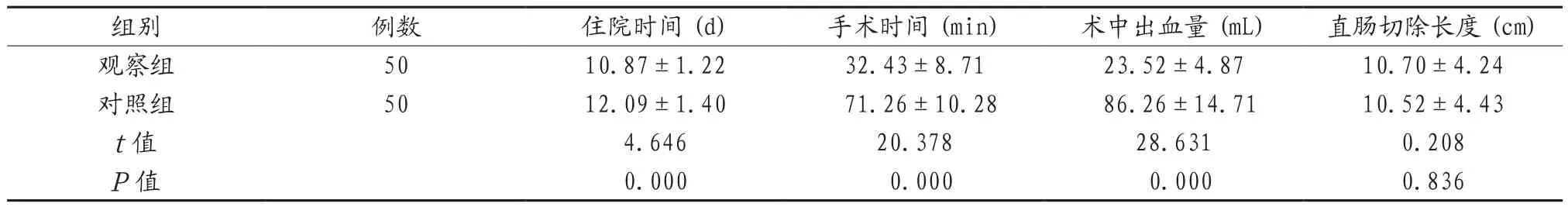
表2 两组患者的手术指标比较情况( )
组别 例数 住院时间(d) 手术时间(min) 术中出血量(mL) 直肠切除长度(cm)观察组 50 10.87±1.22 32.43±8.71 23.52±4.87 10.70±4.24对照组 50 12.09±1.40 71.26±10.28 86.26±14.71 10.52±4.43 t值 4.646 20.378 28.631 0.208 P值 0.000 0.000 0.000 0.836
2.2 两组患者的失禁情况比较 术前,两组患者的Wexner评分、肛门静息压比较,差异无统计学意义(P>0.05),术后,两组患者的Wexner评分、肛门静息压均优于治疗前,且观察组上述指标更优于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者的失禁情况比较结果( )
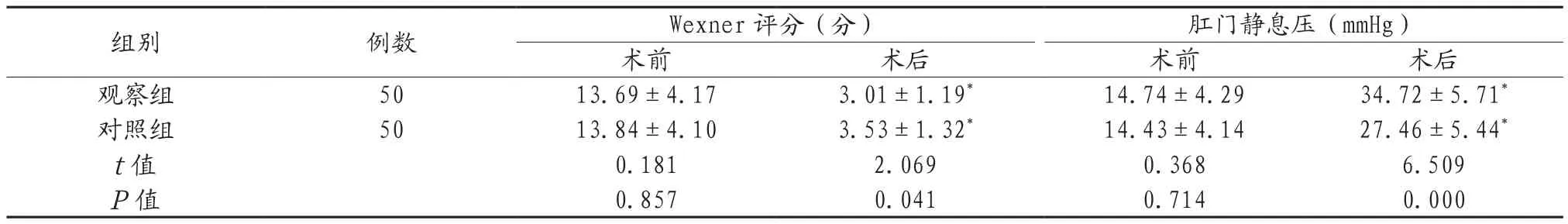
表3 两组患者的失禁情况比较结果( )
注:与治疗前相比,*P<0.05。Wexner:大便失禁严重度。1 mmHg=0.133 kPa。
组别 例数 Wexner评分(分) 肛门静息压(mmHg)术前 术后 术前 术后观察组 50 13.69±4.17 3.01±1.19* 14.74±4.29 34.72±5.71*对照组 50 13.84±4.10 3.53±1.32* 14.43±4.14 27.46±5.44*t值 0.181 2.069 0.368 6.509 P值 0.857 0.041 0.714 0.000
2.3 两组患者的预后结果比较 观察组患者的并发症发生率、复发率均低于对照组患者,差异有统计学意义(P<0.05),见表 4。

表4 两组患者的预后结果比较情况[例(%)]
3 讨论
完全性直肠脱垂的致病机制尚不清晰,通过药物治疗,无法得到良好的治疗效果,临床中推荐使用外科手术方法治疗患者,固定直肠,使患者的便秘有所改善[4]。完全性直肠脱垂患者一般会采用经腹部手术和经会阴手术治疗,此种手术痛苦小,同时患者的预后效果也较好,主要包括:经会阴直肠乙状结肠部分切除术、经会阴吻合器直肠脱垂切除术[5-6]。
经会阴直肠乙状结肠部分切除术是一种新型手术方法,具有较高的可行性,容易操作,该术式能够切除、吻合脱垂的直肠,对下移的盆底腹膜及松弛的肛提肌进行修复,也不会影响男性患者的性功能,有效保护直肠功能,使直肠壁的正常弹性以及顺应性得到有效保全;而经会阴吻合器直肠脱垂切除术不需要游离盆腔,可保护泌尿生殖系统,两种手术方法均具有一定的优势[7]。
本次研究结果表明:观察组患者的住院时间、手术时间、术中出血量均优于对照组患者(P<0.05);观察组患者的Wexner评分、肛门静息压、预后结果均优于对照组患者(P<0.05),说明经会阴直肠乙状结肠部分切除术的整体效果不及经会阴吻合器直肠脱垂切除术效果。童端等[8]的研究结果表明:观察组患者的手术指标、失禁情况均优于对照组患者,和本次研究结果相同。
综上所述,完全性直肠脱垂患者通过经会阴吻合器直肠脱垂切除术治疗,能够有效提升临床疗效,预后结果良好,但是本研究样本数量较少,未来需要增加样本数量,增强研究可信性。

