不同术式治疗原发性闭角型青光眼合并白内障患者的临床疗效分析
顾喆瑶,奚 婷
苏州市立医院北区/南京医科大学附属苏州医院眼科,江苏苏州 215000
青光眼是全球最主要的致盲性眼病之一,对视力有着不可逆的损伤,其中原发性闭角型青光眼(PACG)是青光眼的常见类型,约占青光眼的70%[1]。PACG主要发病机制是周边房角关闭,房水外流受阻,引起眼压升高,造成视神经不可逆性损伤[2]。有研究发现,大约3/4的PACG患者合并有年龄相关性白内障,两者之间相互作用,致盲率明显上升[3]。目前,临床上对于PACG合并年龄相关性白内障的治疗手段包括药物治疗和手术治疗,其中手术治疗可有效降低眼内压,缓解视神经损伤,促进视力恢复。《中国原发性闭角型青光眼诊治方案专家共识 (2021年)》(简称: 共识)明确指出,对于合并有白内障的PACG,推荐手术方案包括超声乳化白内障吸除(PE)+人工晶体植入(IOL)+房角分离(VG)术、PE+IOL+小梁切除(TE)术[4],但目前关于上述手术方案的临床疗效及术后并发症等尚存争议。因此,本研究通过对比分析PE+IOL+VG术、PE+IOL+TE术治疗PACG合并年龄相关性白内障的疗效,为临床治疗提供新的依据,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2018 年1月至2021年3月苏州市立医院北区眼科收治的65例(65眼)PACG合并年龄相关性白内障患者的临床资料。纳入标准:(1)符合PACG 的临床诊断标准;(2)单眼患病且符合年龄相关性白内障的诊断标准;(3)按照locs分级法将晶状体核硬度分为Ⅱ ~Ⅳ级;(4)符合手术指征,患眼首次接受手术。排除标准:眼部其他病变,有眼外伤史及手术禁忌证等。根据不同的手术方式分为A组、B组。A组33例,行PE+IOL+VG术,其中男15例,女18例;平均年龄(71.22±8.92)岁。B组32例,行PE+IOL+TE术,其中男15例,女17例;平均年龄(71.44±10.78)岁。两组患者性别、年龄比较,差异均无统计学意义(P>0.05)。
1.2方法
1.2.1手术方法[5]所有患者术前均予左氧氟沙星滴眼液[参天制药(中国)有限公司]清洁结膜囊,并给予药物局部和(或)全身控制眼压,对于眼压控制不佳者(≥30 mm Hg)予前房穿刺降压治疗。所有手术操作均由同一组医师完成。 A组(PE+IOL+VG术):术眼常规消毒,开睑,表面麻醉后做11点、3点透明角膜切口,注入黏弹剂,连续环形撕囊,充分水分离,采用超声乳化劈核法,能量上限60%,乳化时间90 s,平均能量50%,流量38 mL/min,负压380 mm Hg,灌注液为复方乳酸林格氏液加0.1%肾上腺素0.5 mL,灌注抽吸(IA)吸除皮质,再次注入黏弹剂后囊袋内植入折叠式人工晶体1枚,卡米可林缩瞳,黏弹剂360°沿虹膜根部打开房角,房角镜下见房角开放,IA吸除黏弹剂,水密切口。结膜囊点滴涂妥布霉素地塞米松(alcon公司生产)眼膏,术后予妥布霉素地塞米松抗感染治疗。 B组(PE+IOL+TE术):常规超声乳化及植入折叠式人工晶体等操作同A组,卡米可林缩瞳后,于上方球结膜下采用利多卡因局部麻醉。角膜上方制作以穹窿部为基底的结膜瓣,沿巩膜面分离,烧灼止血,制作以角膜缘为基底的梯形巩膜瓣,剥离至角膜缘内1 mm,于巩膜床前端透明的角膜区用锐刀尖切穿前房,切除角膜缘组织1.5 mm×1 mm,巩膜瓣复位,游离角间断缝合一针,注意巩膜瓣的紧密度。用可吸收线连续缝合结膜切口,调整缝线,此时已见前房形成,术后结膜囊点滴托比卡胺眼液,涂妥布霉素地塞米松(alcon公司生产)眼膏,包扎患眼,安返病房。术后予妥布霉素地塞米松抗感染治疗。
1.2.2观察指标 比较两组患眼术前及术后3个月内的最佳矫正视力(BCVA)、眼压及前房深度(ACD),观察术后3个月并发症的发生情况。其中BCVA值以国际标准视力为准,采用非接触式眼压计测量眼压,眼前节光学相干断层成像仪测量ACD。
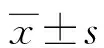
2 结 果
2.1两组患者患眼手术前后眼压、BCVA、ACD比较 两组患者患眼术前眼压、BCVA、ACD比较,差异均无统计学意义(P>0.05)。 与术前比较, 术后3个月两组患者患眼ACD、BCVA均升高,眼压降低,差异有统计学意义(P<0.05)。术后A组患者患眼ACD与B组比较,差异无统计学意义(P>0.05);而A组患者患眼BCVA明显大于B组,眼压明显高于B组,差异有统计学意义(P<0.05)。见表1。
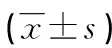
表1 两组患者患眼手术前后眼压、BCVA、ACD比较
2.2两组患者患眼术后并发症发生情况比较 术后A组患者患眼并发症发生率低于B组,差异有统计学意义(χ2=4.617,P=0.031)。见表2。

表2 两组患者患眼术后并发症发生情况比较
3 讨 论
近年来,随着我国人口老龄化加剧,PACG合并年龄相关性白内障的发病率逐年上升。临床发现,随着年龄增长,晶状体吸收水分膨胀、悬韧带松弛,可引起晶状体虹膜隔前移,致使房角狭窄或关闭,导致了PACG的发生[6]。由于长时间的高眼压可造成不可逆的视神经损伤,若不及时治疗,会导致视力的丧失。因此,对于PACG合并年龄相关性白内障患者,有效及时的治疗至关重要。
目前,手术是治疗PACG合并年龄相关性白内障最有效的手段。本研究通过对比PE+IOL+VG与PE+IOL+TE两种手术方式发现,两种手术方式均能有效改善术后视力、 降低眼压、加深ACD,提示上述两种手术方式均能够加深前房,开放房角,缓解瞳孔阻滞,降低眼内压,达到较好的临床治疗效果,这与国内的多数研究结果相一致[7-9]。进一步对比发现,术后两组患者患眼ACD无明显差异;而A组患者患眼BCVA明显大于B组,眼压明显高于B组。由此可见,尽管两种联合手术均能有效降低眼压,但PE+IOL+TE术控制眼压效果更好,这可能与TE改变了房水流出途径有关。对于长期高眼压患者,虹膜和小梁网因长时间接触已经出现粘连,导致永久性的房角关闭,PE+IOL+TE术能通过改变房水流出途径,从而有效降低眼压[10]。有研究表明,切除部分小梁组织可刺激小梁网细胞的分裂和吞噬功能,增加小梁网的通透性,提高房水引流效率[11]。资料显示,相对于急性PACG患者,慢性PACG患者行PE+IOL+VG术的失败率和房角再次粘连的发生率明显升高,提示慢性闭角型青光眼,特别是视野有缺损的患者,为了术后达到满意的眼压,PE+IOL+TE术是首选的手术方式[12]。TIAN等[13]研究也证实,慢性PACG较急性PACG患者采用PE+IOL+VG术的成功率低,术后眼压控制不稳定。此外,本研究还发现,B组术后BCVA低于A组,这可能与TE的切口较大,且术中需要缝合巩膜瓣,对角膜造成不规则的机械牵拉,改变了角膜的曲率,增加了角膜散光幅度有关。但A组术后并发症发生率明显低于B组,这提示A组手术方式更安全,术后并发症发生风险低,这与赵春梅等[14]的研究结果相同。贺新等[15]研究也表明PE联合VG术可有效提高患眼的术后视力且并发症发生风险更低。这可能是因为B组的手术方式更复杂,手术时间较A组长,且创伤更重,术后更易发生前房渗出、滤过泡瘢痕化等不良反应。
综上所述,对于PACG合并年龄相关性白内障患者,PE+IOL+VG术和PE+IOL+TE术均具有良好的临床治疗效果,其中前者更容易获得较好BCVA,手术创伤小,安全性高,而后者术后眼压控制更佳,更适合慢性PACG患者。

