新冠特效药离我们还有多远
花落
药物临床实验流程
新冠疫情爆发两年多,影响了全球数10亿人,人们寄以厚望的疫苗也没能完全控制住疫情,于是,人们将期望转移到特效药上,要是特效药面世,即使患病也能很快痊愈,我们就不用谈疫色变了。那么,特效药还有多久才能来呢?
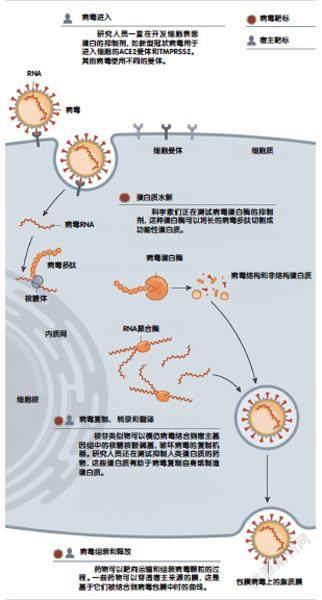
我们已经知道,病毒入侵细胞大致分为三个阶段:进入细胞、分裂复制、寻找下家,如果能人为干扰其中任意一步,也就达到了抗病毒的目的。制药专家们也是相同的思路。
艾滋病病毒拥有打开人体免疫T细胞房门的“钥匙”,当它遇到T细胞时,会迅速在其细胞膜上打开一个仅供遗传物质RNA进入的小口。然后艾滋病病毒会将自己的蛋白质外壳抛弃,只剩RNA“只身”入住,在T细胞中开始肆意地分裂复制。抗艾滋病毒的药物恩夫韦肽阻止了这种“空手入住”的无耻行为,它会与病毒的蛋白质外壳结合在一起,当病毒RNA想脱离外壳时,紧紧将其包裹起来。这样一来,病毒RNA就无法进入细胞内部了。
我们说病毒在入侵人体细胞时是空手而来的,也就是说它要进行分裂复制时也只能使用人体提供的物质,包括合成DNA或RNA的原料核苷。因此,我们可以将一些假核苷提供给病毒,当病毒使用这些假核苷合成遗传物质时,它后续的生理过程,比如复制、翻译和装配等,都无法正常进行,病毒就会逐渐消失。这些“假核苷”称为核苷类似物,包括瑞德西韦、拉米夫定等,它们对使用相似核苷原料的病毒都有一定作用。
因为病毒营寄生生活(营寄生生活:生活在其他活的生物体内或体表,靠宿主为其提供营养物质),一旦没有了宿主,很快就会死去,所以阻止病毒寻找下家也是一项很常用的策略。当流感病毒吸干了细胞的养分,需要离开细胞时,就会使用一把叫做神经氨酸酶的“钥匙”打开细胞大门,好让子代病毒从细胞中逃脱,继续寻找下一个受害者。抗病毒药物奥司他韦正是负责对抗神经氨酸酶,它切断神经氨酸酶让其无法发挥作用,将病毒困死在一个细胞中。
也许你要说,既然已经有这么多方法,这么多抗病毒药,为什么没有一种能用于抗击新冠病毒呢?
这是因为,病毒与其它病原体——细菌或真菌不一样,它们的遗传物质多变,不具有共同的结构或蛋白,甚至在传播过程中也在不断变化,一种药物无法对抗多种病毒,通过改造药物也无法扩大疗效,人们能做的只有一对一的研究。
与新冠病毒的“钥匙”匹配的细胞门锁称为ACE2,病毒通过解锁进入细胞,已有的抗病毒药无法阻挡这一过程,因此想从阻断病毒进入细胞这个方向入手制药,我们需要重新寻找可用的化合物。让人意想不到的是,这个潜在的特效药落在用于降血压的药物血管紧张素I头上,它作为ACE2的受体,能代替新冠病毒与细胞结合,让病毒无法打开门锁进入细胞,也许能减少细胞的伤亡。但是,这个药物是否真的能治疗新冠肺炎,又会产生什么副作用,却还不甚明了。可以说,想制出可以阻止新冠病毒进入细胞的药物还任重道远。
与之相比,核苷类似物对新冠病毒的作用更明显一些。2020年初,在一项为期三个月的大规模实验中,临床医生证明瑞德西韦能加快新冠患者的康复速度。可是,瑞德西韦的作用也很有限,在另一些临床实验中,使用瑞德西韦并没能生效。美国国立卫生研究院下属的抗病毒药物研发小组正在研制另一个使用相同策略的抗病毒药物,这是一种易于合成的口服药物,实验证明它能加快新冠病毒的清除速度,也具备一定的安全性,目前已进入临床实验。
除了核苷类似物,制药公司还在尝试另一种抑制病毒复制分裂的方法。美国制药公司辉瑞正在试验一种名为PF-07304814的药物,这种分子能抑制对冠状病毒复制非常关键的一种蛋白——主要蛋白酶(Mpro),Mpro的失活将使病毒无法组装成完整体。辉瑞在2003年SARS病毒出現时就已经开始相关药物的研发,因此药物试验进展较快,已经进入到临床实验阶段。瑞士药企诺华也在研制一款作用于Mpro的泛冠状病毒抑制剂,但目前才刚刚起步。
新加坡和韩国的一个跨国合作团队提出了一个新的广谱抗病毒策略:包膜病毒不仅具有蛋白质外壳,而且该衣壳外还包裹有一层脂质膜,通过破坏脂质膜,就能杀死病毒。包膜病毒种类很多,包括冠状病毒、丝状病毒、反转录病毒等,因此开发这类药物,能同时对许多病毒生效。他们开发了一种小的多肽药物,这种药物能在包膜病毒周围的脂质包裹体上凿孔,也许能成为抗病毒药的黑马。
看起来,新冠特效药的研发工作进展顺利,似乎我们很快就能用上特效药了,然而事实并非如此。
抗病毒的药物与疫苗不同,疫苗从本质上说是没有致病性的病毒,我们对它会在人体中引起什么反应已有了一些了解,而抗病毒药物则是一些新发现或合成的物质,它会与人体许许多多的分子发生什么作用,我们还不完全了解。因此,我们需要进行多轮药物实验,既包括体外的细胞实验和动物实验,也包括体内的临床实验。
药物在体外和体内的作用并不完全相同,有可能在体外无害的药物,进入人体会产生毒副作用;还可能体外有效的药物进入人体后却达不到理想的疗效。这是因为体外实验涉及的药物靶点分子较少,更便于评判药效,但是人体内的分子千千万万,而许多分子又具有相似的结构,药物进入人体后,除了与靶点分子结合产生药效外,还可能和具有类似结构的其它分子产生相互作用。
在人体内,药物分子会发生结构和功能的改变,既可能导致药物失效,也可能导致药效过强,还可能造成意想不到的副作用。比如,用于降血压的血管紧张素I在体内会快速转变成血管紧张素II,反而会产生血管收缩、血压升高的后果;用于治疗感染的莫西沙星会同时作用于钾离子通道,引发心律不齐等。而这些后果是体外实验无法获知的。
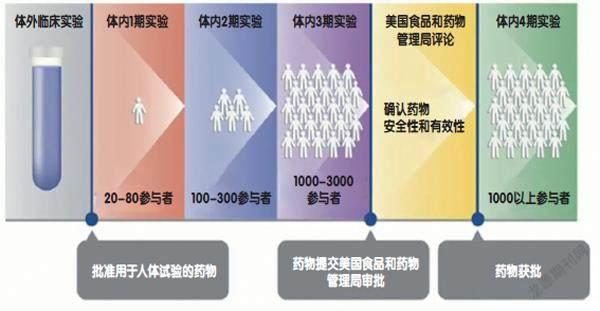
为了保障药物安全,新药需要经历4期临床实验,逐渐增加参与实验的患者人数,进一步确定药物的安全性,同时对药物的有效性进行评估。大量的患者招募本身就是一项非常耗时的工作,而人体临床实验的伦理道德难题进一步增加了实验的难度和时间长度,这一套实验流程通常需要5~10年时间。
当所有这些试验全部通过,特效药终于上市时,还可能遭遇噩耗:病毒变异了。众所周知,病毒非常擅长变异,变异后药物很可能会失效。比如流感病毒,流感病毒能在许多动物之间传播,这增加了病毒变异的速度和程度。在变异前,奥司他韦对流感病毒具有很好的疗效,但近年引起禽流感和猪流感等疫情的流感病毒的神经氨酸酶发生了巨大的变异,奥司他韦的疗效大不如前。
如果新冠病毒像流感病毒一样发生根本性的变异,上述的流程就要重来一遍,抗新冠病毒的药物离我们又远了一些。所以,现在没人能说清,到底新冠特效药什么时候能面世,科学家们只能尽力而为。
为了对抗各种各样的病毒,抗病毒药物可以针对病毒本身高度保守的特征,或者它们可以干扰宿主的生物过程,病毒利用这些过程感染细胞并传播。以下是研究人员正在研究的一些策略。