入院休克指数与急性ST段抬高型心肌梗死患者直接经皮冠状动脉介入治疗术中冠状动脉无复流的相关性分析
马娟 马盛宗 严宁 贾绍斌
随着经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)日益广泛开展、双联抗血小板药物及他汀类药物的使用,急性心肌梗死患者的致死率、致残率明显降低,近远期不良预后得到显著改善[1-3],但随之产生的无复流现象较为常见。既往文献表明PCI术后冠状动脉无复流的发生率高达20%~30%[4],其发生不仅降低了PCI治疗效果,还增加急性心肌梗死患者PCI术后住院时间和死亡风险[5]。
无复流现象的发病机制复杂,目前研究认为可能的机制主要与远端栓塞、缺血再灌注性损伤、炎症反应、氧化应激、血管内皮功能障碍等有关[6-7]。相关文献证实血栓负荷、再灌注时间、炎症相关指标等为急性心肌梗死患者PCI术后冠状动脉无复流的预测因子[8-10]。然而,休克指数是急性ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者PCI术后病死率的独立预测因子,休克指数值越高,院内病死率越高[11]。但关于休克指数与冠状动脉无复流现象的相关性很少报道。本研究旨在探讨休克指数对STEMI患者直接PCI中冠状动脉无复流的预测价值。
1 对象与方法
1. 1 研究对象
连续性回顾性选取2017年1月至2019年10月于宁夏医科大学总医院心内科行直接PCI的首诊STEMI患者641例。纳入标准:(1)符合STEMI诊断标准;(2)首次起病,且发病时间<12 h。排除标准:(1)既往患有冠心病或行PCI、冠状动脉旁路移植术(coronary artery bypass graft,CABG)史;(2)合并恶性肿瘤疾病;(3)合并全身性感染疾病;(4)有严重肝、肾功能损伤;(5)24 h内接受溶栓治疗; (6)合并慢性心力衰竭、心肌病、心脏瓣膜病及心原性休克;(7)存在介入治疗禁忌证及资料不全者。入选患者根据直接PCI术中是否发生无复流现象分为无复流组104例与完全灌注组537例。
1. 2 冠状动脉造影及PCI术
所有纳入患者采用Judkins法,经股动脉或桡动脉路径进行,采用直径法测定病变血管的狭窄程度。所有STEMI患者于PCI术前顿服300 mg阿司匹林和600 mg氯吡格雷(或180 mg替格瑞洛),术后以阿司匹林100 mg、每日1次,氯吡格雷75 mg、每日1次或替格瑞洛90 mg、每日2次长期服用,其中氯吡格雷或者替格瑞洛服用时间为1年。术前给予低分子肝素70 U/kg抗凝。他汀类降脂药、肾素-血管紧张素-醛固酮系统抑制剂等其他心脏药物由主管医师根据患者情况使用。血小板糖蛋白Ⅱb/Ⅲa受体抑制剂使用、支架类型、血脂抽吸、球囊扩张由操作者决定。
1. 3 相关数据收集
1. 3. 1 基础数据观 测 由急诊科或冠心病监护病房(CCU)专业人员于患者入院后测量血压、心率并计算休克指数。血压及心率分别测量2次取平均值,每次间隔 2 min,休克指数=心率/收缩压[12]。
1. 3. 2 血液相关指标收集 所有患者服用药物前于急诊室或CCU采集外周静脉血并立即送检。血样在3000 r/min转速下离心10 min,留取血清。立即采用XN-9000全自动血液分析仪(Sysmex公司)检测全血细胞计数,包括白细胞计数、中性粒细胞计数、血红蛋白、血小板计数等;采用EMENS ADVIA2400分析测定血脂、转氨酶、肌酐;采用酶联免疫吸附法检测超敏C反应蛋白,所有检测仪器试剂质量均在控制范围。
1. 4 相关诊断标准
1. 4. 1 STEMI诊断标准 胸前区持续疼痛超过30 min,至少2个相邻胸导联ST段抬高超过2 mm或肢体导联ST段抬高超过1 mm,包括新发左束支传导阻滞。实验室指标肌酸激酶、心肌酶同工酶升高和(或)肌钙蛋白升高[13]。
1. 4. 2 无复流现象 由两名心血管介入专家根据冠状动脉心肌梗死溶栓治疗试验(thrombolysis in myocardial infarction,TIMI)血流分级标准对靶血管PCI术后的冠状动脉血流灌注进行分级。无复流是指闭塞的心外膜冠状动脉再通后心肌组织灌注不足的现象,其中冠状动脉造影显示TIMI血流分级≤Ⅱ级,并排除残余狭窄、栓塞、痉挛、夹层、血栓形成等机械性梗阻存在[14]。
1. 4. 3 TIMI血流分级 0级(无灌注):血管闭塞远端无前向血流;Ⅰ级(渗透而无灌注):对比剂部分通过闭塞部位,但不能充盈远端血管;Ⅱ级(部分灌注):对比剂可完全充盈冠状动脉远端,但对比剂充盈及清除的速度较正常冠状动脉延缓;Ⅲ级(完全灌注):对比剂完全、迅速充盈远端血管并迅速清除。本研究中TIMI血流分级≤Ⅱ级归为无复流组,TIMI血流分级Ⅲ级为完全灌注组[15]。
1. 5 统计学分析
所有数据采用SPSS 22.0统计软件进行数据分析。计量资料采用均数±标准差(±s)表示,组间比较采用独立样本t检验;计数资料采用百分率表示,组间比较采用χ2检验。将单因素分析中有统计学差异(P<0.05)的参数纳入Logistic 回归分析模型预测术中无复流独立危险因素。采用受试者工作特征(receivery operating characteristic,ROC)曲线评估休克指数对术中无复流的预测价值。以P<0.05为差异有统计学意义。
2 结果
2. 1 两组患者一般临床资料及介入治疗相关指标比较
入选641例患者中完全灌注组537例,无复流组104例,无复流发生率为16.22%。两组患者在年龄、身体质量指数、高血压病、糖尿病、血脂异常、冠心病家族史、术前TIMI血流分级、病变血管数、支架置入、支架直径、支架长度等方面比较,差异均无统计学意义(均P>0.05)。无复流组男性占比、吸烟率、入院时收缩压及舒张压水平均低于完全灌注组,入院时心率、休克指数、Killip心功能分级≥Ⅱ级占比、总缺血时间均高于完全灌注组,差异均有统计学意义(均P<0.05,表1)。
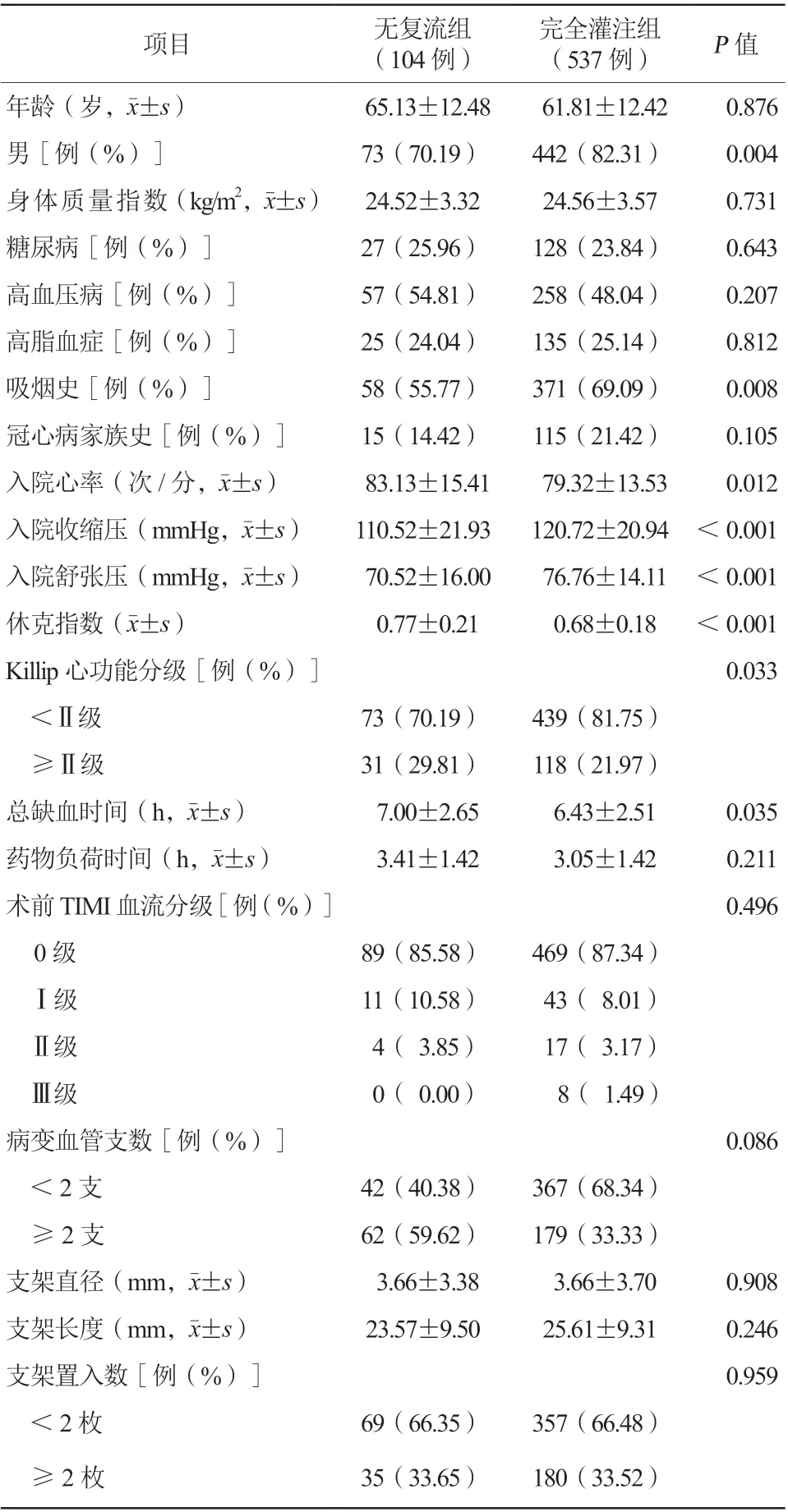
表1 两组患者临床资料及介入相关指标比较
2. 2 两组实验室指标及心脏超声心动图检查比较
两组患者在白细胞计数、中性粒细胞计数、淋巴细胞计数、中性粒细胞/淋巴细胞比值、超敏C反应蛋白、血尿素氮、三酰甘油、总胆固醇、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇及左心室射血分数等方面比较,差异均无统计学意义(均P>0.05)。无复流组的血红蛋白水平低于完全灌注组,而血肌酐、血小板计数及入院时血糖水平均高于完全灌注组,差异均有统计学意义(均P<0.05,表2)。
表2 两组实验室指标及心脏超声心动图检查结果比较(±s)
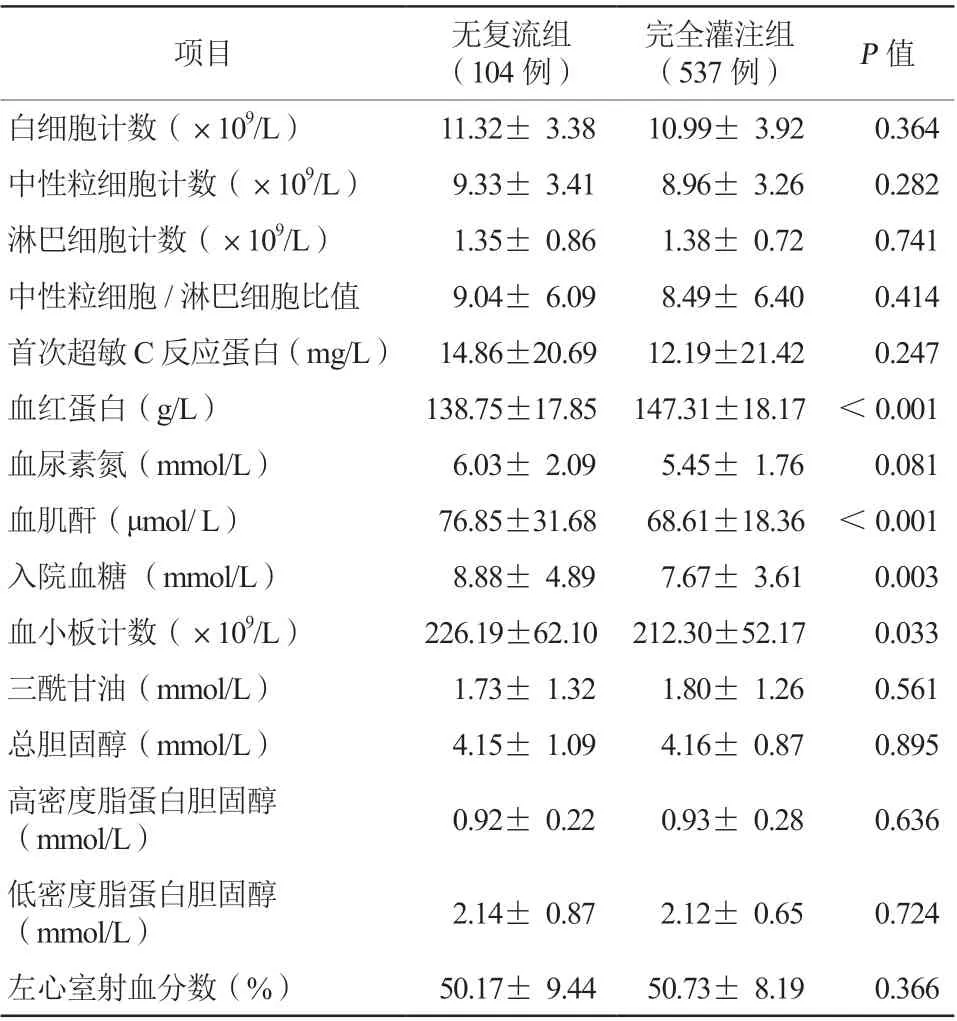
表2 两组实验室指标及心脏超声心动图检查结果比较(±s)
项目无复流组(104 例)完全灌注组(537 例)P 值白细胞计数(×109/L) 11.32± 3.38 10.99± 3.92 0.364中性粒细胞计数(×109/L) 9.33± 3.41 8.96± 3.26 0.282淋巴细胞计数(×109/L) 1.35± 0.86 1.38± 0.72 0.741中性粒细胞/淋巴细胞比值 9.04± 6.09 8.49± 6.40 0.414首次超敏C 反应蛋白(mg/L) 14.86±20.69 12.19±21.42 0.247血红蛋白(g/L)138.75±17.85 147.31±18.17 <0.001血尿素氮(mmol/L) 6.03± 2.09 5.45± 1.76 0.081血肌酐(μmol/ L) 76.85±31.68 68.61±18.36 <0.001入院血糖 (mmol/L) 8.88± 4.89 7.67± 3.61 0.003血小板计数(×109/L)226.19±62.10 212.30±52.17 0.033三酰甘油(mmol/L) 1.73± 1.32 1.80± 1.26 0.561总胆固醇(mmol/L) 4.15± 1.09 4.16± 0.87 0.895高密度脂蛋白胆固醇(mmol/L) 0.92± 0.22 0.93± 0.28 0.636低密度脂蛋白胆固醇(mmol/L) 2.14± 0.87 2.12± 0.65 0.724左心室射血分数(%) 50.17± 9.44 50.73± 8.19 0.366
2. 3 冠状动脉无复流影响因素的Logistic回归分析
单因素Logistic分析显示性别、吸烟史、入院心率、收缩压、舒张压、Killip心功能分级、休克指数、血红蛋白、血肌酐、入院血糖、血小板计数、总缺血时间、药物负荷时间均为无复流现象的影响因素。经过调整,以冠状动脉发生无复流情况为因变量,进行多因素Logistic回归分析,结果显示休克指数(OR4.740,95%CI1.078~20.849,P=0.039)、血肌酐(OR1.013,95%CI1.003~1.023,P=0.007)、入院收缩压(OR0.967,95%CI0.936~0.988,P=0.036)是STEMI患者直接PCI术后发生冠状动脉无复流的危险因素(表3)。

表3 冠状动脉无复流影响因素的Logistic 回归分析
2. 4 休克指数对冠状动脉无复流的预测价值
纳入完全灌注组与无复流组的休克指数进行ROC曲线分析,结果显示,休克指数预测冠状动脉无复流的曲线下面积为0.635(95%CI0.577~0.692,P<0.001),灵敏度为76.0%,特异度为 56.5%,具有一定的预测价值(图1)。
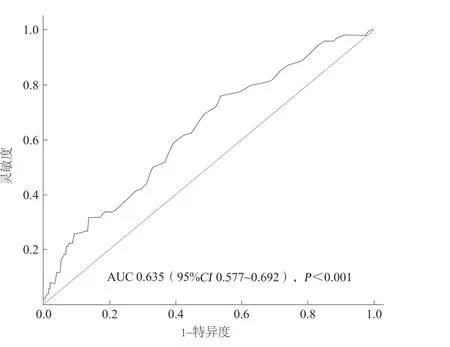
图1 休克指数对冠状动脉无复流的诊断价值评估的受试者工作特征曲线
3 讨论
PCI术后的无复流现象是急性心肌梗死患者近远期不良心血管事件的独立预测因素[16]。可能是因为无复流的发生不仅减缓心肌的损伤修复,也可使梗死心肌修复不良、左心室重构加剧、心力衰竭甚至死亡[17]。现有的治疗主要通过提高梗死区域的血流灌注,从而改善心肌修复、坏死区延展及左心室重构以改善急性心肌梗死患者预后[18]。因此,与治疗相比,尽早识别可能发生无复流现象的高危患者,早期干预以减少无复流现象的发生,能更大程度保护患者的心功能,避免心力衰竭等恶性事件的发生。本研究发现行直接PCI的STEMI患者入院休克指数与无复流现象相关。
既往研究发现入院时较高的心率是急性心肌梗死患者死亡或不良心血管事件的重要预测因子,以及静息状态下较高的心率与心血管疾病不良预后、射血分数保留型心力衰竭和射血分数降低型心力衰竭发生有关[19-20]。此外,相关文献表明PCI术的STEMI患者入院时较高的心率与PCI术后冠状动脉无复流的发生相关[21]。目前,急性冠状动脉综合征患者入院时低血压已被证实与PCI术后无复流、院内高死亡率、心功能衰竭密切相关[22-23]。休克指数指的是入院时机体心率与收缩压的比值,是一个相对独立的客观指标,可用来反映机体组织及冠状动脉的血流灌注情况。当机体有效血容量不足和左心室功能发生障碍时,休克指数会明显升高,与心排血指数、左心室每搏输出量及平均动脉压等呈负相关[24-25]。有研究表明,休克指数与PCI术后急性冠状动脉综合征患者的死亡率密切相关[26]。高休克指数与急性心肌梗死患者不良预后之间的病理生理学机制尚未明确,可能与心肌梗死急性发作时,交感神经激活,导致心率及收缩压升高,以代偿心输出量的减少,由于心肌损伤进行性加重导致左心室收缩功能下降,收缩压降低[27]。Shiraishi等[28]研究表明在接受初级PCI的1475例急性心肌梗死患者中,入院收缩压<105 mmHg与医院内较高的死亡率相关。此外,在一项纳入22 398例急性心肌梗死并发心力衰竭患者的研究中,较高的心率单独与全因死亡率和心血管死亡率相关[29]。本研究冠状动脉无复流组患者的休克指数水平高于完全灌注组[(0.77±0.21)比(0.68±0.18),P<0.001]。Logistic回归模型结果显示,入院休克指数与冠状动脉无复流发生相关,ROC曲线显示,休克指数预测冠状动脉无复流的曲线下面积为0.635,对应的灵敏度为76.0%,特异度为56.5%,这与既往相关研究结果相吻合。
相关研究已证实血小板活化不仅是动脉粥样硬化血栓形成的重要前提,还通过刺激血管内皮细胞及白细胞产生炎症因子,而这些炎症因子会进一步引起氧自由基及基质金属蛋白酶增高,导致粥样斑块稳定性降低[27]。且有研究发现血小板计数与STEMI患者PCI术后无复流发生及近远期死亡率有关[28]。本研究结果发现,与完全灌注组相比,无复流组的术前血小板计数明显升高,差异有统计学意义[(226.19±62.1)×109/L比(212.30±52.17)×109/L,P=0.033],进一步经过冠状动脉无复流发生的多因素Logistic回归分析显示血小板计数并非为无复流的独立危险因素。此外,本研究发现无复流组术前血肌酐水平高于完全灌注组[(76.85±31.68 )μmol/L比(68.61±18.36)μmol/L,P<0.001],且多因素Logistic回归分析显示术前血肌酐为无复流的预测因素,但本研究需进一步计算肾小球滤过率以探讨肾小球滤过率与冠状动脉无复流相关性。
本研究存在以下不足:(1)本研究为回顾性研究,资料数据来源于病历资料,可能存在一定偏倚;(2)研究对象为行直接PCI术的STEMI患者,因此研究结论不能推广到其他人群和进行择期PCI术的患者;(3)PCI自身相关因素如球囊扩张、支架挤压等与无复流存在相关性,文中缺乏相关数据,可能影响研究结果;(4)本研究中术前休克指数与无复流存在相关性,经分析发现休克指数预测无复流的特异性不高,这可能与患者性别、血肌酐水平等相关,期待采用大样本数据进一步探索休克指数与无复流的相关性;(5)本研究缺乏随访数据,无法评估所有纳入患者的近远期预后。
综上所述,对于行直接PCI的STEMI患者,冠状动脉无复流现象普遍存在,目前仍缺乏减少无复流现象的技术。本研究提示休克指数≥0.635与STEMI患者急诊PCI术中无复流的发生相关,但仍需临床进一步探究。
利益冲突 所有作者均声明不存在利益冲突

