喉镜辅助胃管置入法在神经外科昏迷患者难置性胃管留置中的应用
许靖曼,吴德莲,赖廷海
(茂名市人民医院 广东茂名525000)
神经外科收治的患者多为急危重症,是运用诸多先进医疗技术、设备实施监护、抢救的治疗、护理场所。为满足患者胃肠减压需求以及营养液、药液等供给,临床普遍为危重患者留置胃管,留置胃管是神经外科护理人员必须掌握的护理技术[1-3]。护士要掌握胃管置入手法,明确胃管置入深度和食管解剖位置,做好患者思想工作,在患者配合下顺利置管,但多数神经外科急危重症患者伴意识障碍,甚至昏迷,因此可能出现难置胃管情况[4-5]。临床喉镜辅助胃管置入法是借助喉镜留置胃管,它能完整暴露咽喉部,克服传统留置胃管的盲目性,提高操作者定位准确性,已被证实对提高难置性胃管留置成功率有一定帮助[6-7]。鉴于此,本研究回顾性收集2018年6月1日~2020年12月31日我院神经外科收治昏迷患者的临床资料,观察其应用喉镜辅助胃管置入法的效果。现报告如下。
1 资料与方法
1.1 临床资料 回顾性收集神经外科90例昏迷行喉镜辅助胃管置入法患者的临床资料。纳入标准:年龄≥18岁;处于昏迷状态;常规方法置管3次未成功为置管困难,入选者均属置管困难患者;格拉斯哥昏迷评分(GCS)评分<8分;临床资料完整。排除标准:清醒患者;存在食管狭窄、肥胖。将患者按置管方法不同分为对照组47例和观察组43例。对照组男27例、女20例,年龄20~75(45.39±3.54)岁;身高150~180(168.41±7.23)cm;体重48~70(58.42±8.82)kg;重型颅脑损伤19例,高血压脑出血14例,大面积脑梗死8例,脑动脉瘤破裂出血4例,脑干出血2例。观察组男21例、女22例,年龄21~75(45.28±3.61)岁;身高152~180(167.86±7.91)cm;体重47~70(57.78±8.94)kg;重型颅脑损伤17例,高血压脑出血13例,大面积脑梗死6例,脑肿瘤5例,脑动脉瘤破裂出血2例。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法
1.2.1 对照组 采用常规方法留置胃管。患者取去枕平卧位,头后仰。护士站在患者右侧,右手持镊子,将胃管置入约15 cm,此时使用左手托起患者头部,促使其下颌位置靠近胸骨柄。位置摆好后,继续插入胃管,直至预定长度。
1.2.2 观察组 采用喉镜辅助胃管置入法。①物品准备:在常规备物基础上加备喉镜、止血钳或中号无钩持物钳。②插管方法:协助患者去枕平卧、头稍后仰,先按常规方法插管,当胃管插至咽喉部(约插入15 cm),将喉镜从口腔右侧口角放入,缓慢推进镜片至口腔中部将镜片垂直提起,再推进镜片至见到会厌,将会厌挑起可显露红色食管入口,左手固定喉镜,右手用止血钳或持物钳夹胃管头端,经食管入口往下送胃管进入食管5~10 cm时可撤去喉镜,再按常规方法将胃管插入胃内。若按常规方法操作困难者可继续在喉镜直观下将胃管插入胃内。③插管注意事项:插管前禁饮>2 h,禁食>3 h,以防误吸;插管前评估患者相关情况,如牙齿、张口度、颈部活动度、咽喉情况等;对咽喉部分泌物较多者,应先吸出,以暴露视野;喉镜进入口腔时动作宜轻柔,注意保护牙齿和口腔黏膜;对咽喉刺激反应敏感者先行局部喷利多卡因后操作;操作要稳、准、快,以免连续多次操作,因喉镜刺激咽喉部可引起呛咳、恶心、呕吐,导致颅内压突然增高而对患者造成不利影响;应注意颈内动脉瘤患者慎用。
1.3 评价指标 ①比较两组胃管置管次数和胃管成功置入单次时间。胃管成功置入:使用听诊器听到气过水声,并引流出胃内容物。置入时间:以胃管插入鼻孔至判定成功置入胃管时。②比较两组置管前后心率、平均动脉压、血氧饱和度。③比较两组胃管留置过程中不良反应发生情况,包括误插、呛咳、黏膜损伤、呕吐。

2 结果
2.1 两组胃管置管次数和胃管成功置入单次时间比较 见表1。
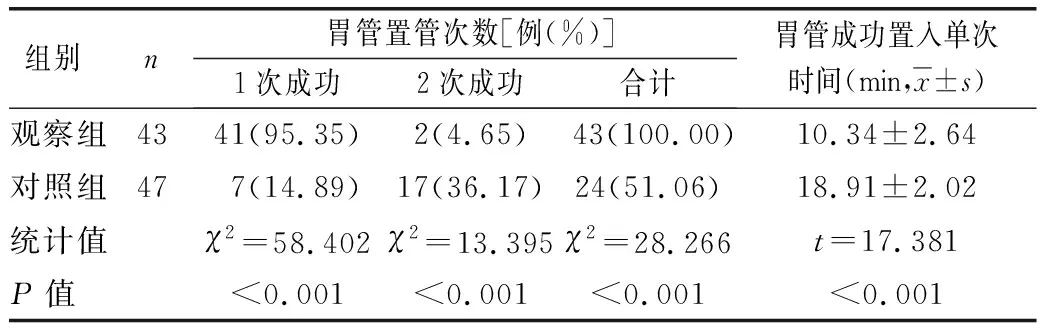
表1 两组胃管置管次数和胃管成功置入 单次时间比较
2.2 两组置管前后心率、平均动脉压、血氧饱和度比较 见表2。

表2 两组置管前后心率、平均动脉压、血氧饱和度比较
2.3 两组胃管留置过程中不良反应发生情况比较 见表3。
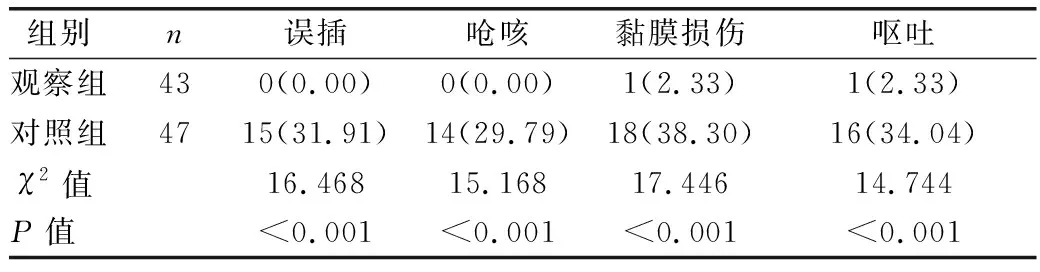
表3 两组胃管留置过程中不良反应发生 情况比较[例(%)]
3 讨论
神经外科昏迷患者长期依赖鼻饲营养,食管可能发生不同程度萎缩,且昏迷患者的吞咽反射功能也在不断衰减或消失,导致其难以做出配合胃管置入的吞咽动作,加之昏迷患者食管周边组织及咽喉部黏膜很大可能存在充血水肿,故胃管置入难度大幅提升[8-9]。
本研究发现观察组胃管1次置管成功率及胃管置入总体成功率高于对照组(P<0.01),胃管成功置入单次时间短于对照组(P<0.01),说明喉镜辅助胃管置入法在神经外科昏迷患者难置性胃管留置中的应用效果较好,可提升1次置管成功率和总体成功率,缩短胃管置入时间。喉镜辅助胃管置入法利用喉镜暴露会厌软骨、食管等解剖结构,使置管护士能在直视下准确定位,并根据患者情况及时调整胃管方向,提高胃管置入成功率,缩短置入时间[10-11]。与传统胃管置入方法相比,喉镜辅助胃管置入法具有视野开阔、便于定位、利于护士操作等优点,有效克服了传统胃管置入方法的盲目性[12-13]。有资料显示,喉镜辅助胃管置入法曾有效救治急性有机磷重度中毒患者,由于该类患者需要实施气管插管,导致胃管置入难度大,喉镜辅助胃管置入法通过喉镜支撑作用,明显减轻了导管对食管的压迫,且喉镜能在直视下操作,使用的胃管也具有较好韧性,给难置性胃管患者提供了很大便利[6-7,14]。
本研究显示,观察组胃管留置过程中误插、呛咳、黏膜损伤、呕吐发生率低于对照组(P<0.01),说明喉镜辅助胃管置入法可有效降低神经外科昏迷患者难置性胃管留置过程中的不良反应发生率。刘洁等[15]研究表示,胃管置入不当,不仅加重患者疼痛程度,还会因判断失误出现诸多不良后果,如出血、胃管误插气管、咽喉部损伤、呛咳、窒息等。传统置管方法中反复尝试置管、使用镇静药物辅助插管等,均在临床应用过程中存在不足之处,具体包括:反复置管会反复摩擦鼻黏膜,尤其是胃管打折拔除时,患者鼻黏膜可能因高强度摩擦力受损,导致患者不适反应,如呛咳、恶心呕吐、躁动,甚至发生误吸或窒息,致颅内压升高,诱发脑再出血或形成脑疝;镇静药物辅助置管可能造成医护人员无法有效观察胃液或及时发现胃应激性出血;加之镇静药物可能掩盖患者意识和瞳孔变化,使医护人员难以准确评估患者病情变化,延误治疗。由此可知,传统方法对患者康复有不利影响。值得一提的是,我科也尝试用导丝辅助胃管置入法置入胃管,成功率稍有改善,但插入导管后胃管硬度增加,可塑性降低,易损伤患者鼻黏膜,且导丝有时会从胃管侧管口穿出,增加食管损伤的可能性,加之若在食管损伤严重时置入胃管,可能造成食管主动脉瘤致患者猝死[16-17]。因此,我科多选择喉镜辅助胃管置入法进行难置性胃管置入。喉镜作为辅助工具,可高清放大咽喉部解剖结构,准确快捷进入食管入口,经食管到达胃管,使难治性胃管置入更为便捷,也有效提高护士胃管置入准确率和置管成功率。同时,两组心率、平均动脉压、血氧饱和度水平比较差异无统计学意义(P>0.05),与黄爱知等[16]研究显示的喉镜辅助胃管置入法能稳定神经外科危重患者心率的结论不一致,这可能是因为本方法未使用任何麻醉药物,仅单纯借助喉镜置管,因此传统方法与喉镜辅助胃管置入法对患者生命体征的影响接近。
综上所述,喉镜辅助胃管置入法在神经外科昏迷患者难置性胃管留置中的应用效果肯定,可有效减少置管次数,提高总体胃管成功率,缩短胃管置入成功时间,降低置管过程中不良反应发生风险,值得临床推广。

