浅表性血管黏液瘤9例临床病理分析
傅兴宁,刘瑞雪,贾若楠,张云香,陈红芳,宗佩君
浅表性血管黏液瘤(superficial angiomyxoma, SA)是一种罕见的良性黏液性肿瘤,发生于浅表真皮或皮下组织,由散在的短梭形或星芒状纤维母细胞组成[1],间质内含大量的黏液样物质,缺乏相对特异的免疫表型,易与其他黏液性肿瘤相混淆。本文回顾性分析9例SA的临床病理学特征、免疫表型、诊断及鉴别诊断等,旨在提高临床和病理医师的认识水平。
1 材料与方法
1.1 临床资料收集2015~2020年潍坊市益都中心医院存档的9例SA。9例中女性7例,男性2例,年龄20~79岁,平均44岁。9例经高级职称诊断医师或国内知名专家会诊确诊。
1.2 方法标本均经10%中性福尔马林固定,常规石蜡包埋,切片,HE染色。免疫组化染色采用EnVision两步法。所用抗体包括CD34、vimentin、CK(AE1/AE3)、desmin、S-100、actins、ER、PR及Ki-67,均购自福州迈新公司,DAB染色,苏木精复染。
2 结果
2.1 临床特征肿瘤呈息肉样或稍隆起的结节或丘疹(图1),超声检查示实性低回声结节,不均质,边界较清,结节内见血流信号(图2)。4例肿瘤位于外阴,位于腋窝、足背、头皮、颈部、眼睑各1例,直径0.6~6.0 cm,平均2.8 cm,无包膜,与周围组织界限较清,质地柔软,切面灰白、灰红色,胶冻样,9例均不伴Carney综合征,随访2~59个月,其中2例复发无转移,其余7例未见复发和转移(表1)。
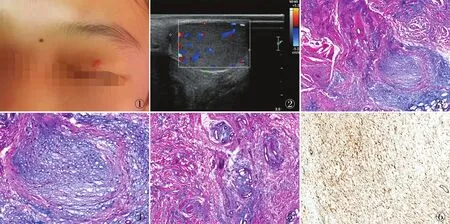
图1 例9左侧眼睑上方见1枚红色结节状质软隆起,表面光滑 图2 例4超声检查示实性低回声结节,边界尚清,结节内见血流信号 图3 肿瘤组织由纤细的纤维性间隔分隔成大小不等的小叶状 图4 肿瘤细胞短梭形或星芒状,无明显异型性 图5 黏液背景中见多量小至中等大的薄壁狭长血管 图6 肿瘤细胞CD34弥漫强阳性,EnVision两步法

表1 9例SA的临床病理资料
2.2 镜检肿瘤位于真皮网状层及皮下组织,界限较清,由纤细的纤维性间隔分隔成大小不等的小叶状或结节状(图3),瘤细胞星芒状或短梭形,无明显异型性(图4),间质为黏液背景,见多量小至中等大的薄壁狭长血管(图5),并见淋巴细胞、浆细胞及中性粒细胞为主的炎细胞浸润,例2和例9见衬覆鳞状上皮的囊肿。
2.3 免疫表型9例CD34(图6)、vimentin均阳性,CK(AE1/AE3)、desmin、S-100、actins、ER和PR均阴性,Ki-67增殖指数约1%。
3 讨论
1986年Carney等对SA的形态学特征进行了描述,认为SA是一种合并有Carney综合征的真皮黏液瘤。1988年Allen等报道了30例组织学形态类似于Carney等描述的真皮黏液瘤但未合并Carney综合征的一组肿瘤,并命名为SA,此后SA被逐渐关注。SA极为罕见,国内外相关文献报道较少,且多为个案报道。
3.1 临床特征SA一般为单发,少数多发,患者多为成年人,可发生于任何年龄段,平均年龄41.2岁,男性略多见,好发于躯干、头颈、下肢和生殖区,临床上呈缓慢生长的息肉样或稍隆起的结节或丘疹,直径多为1~5 cm,触诊可有波动感,因肿瘤富含血管压之体积可缩小,表面被覆的皮肤色泽多正常,有时伴溃疡。SA多呈缓慢生长,无明显不适及疼痛感,临床医师将其多误诊为囊肿、脂肪瘤、神经纤维瘤、皮赘或脓肿[2-3]。SA可成为Carney综合征的组成部分,当年轻患者伴发多发性SA,应考虑是否伴有Carney综合征,Carney综合征包括多部位黏液瘤(如心脏黏液瘤、皮肤黏液瘤、乳腺黏液瘤、外耳道黏液瘤等)、皮肤斑点状色素沉着(雀斑和蓝痣),内分泌功能亢进性疾病和砂砾体性色素性神经鞘瘤。本组9例随访2~59个月,均未发现合并Carney综合征。
3.2 病理特征肿瘤组织位于真皮网状层及皮下组织,界限多较清楚,少数界限不清,呈浸润性生长。质地柔软,分叶状,灰白、红色,部分呈半透明胶冻状,少许伴囊性变,可见局灶性出血,一般不出现坏死。镜下见肿瘤组织由纤细的纤维性间隔分隔成小叶状,小叶内见大量黏液样物质,瘤细胞稀少,星芒状或短梭形,胞质稀疏,嗜酸性,核常为单个,卵圆形,稍深染,核仁不明显,有时为多核,大而淡染,无明显异型性,核分裂象罕见。另一显著特点是镜下可见较多小或中等大小的薄壁血管,呈裂隙状或树枝状,未见厚壁血管,另外瘤组织中可见少许浆细胞、淋巴细胞、嗜酸性粒细胞浸润,部分围绕血管周围,伴少量中性粒细胞浸润。有文献报道[4-5]SA伴炎细胞浸润,特别是中性粒细胞,是一种重要的诊断依据,而其他的黏液瘤无此特征。约不足1/3的病例中可出现如衬覆鳞状上皮的囊肿、鳞状细胞条索或基底细胞样芽等上皮成分,多认为是被包绕的皮肤附件增生所导致,易被误诊为毛母质瘤或基底细胞癌[6],有学者认为含有上皮成分者复发率高于无上皮成分者,且复发后可无上皮成分。免疫表型上,肿瘤细胞CD34、vimentin弥漫、局限或部分阳性,CK(AE1/AE3)、desmin、S-100、actins、ER和PR均阴性,其中desmin、ER及PR阴性对鉴别SA和侵袭性血管黏液瘤具有重要意义[7-8]。位于17q22-24位点的PRKAR1A基因的功能缺失性突变是引起家族性心脏黏液瘤的主要原因[9],在散发性心脏黏液瘤患者中亦发现一定的突变率[10],本组例8和例9患者进行了PRAKR1A基因突变检测,均未发现PRAKR1A基因突变。
3.3 鉴别诊断(1)侵袭性血管黏液瘤:好发于中青年的盆腔和会阴部,常伴有局部疼痛,切除不彻底易复发,但极少发生转移[11],镜下由短梭形、卵圆形或星状细胞和大量黏液样基质构成,免疫组化标记CD34、vimentin、ER、PR和desmin均阳性。(2)神经鞘黏液瘤:肿瘤细胞呈清晰的小叶状分布,小叶内间质呈黏液样,小叶之间为纤维性间隔,免疫表型提示瘤细胞具有施万细胞或神经支持。(3)浅表性肢端纤维黏液瘤:肿瘤细胞多呈杂乱状分布,免疫组化标记vimentin、CD34、CD99、EMA、CD10等阳性[12]。(4)血管肌纤维母细胞瘤:交替性分布的细胞丰富区和细胞稀疏区组成,肿瘤内含有大量扩张的小至中等大薄壁血管,免疫组化标记瘤细胞desmin、vimentin阳性,部分SMA、MSA阳性,ER、PR恒定阳性,CD34多阴性,间质内肥大细胞CD117阳性。(5)皮肤局灶黏蛋白沉积:分布于面颈部、四肢和躯干,表现为斑片、斑块、丘疹或结节,以黏蛋白在真皮组织间隙内灶状沉积为特征,散布有纺锤形或星形成纤维细胞,见许多小毛细血管及由淋巴细胞和浆细胞等炎性细胞的弥漫性浸润。(6)皮肤黏液囊肿:圆形、无症状的结节,质软,内含透明或半透明液体,依靠影像学和组织病理学易诊断,手术切除是首选治疗方案,但有较高的复发率。(7)胫前黏液水肿:是自身免疫性甲状腺疾病的甲状腺外症状之一,绝大多数发生于胫前,镜下真皮乳头层有一层胶原带,有大量黏蛋白沉积,真皮中下部可见大量淡蓝色的线状或颗粒状黏蛋白沉积。
3.4 治疗与预后SA是一种发生于表浅真皮和皮下组织的罕见良性肿瘤,治疗首选外科手术完整切除,预后较好,手术切除不彻底易复发,有文献报道[13]SA复发率达30%~40%。合并Carney综合征的SA患者,应对心脏进行检查,以排除伴有心脏黏液瘤的可能性,防止患者发生猝死。SA患者需定期复查,本组7例未复发及转移,2例复发无转移,远期预后需进行长期随访。

