品管圈活动提高早产儿出院家庭准备度的效果分析
廖丽华 陈松珠 刘放云 蔡淑婉
广州医科大学附属第二医院新生儿科,广州 510260
早产儿是指出生胎龄小于37周的新生儿,由于各器官系统发育欠成熟,常合并各种各样的并发症[1]。大部分早产儿出生后需要转新生儿科接受治疗和护理,早产儿出院并不代表治疗的结束,而是家庭照护的开始。早产儿出院家庭准备度是指早产儿出院时,家庭主要照顾者应具备的承担早产儿照顾的信心程度以及照护相关知识、技能的掌握程度,最早由加拿大儿科学会[2]提出,目前国外相关研究较多[3],国内尚处在起步阶段,在早产儿护理领域属于新生事物。由于国内新生儿科封闭式管理,早产儿母亲在早产儿住院期间仅有短暂的接受健康教育的时间,加上早产儿的特殊性,早产儿母亲易出现出院家庭准备度不良的表现,如早产儿母亲因无法胜任早产儿的居家康复任务所产生的紧张、焦虑等不良情绪;早产儿因缺乏有效照顾而影响病情康复,甚至会出现更加严重的并发症,导致发生感染和再次入院,增加了早产儿家庭的经济负担及医疗资源的消耗[4]。广州医科大学附属第二医院新生儿科于2020年11月至2021年3月以“提高早产儿出院家庭准备度”为题开展品管圈活动[5],通过提高早产儿出院家庭准备度,帮助早产儿顺利从医院过渡到家庭,提高早产儿居家康复的安全性[6],减少医疗资源的消耗及促进早产儿的健康发育[7],均取得了初步成效,现报道如下。
资料与方法
1、一般资料
选取2020年6月至9月广州医科大学附属第二医院新生儿科重症监护病房(neonatal intensive care unit,NICU)出院早产儿36例,其中4对双胞胎,早产儿母亲32例作为对照组;2020年11月至2021年3月出院早产儿37例,其中2对双胞胎,早产儿母亲35例作为观察组。入选标准:(1)早产儿:胎龄满28周不满37周,体质量在1.0~2.5 kg之间,住院时间4 d及以上,无医疗纠纷者;(2)早产儿母亲:年龄18~45岁,文化程度初中及以上,精神正常、语言交流正常,知情同意。排除标准:(1)早产儿:宫内生长发育迟缓、低出生体质量儿,合并先天性疾病、出生缺陷等;(2)早产儿母亲:住院期间发生严重并发症,患有严重的心、脑等脏器疾病或慢性疾病者,有癫痫、精神病史者。本研究经医院医学伦理委员会批准。两组早产儿母亲年龄、文化程度,早产儿性别、出生胎龄、出生1 min Apgar评分、出生体质量等一般资料比较,差异均无统计学意义(均P>0.05),见表1、2。
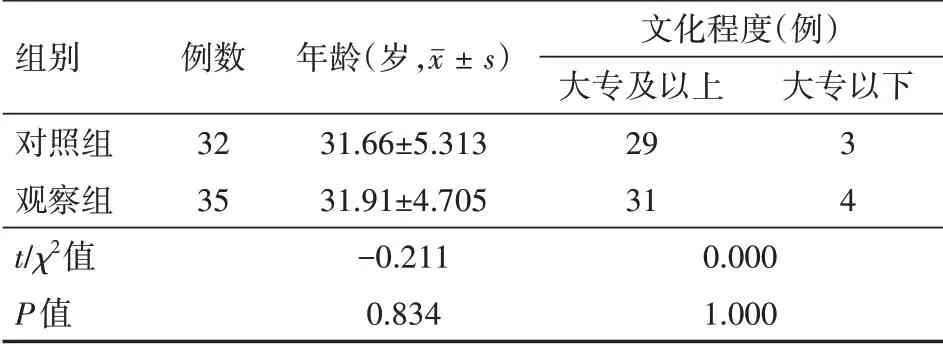
表1 两组早产儿母亲一般资料比较
2、方法
2.1、对照组 实施居家照护常规护理,新生儿科护理人员在探视当天予讲解早产儿居家照护相关理论知识,口头交待一些具体的注意事项等,在早产儿出院当天演示早产儿居家照护相关操作技能,发放早产儿出院健康宣教手册,指导预防接种及门诊随访等。
2.2、观察组 在常规护理基础上,开展品管圈活动。
2.2.1、成立品管圈小组及选定主题 以自愿参与形式组成品管圈小组,确定圈名为“呵护嫩苗圈”,寓意为用心呵护,用爱滋润。圈员共11名,学历均本科及以上,推选圈长1名,负责品管圈活动的策划与组织实施安排,护士长任辅导员,负责活动开展的督导及指导,秘书1名,负责活动会议记录及资料收集和整理。活动前对圈员进行品管圈相关知识培训并通过理论和实践运用考核。应用小组讨论评定圈能力为75.76%,根据新生儿科临床护理工作中发现的问题,结合科室专科特点及优质护理理念,采用5M(上级政策、迫切性、重要性、可行性和圈能力)选题法选定主题,最终确定“提高早产儿出院家庭准备度”为本次品管圈活动的主题。

表2 两组早产儿一般资料比较
2.2.2、现状调查及目标设定 参考成磊等[8]文献自行编制的“早产儿出院家庭准备度自评表”[9]对出院早产儿母亲进行出院家庭准备度调查,该表共分为居家照护基本技能、喂养和营养、症状与体征、急救与安全防范、出院后期望得到的社会支持5个维度,共14个条目,每个维度里的条目均勾选掌握者记1分,5大维度得分之和即为早产儿出院家庭准备度总得分。该问卷Cronbach'sα系数为0.82,3名专家评价内容效度指数为0.88。结果发现:2020年6月至9月新生儿科早产儿出院家庭准备度仅为51.87%。圈员对无得分情况进行查检、归纳、统计,通过绘制柏拉图分析得出本次活动的改善重点:(1)急救与安全防范知识缺乏、(2)喂养和营养知识缺乏。见图1。根据公式设定目标值,目标值=现况值+(1-现况值)×改善重点×圈能力,计算得出目标值为78.39%,改善幅度为51.13%。
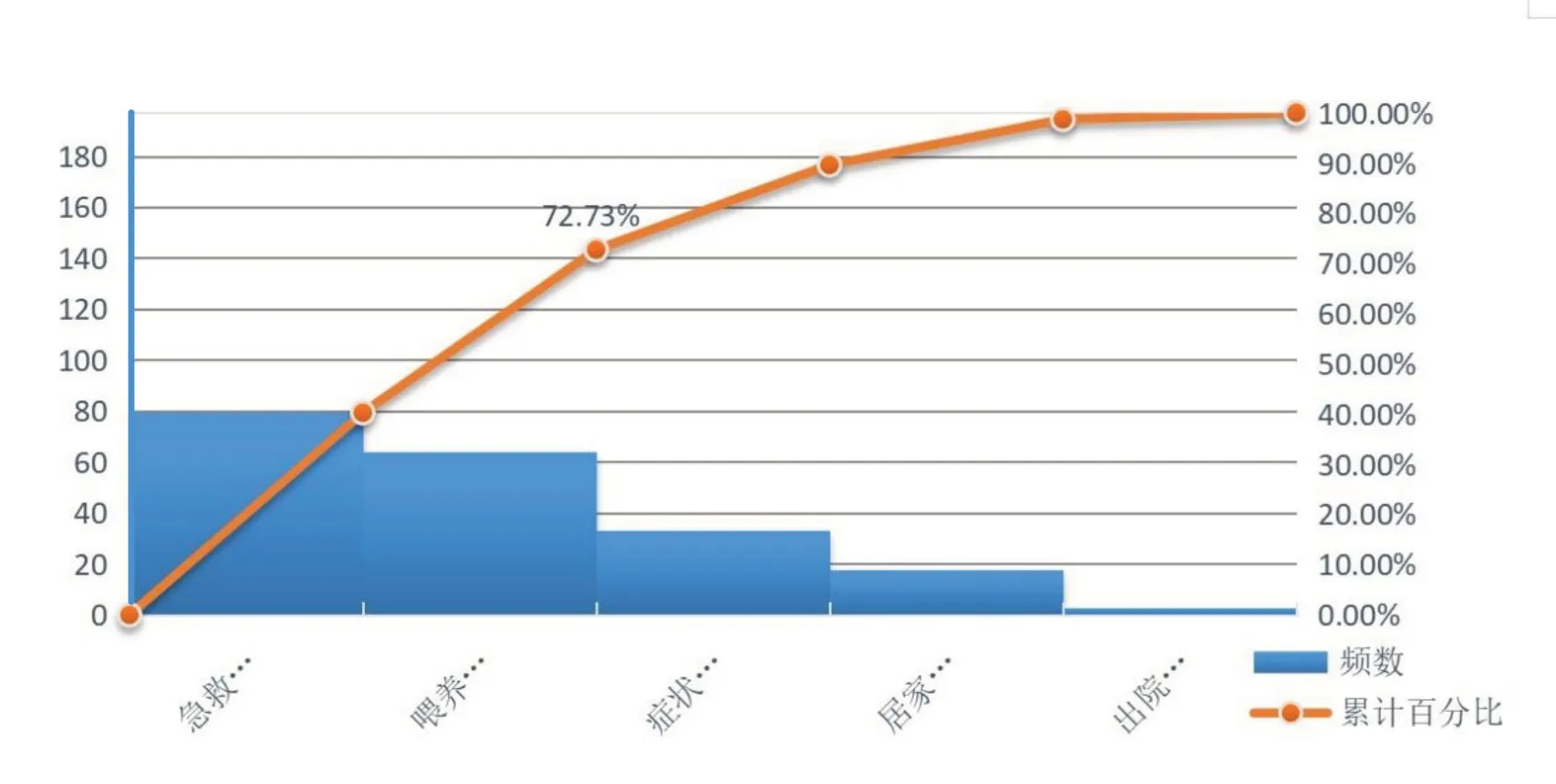
图1 2020年6月至9月品管圈活动前新生儿科32例早产儿母亲出院家庭准备度无得分情况查检柏拉图
2.2.3、原因分析及真因验证 圈员进行小组讨论及运用头脑风暴法、鱼骨图分析法等方法进行原因分析。通过查检表对5大要因进行真因验证,经查阅文献资料、科室医护共同讨论后,根据八二原则最终确定了3个真因:(1)护士对早产儿出院家庭准备度认识不足;(2)早产儿出院计划相关流程指引不完善;(3)早产儿母亲获取早产儿出院相关知识的途径少。见图2。

图2 早产儿出院家庭准备度低的原因分析鱼骨图
2.2.4、对策拟定与实施(1)对圈员进行培训及考核:圈长组织圈员进行居家照护相关知识授课,定时组织袋鼠妈咪学堂线上学习及院外线上学习,每天晨会护长或圈长对全体护士进行早产儿居家护理理论知识和技能进行提问及培训,结束后运用《早产儿出院健康宣教培训试题》及操作评分表对全体护士进行考核。合格者方能对早产儿母亲进行出院健康宣教指导。(2)丰富健康宣教形式和内容,实施个性化健康宣教:①建立视频号,推送科室自拍的居家护理操作视频,内容有沐浴、抚触、脐部护理、更换衣物、尿布,喂药等;②完善早产儿出院健康宣教手册,以电子版的形式发送给早产儿母亲;③运用《早产宝宝出院家庭准备度知多少》问卷调查实施个性化健康宣教,并及时进行效果反馈。(3)完善提高早产儿出院家庭准备度操作流程及宣教路径。①预出院恢复期:即早产儿病情稳定,一般情况好,体温正常,能够自行有效吸吮,氧饱和度良好(虽然奶量和体质量都未达到出院标准),此时开始进行早产儿出院准备方面的健康宣教,护士通过问卷调查,准确评估早产儿母亲需求,结合早产儿病情及早产儿母亲的年龄、文化程度等,给予个性化的知识宣教和模型演练,知识宣教内容包括早产儿居家环境布置与体温监测、早产儿居家喂养等相关知识。模型演练内容包括早产儿区别于足月儿的居家护理如早产儿症状、体征的病情观察方面,早产儿突发呼吸暂停、窒息时的急救与安全防范方面,早产儿神经系统疾病的表现等,分步骤指导,指出演练中存在的问题,及时提醒纠正,结束后对早产儿母亲进行模型考核,薄弱环节进行针对性指导。推送视频号和早产儿出院健康宣教手册,指导早产儿母亲回家后认真仔细观看和研读,有疑问可随时咨询。②出院前1~2 d:此时早产儿病情平稳,主要是对早产儿母亲进行出院前知识宣教及真人实操。管床护士或专科护士评估早产儿母亲对居家护理操作视频和健康宣教手册内容的掌握程度,详细解答早产儿母亲的疑问,抱早产儿于出入院室,早产儿母亲对自己的宝宝进行居家护理操作,包括室温、水温调节等,护士手把手指导纠正。此阶段重点是指导早产儿肤色、呼吸频率、神经系统等方面的病情观察,发生面色改变、呛奶窒息时急救和喂养安全的应急处理,脐部异常情况的观察及处理等。操作结束后发放《早产儿出院家庭准备度自评表》《焦虑自评量表》由早产儿母亲填写,薄弱环节再次给予指导。③出院当天:此时早产儿即将回到家庭,强调预防接种及随访的重要性,告知早产儿出院后就诊途径包括新生儿专科门诊、新生儿护理门诊、在线咨询服务、互联网+服务及电话随访等[12-13]。指导早产儿母亲于早产儿出院后2周回院门诊复查。④出院后延续性护理:收集记录早产儿出院后2周生长发育情况,对遇到的问题及时给予个性化帮助指导。通过实践,对早产儿出院家庭准备度操作流程及健康宣教内容不合理之处通过小组讨论、头脑风暴进行整改和完善,护士长监督规范圈员运用并将此流程纳入早产儿出院计划常规制度指引中,对全科护士进行同质化培训。
3、观察指标
3.1、早产儿出院家庭准备度 早产儿出院前1~2 d,由早产儿母亲填写《早产儿出院家庭准备度自评表》,新生儿科专科护士或管床护士进行整理归纳,评价品管圈活动前后两组早产儿出院家庭准备度。
3.2、早产儿母亲的焦虑水平 早产儿出院前1~2 d,由早产儿母亲填写焦虑自评量表(Self-rating Anxiety Scale,SAS),该表为自评式量表,用来测评成人的自我主观感受、焦虑状态的轻重程度[10]。包括20个条目,15个正向评分,5个反向评分。将20个条目的得分相加乘以1.25得到标准总分,分界值为50分。量表Cronbach'sα系数为0.834,分值越高,表明早产儿母亲的焦虑程度越高。
3.3、早产儿生长发育达标判定标准 参照《Fenton早产儿生长发育曲线图》,门诊复查或电话随访记录早产儿出院后2周的生长发育情况(体质量和身长),在曲线3%以上为达标,比较两组早产儿生长发育达标情况,达标率=达标患儿数/总患儿数×100%[11-12]。
4、统计学方法
所得数据采用SPSS 22.0软件进行统计分析。计量资料符合正态分布采用(±s)描述,组间比较采用独立样本t检验。计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
结 果
1、有形成果
1.1、两组早产儿出院家庭准备度比较 对照组32例早产儿母亲早产儿出院家庭准备度全掌握得分为(2.59±1.04)分,观察组35例早产儿母亲早产儿出院家庭准备度全掌握得分为(4.09±0.70)分,差异有统计学意义(t=-6.806,P<0.001)。根据公式计算目标达成率为112.52%,改善幅度为57.53%,达到预期成果。
1.2、两组早产儿母亲焦虑水平比较 对照组32例早产儿母亲焦虑评分为(57.66±7.294)分,观察组35例早产儿母亲焦虑评分为(43.37±4.486)分,差异有统计学意义(t=9.550,P<0.001)。
1.3、两组早产儿出院后2周生长发育(体质量和身长)达标率比较 见表3。
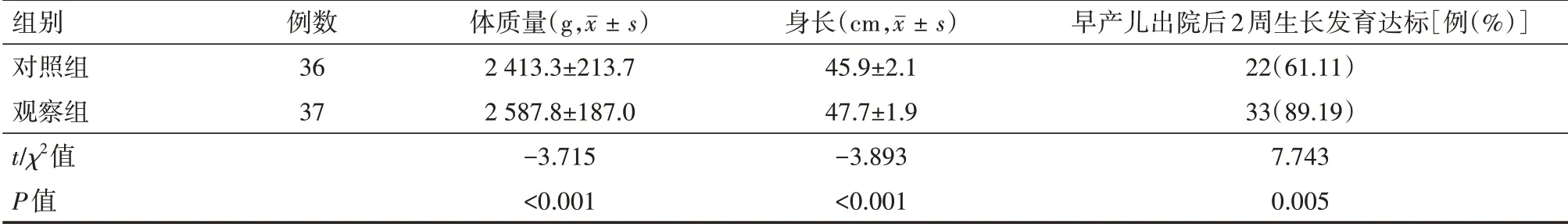
表3 两组早产儿出院后2周生长发育(体质量和身长)及达标率比较
2、无形成果
通过问卷的方式,圈员从品管手法、解决问题的能力、责任心、沟通协调能力、自信心、团队凝聚力、积极性、成就感这8个方面进行自我评价,各项分数1~5分,评分标准由圈员小组讨论后形成,结果是品管圈活动后圈员各方面能力较活动前提高。
讨 论
1、品管圈活动可提高NICU早产儿出院家庭准备度
因早产儿各系统发育欠成熟及免疫力低下特点,致早产儿病死率高。现阶段随着助孕技术和新生儿医疗技术水平的不断发展,早产儿存活率大幅提高[1]。与足月儿相比,早产儿易并存程度不等的伤残及易受多种疾病侵袭,对早产儿母亲的居家照护行为水平需求高,使早产儿母亲的照护压力倍增,因而向其提供足够的照护教育支持来提高其居家照护能力就显得格外重要[13]。通过成立品管圈,圈员之间、护患之间相互沟通交流的次数增加,对活动中遇到的问题能够及时解答并不断改进,能够针对性加强指导早产儿母亲的居家照护行为,使早产儿母亲能够更好地运用学到的居家护理知识和技能对早产儿进行抚育,提高了早产儿母亲照护早产儿的积极性和自信心。本次品管圈活动将图文并茂的早产儿出院健康宣教手册装订成册,形成规范化的操作流程及宣教路径,并将其纳入早产儿出院计划中,全体护士根据该流程和内容对早产儿母亲进行面对面宣教,手把手指导,无疑可提高NICU早产儿的出院家庭准备度。
2、品管圈活动可降低早产儿母亲的焦虑水平
焦虑是用来测评成人的自我主观感受、焦虑状态的轻重程度。早产儿伤残率、再发感染率及再住院率均高于足月儿,使早产儿母亲的居家照护压力倍增,焦虑无助等负面情绪也较足月儿母亲高。有研究显示,早产儿母亲接受信息支持情况是影响焦虑的重要因素之一,由于早产儿母亲对早产儿疾病相关知识了解不多,通常会消极估计病情及预后,若没有及时得到医护人员的解释说明,也会导致焦虑情绪[10]。通过品管圈活动,科室全体人员关注早产儿母亲的心理压力状况,及时发现和识别焦虑问题,鼓励安慰早产儿母亲,并耐心解答疑问,建立了良好的护患关系,同时为其提供相应的早产儿居家照护基本知识和技能,并及时给予支持、指导和帮助,使早产儿母亲减少了盲目担心,达到缓解焦虑情绪、促进心理健康的目的。结果是早产儿母亲的焦虑水平由品管圈活动前的(57.66±7.294)分(轻度焦虑)下降至活动后的(43.37±4.486)分,活动前后对比差异有统计学意义(P<0.05),说明此次活动可以明显减轻早产儿母亲的焦虑情绪,降低早产儿母亲的焦虑水平。
3、品管圈活动可提高早产儿出院后2周生长发育达标率
由于早产儿的特殊性,使得早产儿在营养方面需求比足月儿要高,所获能量既要满足生理功能,还要加快生长发育[12]。因此如何保证早产儿营养方面需求得到满足尤为重要。品管圈活动后早产儿生长发育达标率高于活动前(P<0.05)。分析其原因可能是品管圈活动运用早产儿出院家庭准备度自评表做健康宣教,能够更早地评估出早产儿母亲在居家照护基本技能、喂养和营养等方面的薄弱环节,在院期间对其运用理论知识宣教、模型演练、真人实操等进行个体化宣教及指导。出院后通过延续性护理、门诊复查或电话回访,及时发现早产儿居家喂养和营养问题,并进行及时的针对性指导和正确处理,此外,与早产儿母亲共同制定适合早产儿生长发育的特殊喂养方案,无疑可以提高早产儿出院后的生长发育达标率,对早产儿入院也有重要影响。
综上所述,品管圈活动不仅可以提高NICU早产儿出院家庭准备度,帮助早产儿顺利从医院过渡到家庭[14],同时可以提高早产儿母亲对护理工作满意度[15]、降低早产儿母亲焦虑水平、提高早产儿出院后2周生长发育达标率,此外,提高了全体护士的居家照护知识和技能水平,为规范化、标准化的早产儿出院计划提供了数据支持,激发护理人员更好地服务于患儿及患儿家庭,最终提升护理质量。

