GnRH-a联合腹腔镜与腹腔镜子宫肌瘤剔除术效果分析
张太平
河南西平县人民医院妇产科 西平 463900
子宫肌瘤是女性生殖系统最常见的良性肿瘤,其确切病因尚未明确。因肌瘤中雌二醇的雌酮转化明显低于正常肌组织,肌瘤中雌激素受体浓度明显高于周围肌组织,故认为肌瘤组织对雌激素的高敏感性与肌瘤的发生密切相关[1]。对于临床症状严重、因肌瘤导致不孕或反复流产的患者,应给予手术治疗。对浆膜下和肌壁间肌瘤可实施腹腔镜子宫肌瘤剔除术(Laproscopic myomectomy,LM)。临床研究表明,LM后有肌瘤残留或复发的可能而影响手术效果[2]。基于此,我们开展本项小样本前瞻性研究,以初步探讨促性腺激素释放激素类似物(gonadotropin-releasing hormone agonist,GnRH-a)联合LM与LM的治疗子宫肌瘤效果。
1 资料与方法
1.1一般资料本研究经我院伦理委员会审批,纳入2018-01—2020-08于我院妇产科行LM治疗的患者。纳入标准:(1)符合《子宫肌瘤的诊治中国专家共识》[3]中关于子宫肌瘤的诊断标准和手术指征。(2)术前均经妇科超声检查确诊为浆膜下或肌壁间肌瘤及大小、位置、数量、活动度等[4]。(3)患者均签署知情同意书。临床资料与随访资料完整。排除标准:(1)合并糖尿病、高血压、血液系统疾病,以及重要器官功能不全和恶性肿瘤的患者。(2)哺乳及妊娠期患者。(3)有盆腔重大手术史的患者。根据治疗方案不同分为2组。观察组于LM前应用GnRH-a,对照组术前不应用GnRH-a。
1.2方法(1)GnRH-a应用方法[4]:于LM前每次月经第1天皮下注射GnRH-a针剂(戈舍瑞林),3.6 mg/次,1次/28 d,共3次。(2)LM方法[5]:于月经干净后1周左右施术。气管插管全身麻醉,患者取膀胱截石位,常规消毒、铺巾。脐轮下方做穿刺点建立CO2气腹,维持腹压10~14 mmHg(1 mmHg=0.133 kPa)。置入10 mm Trocar和腹腔镜作为观察孔,探查肌瘤的部位、数目、大小。腹腔镜监视下分别于Mc-Burney点和反Mc-Burney点穿刺置入5 mm、10 mmTrocar作为操作孔。将2 U的垂体后叶素用20 mL生理盐水稀释后注入至肌瘤基底部肌层。用电凝钩将肌瘤明显突出处的肌层切开,沿肌瘤包膜钝性剥离剔除肌瘤。然后使用超声刀电凝止血,剔除的肌瘤用电动组织粉碎器旋切取出。腹腔镜下检查无肌瘤残留,可吸收线缝合瘤腔,冲洗腹腔,缝合腹壁戳口。术后常规应用抗生素预防感染。
1.3评价指标(1)手术时间、术中出血量和肌瘤剔除数,以及术后住院时间。(2)检测入院时和术后患者的血清雌二醇(E2)、促卵泡激素(FSH)、黄体生成素(LH)水平。(3)随访12个月期间的肌瘤复发率。

2 结果
2.1基线资料研究周期内共有符合纳排标准的患者118例,每组59例。2组患者的基线资料差异无统计学意义(P>0.05),见表1。
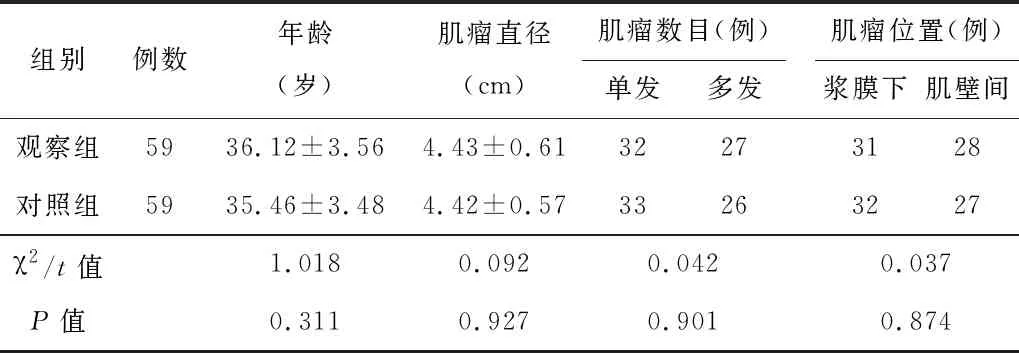
表1 2组患者的基线资料比较
2.2围术期指标观察组患者的手术时间短于对照组,术中出血量少于对照组,肌瘤剔除数多于对照组,术后住院时间短于对照组,差异均有统计学意义(P<0.05)。见表2。
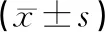
表2 2组患者围术期指标比较
2.3血清E2、FSH、LH水平入院时2组患者的血清E2、FSH、LH水平差异无统计学意义(P>0.05)。术后2组患者的血清E2、FSH、LH水平均低于入院时,其中观察组的水平均低于对照组,差异有统计学意义(P<0.05)。见表3。
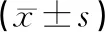
表3 2组患者E2、FSH、LH水平比较
2.4复发率随访12个月期间,经超声等影像学检查,观察组未发现肌瘤复发病例,对照组5例(8.47%)患者肌瘤复发,差异有统计学意义(P<0.05)。
3 讨论
子宫肌瘤是常见的子宫良性肿瘤,在我国,其发病率为20%~30%[6]。子宫肌瘤的发病原因较为复杂,其很少发生在青春期前,好发于生育期,而且在绝经后肌瘤便逐渐萎缩或消退;有研究发现肌瘤中雌二醇的雌酮转化明显低于正常肌组织,而雌激素受体浓度明显高于周围肌组织;还有研究证实孕激素可促进肌瘤有丝分裂。故认为肌瘤组织局部对雌激素的高敏感性和孕激素刺激肌瘤生长的作用等是引发子宫肌瘤的主要因素[7-8]。
子宫肌瘤患者的症状和体征取决于肌瘤的部位、大小,以及有否变性。例如经量增多、经期延长,以及白带增多等,是较大的肌壁间肌瘤和黏膜下肌瘤患者最常见的临床症状;较大的浆膜下肌瘤、阔韧带肌瘤可在患者下腹扪及包块;不同部位的肌瘤如压迫其邻近的器官或组织,可导致尿频、排尿困难、尿潴留、输尿管扩张、肾盂积水,以及便秘等;肌壁间肌瘤和黏膜下肌瘤还可导致流产和不孕等。依据患者的病史、临床表现,以及超声、MRI检查,对子宫肌瘤的诊断多无困难。由于采用GnRH-a药物治疗需长期大剂量给药,不但可引发绝经综合征、骨质疏松,而且停药后肌瘤可逐渐增大。故仅适用于症状较轻、近绝经期或有手术禁忌证的子宫肌瘤患者;而对症状较重、出现压迫症状、造成不孕或反复流产,以及疑有肉瘤变的患者,应给予手术治疗。除疑有肉瘤变者外,LM因具有手术创伤小、术中出血少、对卵巢功能影响小、有助于患者术后恢复、安全性高,以及可保留患者的生育功能等优势,目前已成为治疗子宫肌瘤的首选术式[9]。但肌瘤残留或术后复发仍然是临床亟待解决的问题[10-11]。
我们开展了本项小样本前瞻性分组对照研究,以初步探讨GnRH-a联合LM与LM治疗子宫肌瘤的效果。结果显示,观察组患者的手术时间短于对照组,术中出血量少于对照组,肌瘤剔除数多于对照组,术后住院时间短于对照组,术后血清E2、FSH、LH水平,以及随访6个月期间的肌瘤复发率低于对照组。以上差异均有统计学意义。充分表明GnRH-a联合LM治疗子宫肌瘤,具有手术时间短、术中出血量少、肌瘤剔除彻底、术后恢复快等优势,而且可有效预防肌瘤复发。分析其主要原因为:卵巢是女性分泌E2、FSH、LH的器官,主要通过下丘脑-垂体-卵巢轴水平维持其动态平衡,其中E2由成熟卵细胞分泌,若血清中的E2水平升高时,则会加强对垂体的作用,而提升FSH、LH性激素的水平,不但可引发性激素分泌失调而影响卵巢功能和妊娠结局,还可刺激肌瘤生长[12];GnRH-a是人工合成的十肽类化合物,其通过阻抑垂体-卵巢传导作用,可在短期持续抑制LH和FSH的分泌。故术前用药具有以下主要作用[13]:(1)控制症状、纠正贫血等全身状况。(2)缩小肌瘤体积,以利于LM手术的彻底性和安全性。
综上所述,与单纯LM比较,GnRH-a联合LM治疗子宫肌瘤,具有手术时间短、术中出血量少、肌瘤剔除彻底、术后恢复快等优势,而且可有效预防肌瘤复发。但尚需进行更大样本量的前瞻性随机对照研究予以证实。

