精神科药品不良反应938 例分析
罗骞,廖丹,占海燕
江西省精神病院,江西 南昌 330002
药品不良反应(adverse drug reaction,ADR)是指合格药品在正常用法用量下出现的与用药目的无关的有害反应[1]。精神疾病的病理机制复杂,病程长,其复发率、致残率及致死率均较高。该类药物药理作用广泛,药物间相互作用复杂,且因患者合并用药、长期服药,由此产生药品不良反应的概率也大大增加[2]。基于此,本次研究收集938 例ADR 报告进行分析,为临床药师、医生、护士对临床出现的ADR 采取及时有效的干预措施提供参考,提高了患者的用药依从性,促进了临床用药安全。
1 资料与方法
1.1 资料收集
收集2019 年1 月至2021 年4 月江西省精神病院(以下称我院)上报至国家不良反应监测中心的ADR 报告938 例。一般ADR 报告638 例,占68.02%;严重ADR 报告300 例,占31.98%。
1.2 分析内容及方法
参考国家药品不良反应监测中心的ADR 报告内容,根据患者年龄、性别、药品种类、引起ADR最多的前10 种药品、合并用药、原患疾病、累及系统及临床表现、类型及转归情况等,通过Excel表进行整理统计和综合分析。
2 结果
2.1 患者的性别与年龄分布
在我院938 例ADR 报告中,男性患者489 例(52.13%),女性患者449 例(47.87%);男女患者比例为1∶0.92。其中年龄最小者11 岁,年龄最大者78 岁,平均年龄35 岁,其中>65 岁患者占2.67%,≤18 岁患者占7.78%;19~30 岁年龄段ADR 发生率最高(占38.17%),见表1。

表1 发生药品不良反应患者的性别与年龄分布
2.2 发生ADR 患者的原患疾病分布
938 例ADR 报告中,涉及原患疾病20 种,其中主要是精神分裂症患者623 例(66.42%),双相情感障碍192 例(20.47%),其余的见表2。

表2 发生药品不良反应的精神科患者的原患疾病分布
2.3 涉及药品种类
根据《药物临床信息参考》的药物分类方法,对938 例ADR 涉及的药品进行归类,涉及6 大类,共计39 种疑似药品(共1 292 例次),包括抗精神病药、抗抑郁药、抗躁狂药、抗焦虑及镇静催眠药、抗癫痫药及其他等。其中抗精神病药引发的ADR 最多,802 例,占85.50%;其次是抗躁狂药,52 例,占5.54%;第三是抗癫痫药,48 例,占5.12%,见表3。

表3 药品不良反应938例药品种类分布
2.4 引发ADR 例次数排序居前10 位的药品
引发ADR 排名前十药品报告例次数共计863例次(92.00%),其中抗精神病药物8 种,其余两种是常用的心境稳定剂碳酸锂和丙戊酸钠。抗精神病药物排名前三分别是利培酮233 例(24.84%),氯氮平178(18.98%),奥氮平174 例(18.55%),见表4。
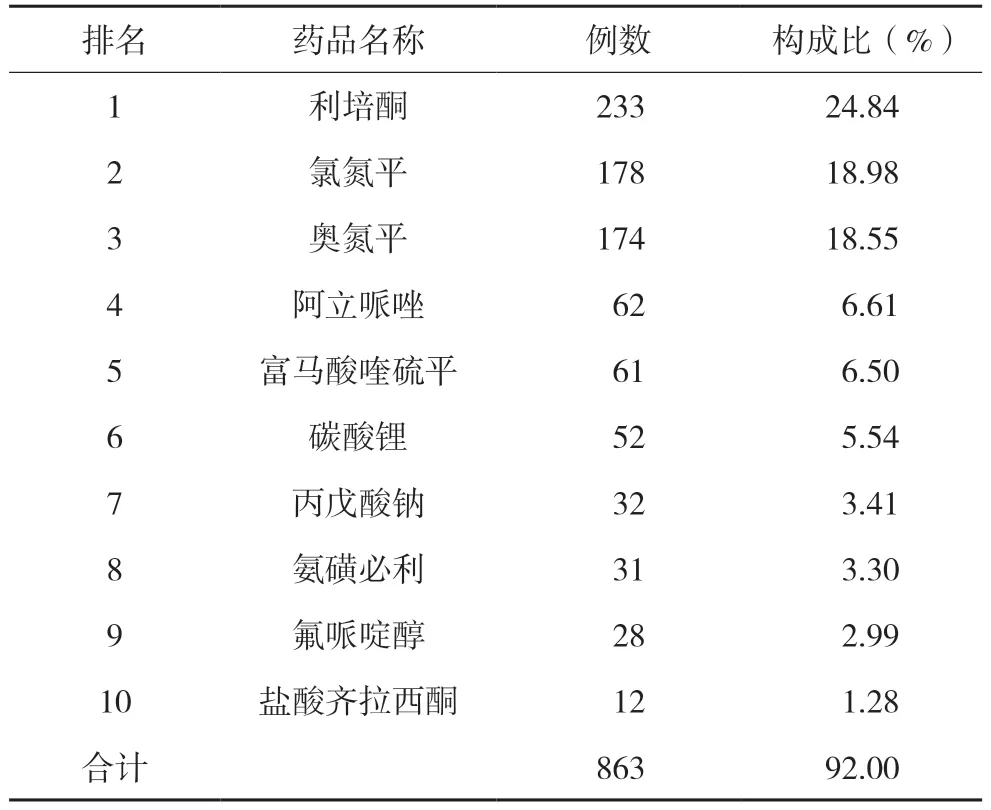
表4 引起药品不良反应排序居前10位的药物
2.5 合并用药情况
938 例ADR 报告中,合并用药报告306 例(32.62%),单一用药报告632 例(67.38%),见表5。

表5 合并用药情况
2.6 发生ADR 累及的器官或系统
按照WHO 药品不良反应术语集分类,在我院938 例ADR 报告中,累及前三的系统依次为神经系统(33.05%),消化系统(26.97%),内分泌系统(12.05%)。其中引起ADR 较多的前3 位名称分别是肝功能异常(167 例),锥体外系反应(104 例),白细胞减少(60 例),详见表6。
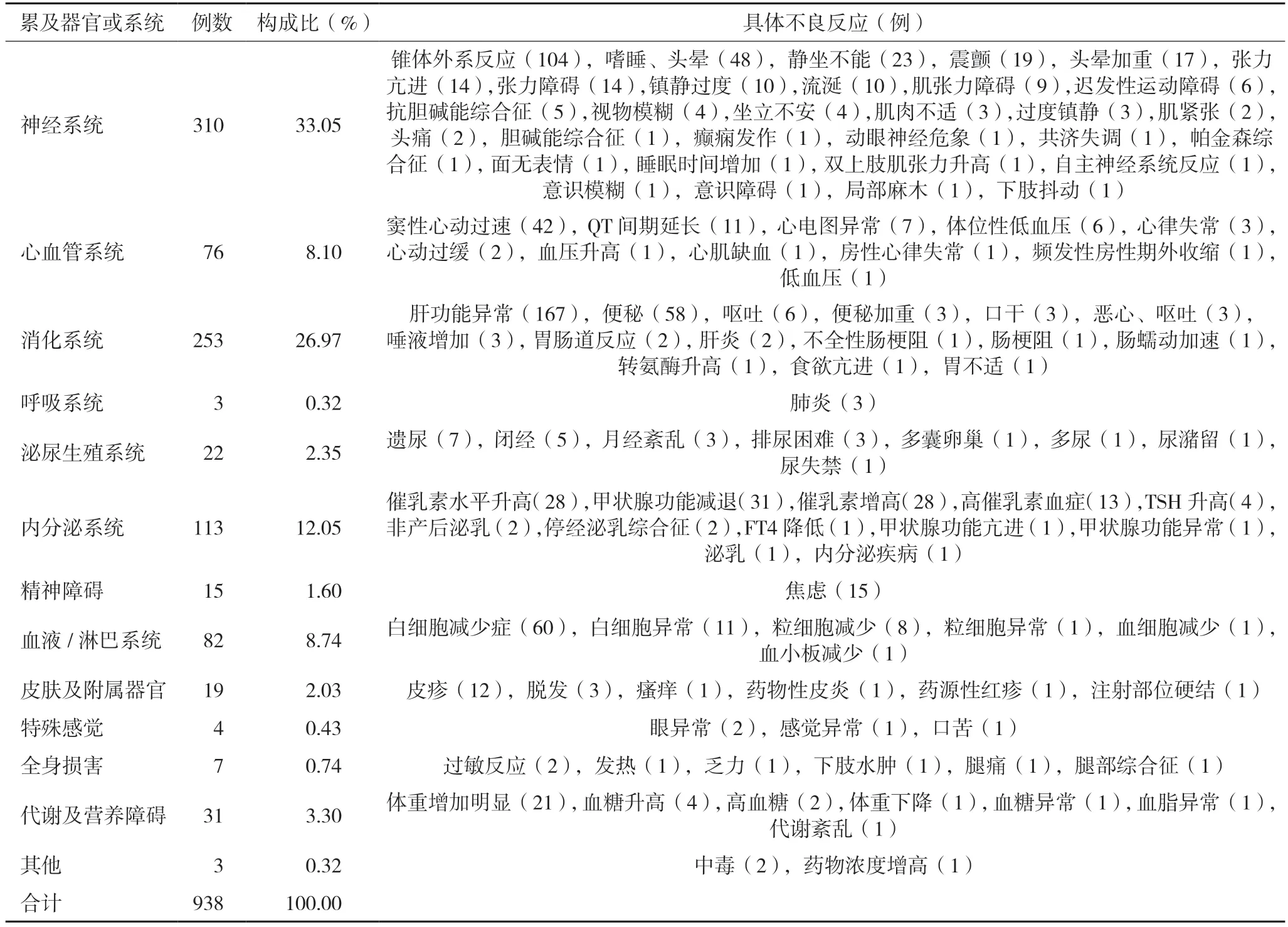
表6 药品不良反应累及的器官或系统
2.7 ADR 的类型与转归
938 例ADR 报告均为已知,其中638 例为一般报告,300 例为严重报告,没有新的ADR 报告。不良反应转归方面见表7。

表7 药品不良反应938例转归情况
3 讨论
3.1 性别与年龄的关系
我院是三级甲等精神专科医院,有5 个男病区,3 个女病区,1 个老年病区,1 个少儿专科,1 个心理专科。在938 例 ADR 报告中,患者男性与女性比例为1∶0.92,在19~65 岁年龄段ADR 发生率较高(89.55%),年龄≤18 岁患者有73 例(7.78%),年龄>65 岁的老年患者仅25 例(2.67%)。ADR 发生人群的性别与年龄分布特点与国内文献研究相吻合[3-4]。我院收治大部分患者属中青年,精神病发病率和药物使用剂量要比儿童和老年患者高,发生ADR 的比率较高。这与刘曦朦[5]抗精神病药物引发的不良反应的患者主要集中于青壮年的观点一致。
3.2 发生ADR 患者的原患疾病分布和所用药物分析
938 例ADR 报告中,涉及原患疾病20 种,其中主要是精神分裂症和双相情感障碍。所用药物涉及6 大类,共计39 种疑似药品。发生ADR 排名前10 位的药品中,抗精神病药物8 种,其余两种是常用的心境稳定剂碳酸锂和丙戊酸钠,这与曲衎衎等[6]的观点一致。该结果与我院收治的患者主要是精神分裂症和双相情感障碍相吻合。抗精神病药物排名前三分别是利培酮、氯氮平、奥氮平,与我院每月统计的抗精神病药物使用量排名一致。8 种抗精神病药除氟哌啶醇外,其余都是非典型抗精神病药。
非典型抗精神病药多巴胺-5-羟色胺受体拮抗剂,对中脑边缘系统的作用比对纹状体系统的作用更具有选择性,包括氯氮平、利培酮、奥氮平、喹硫平、齐拉西酮和阿立哌唑等。这类药物由于临床作用谱广,引发锥体外系反应概率较小,但本研究中都有发生ADR 的报告。国外一项前瞻性研究分析了某精神科医院使用非典型抗精神病药门诊患者的药物不良反应发生情况,怀疑多数药物不良反应与利培酮和奥氮平有关[7]。
利培酮因阻断黑质-纹状体通路的D2 受体而导致锥体外系反应,临床表现为肌张力增高等[8];因阻断下丘脑-漏斗通路的D2 受体而导致高催乳素血症等[9];因阻断毒蕈碱受体M1、H1 受体而引起体位性低血压、心动过速、嗜睡、血糖升高和体质量增加等[10]。
奥氮平为多受体作用药物,它对5-HT2A 的阻断大约是其阻断多巴胺作用的8 倍,因此其在临床上应用广泛。但奥氮平可引起严重的一过性肝损伤、脂代谢异常和嗜睡等ADR 的发生,因此,相关研究结果指出,使用奥氮平时应注意调整药物剂量;同时,在治疗前3 个月内注意监测体质量、血糖、血脂及肝功能水平等,此后应每6 个月进行1 次用药评估[11]。
典型抗精神病药物主要作用于脑内D2 受体。氟哌啶醇属于高效价抗精神病药,是目前对D2 受体选择性最强的阻断剂。主要的不良反应为锥体外系不良反应,对躯体器官系统影响较小,但可引发心脏传导阻滞,曾有猝死病例报告[12]。
心境稳定剂有7 种药物,以碳酸锂和丙戊酸钠为主,与《双相障碍防治指南》推荐药物一致[13]。
本研究提示抗精神病药所致ADR 种类多,非典型抗精神病药虽在安全性及耐受性方面明显优于传统药物,但仍有一些不良反应,须在临床使用过程中积极预防。药物治疗是精神疾病首选治疗方案,但该类患者需长期用药,ADR 发生概率较高。早期干预治疗,可以有效减少ADR 的发生。
3.3 ADR 与合并用药的分析
在938 例ADR 报告中,单一用药引起的ADR占比为67.38%,合并用药的占比为32.62%,其中严重ADR 报告多为联合用药。导致病程延长的ADR 共73 例(7.78%),其中合并用药的有33 例(3.52%)。本研究提示我院对精神疾病患者在治疗药物的选择上以非典型抗精神病药为一线药物,且遵循单一药物治疗原则,这与《精神分裂症防治指南》的指导意见一致。单一药物治疗ADR 比合并用药治疗ADR 多,可能与医务人员填写报表习惯只填写单种药品有关,提示医院上报不良反应仍需规范[14]。
3.4 发生ADR 累及的器官或系统及临床表现
由调查结果可知,在我院精神科药物的不良反应累及的器官系统较为广泛。分析其原因,可能是由于大部分精神科药物选择性较低,常可抑制多种受体,从而导致各种ADR;其次临床药师会监督临床及时开展血常规及肝功能、心电图等常规检查,结果容易得到;还有可能与一些医生的用药习惯有关,比如用药剂量偏大,最常见的锥体外系容易被医务人员发现。
本研究所收集的ADR 中,消化系统最多的是肝功能损害。精神科药物对P450 酶有抑制或诱导作用,在与其他药物联用期间临床医生应注意监测肝功能,观察其临床症状与检查结果,合理分析后作出相应的药物和剂量调整和对症治疗。
神经系统症状以锥体外系症状最为突出,主要临床表现为坐立不安、急性肌张力障碍等,可肌内注射东莨菪碱或口服盐酸苯海索对症处理;少数长期用药患者可出现迟发性运动障碍(TD),表现为口-舌-颊的不自主运动、肢体的不自主运动等,目前尚无特殊的治疗方法,一旦发现TD 应该减少或逐渐停用原来的抗精神病药[15]。
血液系统以白细胞减少症为主,我院对症处理一般情况是给予口服地榆升白片、利可君、鲨肝醇,严重的给予注射重组人粒细胞集落刺激因子。
因精神科药物可影响结节-漏斗系统通路的功能,因而可造成内分泌系统损害、代谢和营养障碍等,主要临床表现有性激素水平紊乱、泌乳、月经失调、乳房肿胀、体质量增加、甲状腺功能亢进以及甲状腺功能减退等。我院对于一些抗精神病药物引起的血糖升高,一般给予改善患者饮食结构,督促患者多走动,严重的常给予能改善血脂紊乱,降低胰岛素抵抗、瘦素抵抗的二甲双胍治疗[16]。
综上所述,发生ADR 后,我院临床医生一般采取药物减量、停药、换药,以及对症处理等。建议在选择治疗药物时,要熟悉药物的常见ADR,定期监测相关指标,必要时进行血药浓度监测,及时发现并给予干预,这不仅使疗效最大化,还能减少不良反应的发生。
3.5 ADR 的类型与转归
938 例ADR 报告均为已知,其中638 例为一般报告,300 例为严重报告,没有新的ADR 报告。不良反应转归方面,大部分好转及痊愈,但不详病例数有131 例,占13.97%。分析原因,可能是ADR发生后即上报,尚未对后期的结果进行整体评估;其次与医生、护士对不良反应具体填报内容不熟有关。临床药师要下病区定期开展不良反应评估及填报培训。
4 小结
临床药师、医师、护士是合理用药管理的重要组成部分[17]。临床医师对患者尤其是精神科患者特殊群体,应综合评估、合理选药,尽量做到个体化给药;护士在临床护理中应提高对患者异常情况的灵敏度,积累相关药品不良反应知识,严密监测患者相关指标与ADR 临床表现;临床药师需通过药物治疗管理手段提供用药教育、咨询指导等专业化服务,提高患者用药依从性,预防用药错误,实现个体化给药的治疗目标。
医院应加大对医务人员合理用药知识和药品不良反应识别、处理、上报等的培训力度,并进一步加强ADR 监测,建立健全ADR 监测报告制度,并鼓励临床药师积极参与到临床用药中,加强用药干预,定期分析反馈,促进临床合理用药,把ADR对患者的伤害降到最低。

