高龄患者股骨粗隆间骨折围手术期发生心力衰竭的相关危险因素分析*
韩 蕊,梅迎晨,陈游洲,郑 梅
(北京积水潭医院心内科 100035)
随着我国人口老龄化的日益加剧,老年人的健康问题愈发得到了人们的关注。老年人肢体灵活性及平衡性下降,是骨质疏松的高发人群,并极易发生跌倒事件,从而引起髋部骨折[1]。股骨粗隆间骨折是其中的常见类型,其发病率在近年更是不断上升[2]。股骨粗隆间骨折的发生部位主要位于股骨基底部至小粗隆下缘之间,因此区域骨质较为薄弱,受到外力作用时,极易发生骨折变形[3]。髋部骨折后,老年患者常需卧床制动,加上存在应激反应及其他诸多因素,极易诱发心力衰竭,其发生率可达10%~27%[4-6]。目前普遍认为,老年髋部骨折患者在排除禁忌后,应尽早手术治疗[7]。然而围手术期并发心力衰竭,甚至最终致死的案例时有发生,其中心功能Ⅲ级患者的病死率可达11%[8]。部分高危股骨粗隆间骨折患者虽然及时得到了手术机会,但却因围手术期心力衰竭的发生大大增加了其致残率和致死率,使其未能获得良好的生存结局。但目前对于围手术期心力衰竭的相关研究仍偏少,使相关评估工作存在难点。本研究通过收集并分析本院近年收治的高龄股骨粗隆间骨折患者的临床资料,旨在探索并寻找围手术期心力衰竭发生的相关危险因素,进而为日后临床早期识别和干预提供参考。
1 资料与方法
1.1 一般资料
以2019年1月至2021年1月本院收治的股骨粗隆间骨折高龄患者500例为研究对象,参照《中国心力衰竭诊断和治疗指南2014》[9],根据围手术期是否发生心力衰竭分为两组:心力衰竭组(62例),男15例,女47例,平均年龄(87.4±5.9)岁;未心力衰竭组(438例),男136例,女302例,平均年龄(83.5±6.3)岁。本研究经本院伦理委员会审核通过,所有受试者均签署知情同意书。
1.2 方法
1.2.1纳入标准与排除标准
纳入标准:(1)年龄≥75岁;(2)经临床诊断为新鲜闭合性股骨粗隆间骨折,并接受术前全面评估及完成手术;(3)均由同一组医师行手术及围手术期管理;(4)临床资料和随访资料完整。排除标准:(1)保守治疗,未行手术者;(2)病理性骨折者;(3)合并神经、血管损伤者;(4)合并重要脏器损伤者;(5)合并精神疾病、严重呼吸系统及肺部疾病者;(6)合并身体其他部位多处骨折者;(7)术前已诊断急性心力衰竭者;(8)临床资料不完整者。
1.2.2临床资料收集
(1)基础资料:调阅病历资料并详细收集患者的年龄、性别、高血压病史、脑梗死病史、是否合并认知障碍、基础心脏病史、肾功能不全病史、糖尿病史等。(2)实验室及其他检查指标:实验室检查指标包括血常规、血清清蛋白(albumin,ALB),超声心动图测量左室射血分数(left ventricular ejection fractions,LVEF),无创心排量监测评估术前胸腔液体含量(thoracic fluid content,TFC)。(3)手术相关管理指标:麻醉方式、美国麻醉医师协会(American Society of Anesthesiologists,ASA)身体状况分级、手术持续时间、术中出血量、术后转归、心内科会诊情况、围手术期出入量等。其中,围手术期出入量以术后连续5 d的24 h出量与入量差值的平均值表示,若其平均差值大于或等于500 mL/24 h则为围手术期出入量正平衡。
1.3 统计学处理

2 结 果
2.1 心力衰竭相关因素的单因素分析
2.1.1两组基础资料比较
心力衰竭组患者年龄、合并认知障碍、基础心脏疾病患者百分比3个方面与未心力衰竭组比较,差异均有统计学意义(P<0.05);而两组患者的性别、高血压病、脑梗死、肾功能不全、糖尿病等病史情况比较,差异均无统计学意义(P>0.05),见表1。
2.1.2两组术前实验室及其他检查指标比较
心力衰竭组患者术前LVEF较未心力衰竭组降低,TFC较未心力衰竭组高,差异均有统计学意义(P<0.01)。在对入组患者是否合并严重低蛋白血症(ALB<30 g/L)及中度以上贫血[血红蛋白(HGB)<90 g/L]进行分析后,心力衰竭组合并以上疾病患者百分比较未心力衰竭组升高,差异均有统计学意义(P<0.01),见表1。
2.1.3两组手术相关指标比较
心力衰竭组患者ASA分级较未心力衰竭组高,且围手术期出入量正平衡的患者百分比较未心力衰竭组高,差异均有统计意义(P<0.05)。两组患者的手术时间、麻醉方式、术中出血量比较,差异均无统计学意义(P>0.05),见表1。
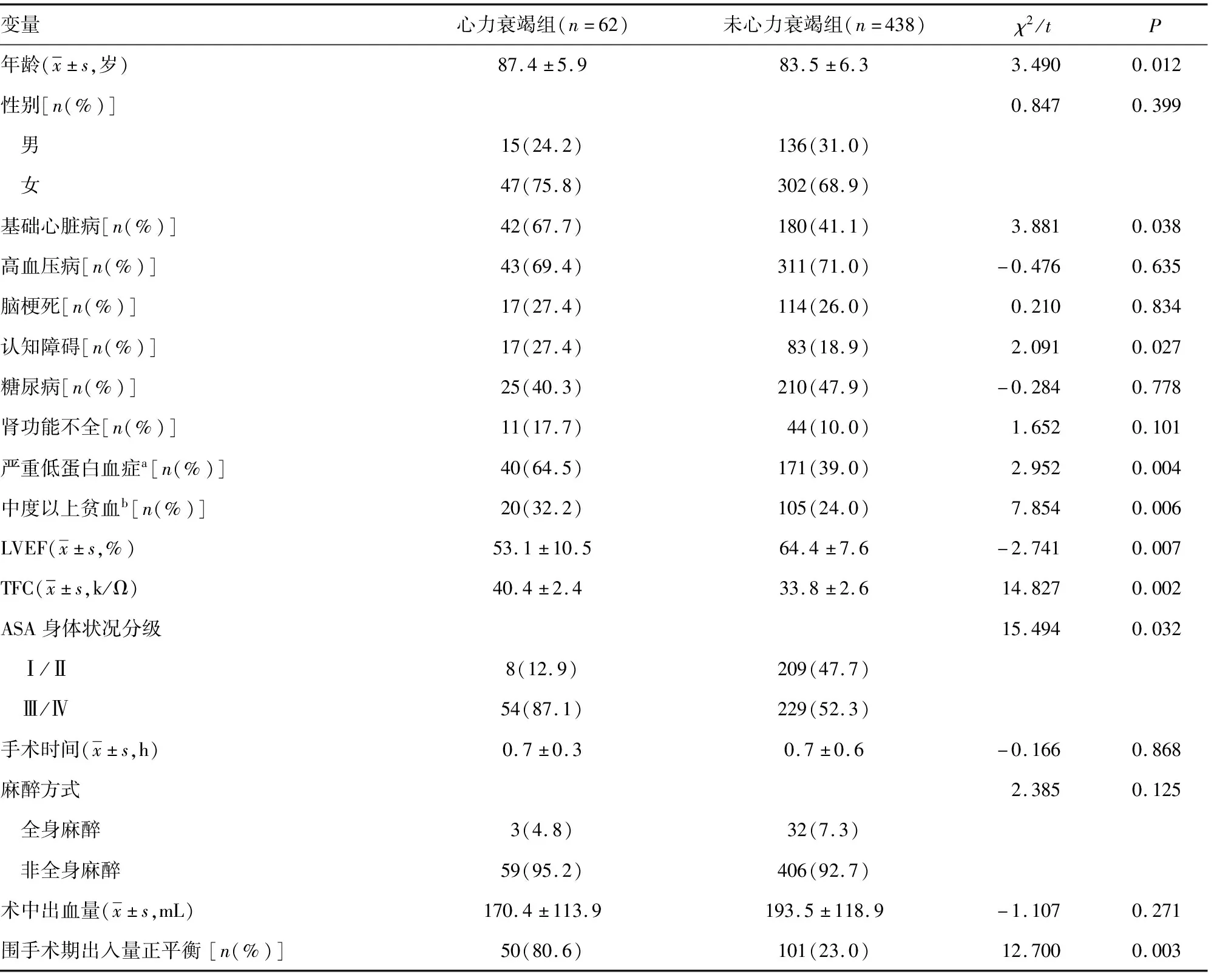
表1 股骨粗隆间骨折患者围手术期心力衰竭相关因素的单因素分析
2.2 心力衰竭相关因素的多因素logistic回归分析
剔除作为心力衰竭诊断标准之一的LVEF,将单因素分析差异有统计学意义的因素:年龄、合并基础心脏疾病、合并认知障碍、合并严重低蛋白血症、术中中度以上贫血、TFC、ASA分级、围手术期出入量正平衡等进行多因素logistic回归分析,结果显示,年龄、合并基础心脏病、合并认知障碍、术前中度以上贫血、术前TFC升高、围手术期出入量正平衡、ASA身体状况分级Ⅲ/Ⅳ级是老年股骨粗隆间骨折患者围手术期发生心力衰竭的独立危险因素(P<0.05),见表2。
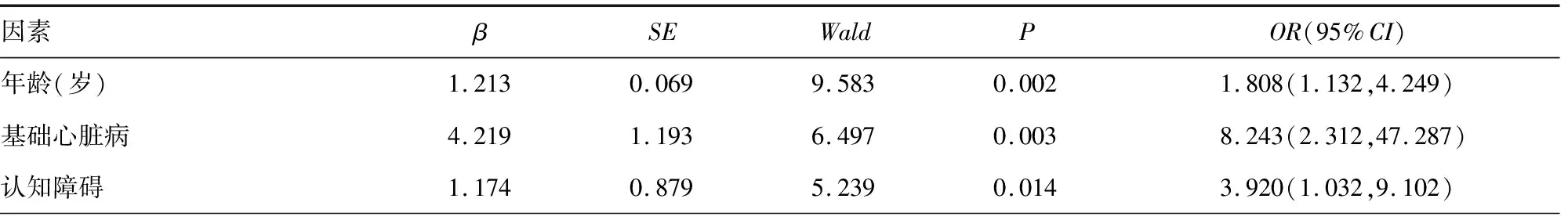
表2 股骨粗隆间骨折患者围手术期心力衰竭的多因素logistic回归分析
3 讨 论
据统计,全球每年约有160万例患者发生髋部骨折,且高龄患者逐渐增多[10],而股骨粗隆间骨折是其中的常见类型。尽管临床中对于股骨粗隆间骨折患者的保守治疗存在一定效果,但目前被更为广泛地接受的观点是早期手术和早期离床活动,并被认为是可以减少相关并发症发生及降低病死率的关键因素[11]。高龄患者合并基础疾病较多、代偿功能差,加之骨折后应激反应、相关危险因素控制不良、手术创伤等因素,常伴随或继发内科疾病恶化[12]。在本研究中,高龄股骨粗隆间骨折患者围手术期心力衰竭的发生率约为12.4%(62/500),与既往的研究结果相似[4-6,13]。而老年人伴发心力衰竭症状往往不典型[14],使救治难度大大增加。且骨折后患者一旦发生心力衰竭其死亡率是未发生心力衰竭患者的6倍[15],严重影响预后。因此,临床需高度重视围手术期心力衰竭的发生。围手术期心力衰竭的发生可能是多因素共同作用的结果,既往研究多针对多个独立因素对心力衰竭的作用,可能引起结果的偏差。本研究采用单因素分析与多因素logistic回归分析相结合的方式,以期更真实地反映各个因素对于围手术期心力衰竭的影响。
3.1 术前情况对于围手术期心力衰竭的影响
随着年龄的增加,机体器官功能逐渐下降,加之创伤、麻醉及手术刺激等因素的作用,可使患者全身状态恶化,促使潜在疾病出现[5],尤其对于高龄患者,年龄对疾病的影响更为显著[16]。老年人往往存在心脏顺应性及储备功能下降[17],同时机体代偿能力偏低。围手术期多种因素可使老年患者内环境及心脏前后负荷发生改变,导致其更易出现心肌细胞损伤、心功能失代偿,导致心力衰竭发作。因此,临床工作中对高龄患者应给予充分重视和关注。
高龄患者合并心脏基础疾病者较多,因长时间的心脏功能单位受损,使其更容易因创伤、手术应激、失血及液体管理不佳等多种因素作用,出现心脏泵功能下降,从而加剧心功能恶化[18],并最终发展为心功能失代偿,使此类患者成为围手术期心力衰竭发生的高危人群。
老年患者脑血流量(cerebral blood flow,CBF)相关的自动调节紊乱与认知功能的发生有关[19]。骨折后失血往往可引起患者CBF进一步降低,增加认知障碍的发生风险。而心力衰竭本身亦可增加认知障碍的发生风险,尤其对于CBF本就降低的老年患者[20]。合并认知功能障碍的高龄患者其围手术期心力衰竭的发生率也是升高的。这可能与此类患者往往因认知功能下降存在沟通交流障碍,使其难以充分配合治疗有关。同时,因精神状态欠稳定,患者血压、心率(律)等生命体征波动较大,导致心脏负荷进一步加重,增加心力衰竭的发生风险。
髋部骨折患者除存在显性失血外,往往合并隐性失血[21]。本次研究中多数患者存在不同程度的贫血。HGB降低使红细胞携氧量下降,加重心肌缺血缺氧。同时,缺血缺氧可增加氧自由基的产生,进一步损伤心肌细胞。
3.2 围手术期评估及管理对心力衰竭的影响
ASA分级是在麻醉前根据患者体质状况,对于手术危险性进行分类的管理手段。本研究证实ASA身体状况分级Ⅲ级及以上是围手术期发生心力衰竭的独立危险因素,这与国内外研究一致[15,22]。
骨折后,患者往往因创伤及手术操作存在失血、失液状态,为维持患者围手术期的器官灌注及生命体征,补液治疗对于患者来说往往是必要的。但维持患者液体平衡的最佳补液量受到失血量、尿量及个体差异等多种因素影响,故目前暂无统一标准[23]。过多过快的补液方案易造成患者出现血容量增多,使有效循环血量短期内显著增加,导致心脏前负荷明显增加,最终诱发心力衰竭发作。既往研究显示,这种作用在术后3~5 d尤为明显[24]。在本研究中,围手术期出入量正平衡及TFC升高是围手术期心力衰竭发作的独立危险因素,体现了个体化补液方案的重要性。
但因本次入选的研究对象偏少,为单中心研究,且手术方式、疼痛评分、用药情况等因素未纳入本次研究,故可能存在一定局限性,需更广泛、长期的临床研究以证实相关结论。
综上所述,老年股骨粗隆间骨折患者围手术期出现心力衰竭是多因素共同作用的结果,高龄、合并基础心脏病及认知障碍、术前中度以上贫血、TFC升高、围手术期出入量正平衡、ASA分级Ⅲ/Ⅳ级均是其发生的独立危险因素。建议术前对患者一般情况、基础疾病病史等进行充分采集及评估,同时积极改善贫血及其他并发症情况,个体化管理围手术期液体平衡,以降低围手术期心力衰竭的发生,改善患者预后。

