球囊压迫术治疗三叉神经痛时标准梨形球囊与非梨形球囊的疗效比较
孙承龙 朱强 杜权 俞文华
经皮穿刺球囊压迫术(percutaneous balloon compression,PBC)是一种经面部、卵圆孔穿刺途径将球囊导管置于Meckel腔(Meckel's cave,MC),通过注入对比剂充盈球囊压迫三叉神经半月节治疗三叉神经痛的技术。PBC于1983年首次报道,成功地缓解了三叉神经痛患者的疼痛症状,至今在临床仍有广泛的应用[1-3]。PBC时位于MC的球囊会呈现梨形[4-6],有时也会呈现非梨形,且这两种球囊可影响患者的疗效,因此本研究比较PBC治疗三叉神经痛时按照模式变化的标准梨形球囊与非梨形球囊患者的疗效及并发症情况,现将结果报道如下。
1 对象和方法
1.1 对象 选取2017年5月至2019年1月浙江大学医学院附属杭州市第一人民医院收治的原发性三叉神经痛行PBC的患者70例。其中男21例,女49例,年龄31~93(70.8±13.2)岁;术前疼痛时间<36个月者 50例(71.4%),≥36个月者20例(28.6%);疼痛分布(V1、V2、V3为三叉神经的 3个分支):V1者 4例(5.7%),V2者 21例(30.0%),V3者 18例(25.7%),V1+V2者 8例(11.4%),V1+V3者 1例 (1.4%),V2+V3者 14例(20.0%),V1+V2+V3者 4例(5.7%);有开颅手术(包括微血管减压术、桥小脑角肿瘤切除术)史者27例(38.6%),微创手术(包括经皮穿刺球囊压迫术、甘油注射、射频治疗、伽马刀等)史者27例(38.6%),多种手术治疗(包含开颅及微创手术治疗)史者12例(17.1%),无手术史者4例(5.7%)。纳入和排除标准:(1)符合国际头痛协会对原发性三叉神经痛的诊断标准;(2)无明显的神经系统阳性体征;(3)无既往甘油毁损和射频热凝、外周支切断、药物封闭等治疗病史;(4)无头面部外伤、面部有创治疗、带状疱疹和精神心理等致病因素。本研究经医院医学伦理委员会批准,所有患者及家属均知情同意。
1.2 手术方法 手术于全麻下进行,患者仰卧位,头部与身体纵轴处于一条直线上,枕部垫一头圈。移动式X线机的C形臂两端位于患者头部的两侧,调整位置获取以下颌关节为中心的头部侧位影像。整个手术过程中C形臂位置基本固定不动。
采用带针芯的肝脏穿刺针,将外套管及针芯加工成钝头。另备两支一粗一细的钝头针芯(较原装肝穿针针芯更细)用于建立进入MC的通道(图1a、b)。本研究团队采用改良的Hrtel穿刺法[7-8],于患者嘴角旁2~3 cm,尖刀片切开约5 mm切口作为穿刺入口;含针芯的穿刺针指向瞳孔及颧弓中点方向的卵圆孔。术中X线侧位片显示穿刺针头端位于下颌关节及垂体窝之间;触及颅底后,调整穿刺位置,触及卵圆孔后,抽出针芯(穿刺针外套管及原装针芯不进入卵圆孔),先用细针后用粗针穿破周围结构建立进入MC的通道。建立通道时有时可有腰穿时的突破感(图1c)。
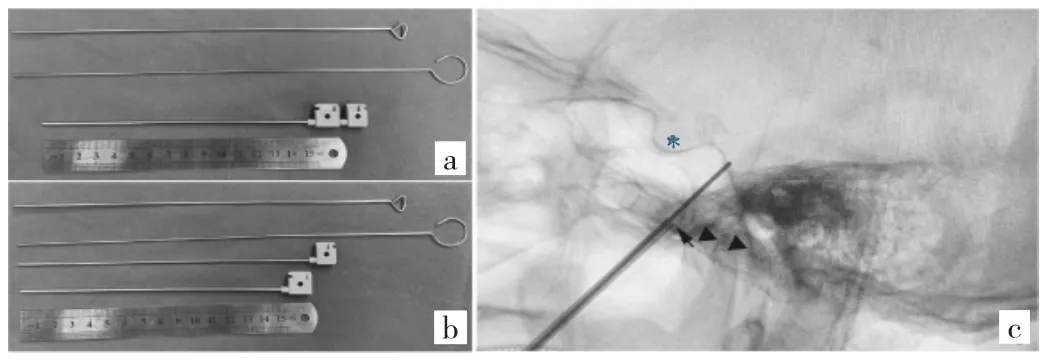
图1 穿刺套装及患者术中头部侧位片[a:穿刺套装,从上至下分别为粗穿刺针、细穿刺针及钝头肝穿针(针芯在内);b:拔出针芯的穿刺套装;c:头部侧位片,穿刺针套管位于卵圆孔外口(箭头)而未进入颅内,细针侧位投影横跨斜坡,穿刺套装位于垂体窝(*)与下颌骨髁突(▲)之间]
根据术中球囊的压力,球囊最终充盈约0.35~0.50 ml(平均约0.4 ml)对比剂碘帕醇注射液(上海博莱科信谊药业有限责任公司,国药准字:H20053384)。在无法确定球囊是否位于MC内之前,本研究一般将球囊大小限制在0.2 ml以内,以便后续可进一步调整球囊或穿刺针的位置。
1.3 观察指标 (1)术中球囊形状的变化,按照模式变化分为标准梨形与非梨形;(2)术后标准梨形与非梨形患者疼痛缓解情况;(3)术后标准梨形与非梨形患者并发症包括面部麻木、咀嚼肌无力、味觉减退的发生率。
1.4 随访 术后所有患者均通过门诊及电话随访超过24个月,疼痛缓解定义为在不服用药物的情况下无三叉神经痛复发。
1.5 图像及统计学处理 图像的处理及绘制分别采用Photoshop和Adobe Illustrator软件。采用SPSS 23.0统计软件。计数资料用率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 球囊形状的变化 进入MC之前,球囊会呈现类似黄瓜的形状,之后缓慢推送球囊,球囊会出现一系列固定的形状变化:近圆形、梨形、哑铃形或沙漏形、镜像梨形、低头球囊、球囊,见图2。通常黄瓜这一形状难以直接获得,多数是在确定球囊进入MC之后,轻微回撤球囊来实现。本研究将位于MC中且会按照上述固定模式变化的球囊称之为标准梨形,不然则为非梨形。
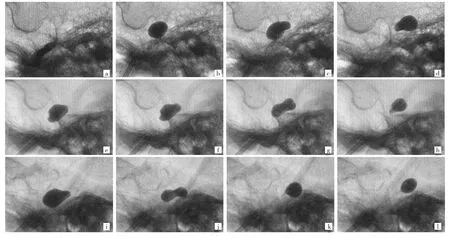
图2 球囊在 Meckel腔中的变化(a~d、e~h、i~l分别为同 1 例患者;a:黄瓜形;b、e:近圆形;c、f、i:梨形;g、j:哑铃形或沙漏形;d、h:镜像梨形;k:低头球囊;l:球囊;实际过程中球囊不一定以图中排列的顺序出现)
2.2 两组患者疼痛缓解率比较 70例患者中有59例术中球囊呈标准梨形。标准梨形组患者疼痛缓解率88.1%(52/59)明显高于非梨形组 54.5%(6/11),差异有统计学意义(P<0.01)。
2.3 两组患者术后并发症发生率比较 标准梨形组与非梨形组患者术后均无严重并发症,面部麻木、咀嚼肌无力、味觉减退发生率比较差异均无统计学意义(均P>0.05)。见表 1。

表1 两组患者术后并发症发生率比较[例(%)]
3 讨论
PBC的主要目标为获得一个满意的梨形[9-10]。而虽然有很多关于PBC中球囊形状的研究,但关于球囊形状如何变化尚鲜见详细的阐述[4-6]。MC即从卵圆孔至三叉神经出口是一个狭长的“不规则的管状结构”,理论上在球囊注入的造影剂小于一定量时,球囊在MC这个“不规则的管状结构”的不同位置会呈现不同的形状。
本研究团队在调整球囊的过程中会采用1.5~2 ml的球囊充盈量来验证球囊的位置。而确定位置后,平均的球囊充盈量为0.4 ml,这与国内外报道的0.7 ml及Mullan原文的0.75 ml存在很大差别[5,11]。本研究团队的经验是0.4 ml的球囊充盈量在多数情况下已经可以取得满意的手术效果,而即便如此,在MC不同位置也会呈现不同的形状。
包围MC的硬脑膜是其解剖结构的基础。MC由双层硬脑膜构成,将其腔内容物与中颅窝底及其上的颞叶相分离[12-14]。硬脑膜鞘包裹三叉神经的3个分支并延续至颅外,并在颅外与神经外膜相延续[12-13]。对PBC穿刺路径而言,构成MC的硬脑膜结构包裹三叉神经节的区域相对膨大,而包裹三叉神经和下颌支的部分相对狭窄。所以对于常规的PBC穿刺手术,位于MC的球囊在充入造影剂扩大后应该包含柱状的两端和1个膨大的中段,柱状的两端分别对应三叉神经下颌支的神经鞘与三叉神经的出口,膨大的中段即对应三叉神经节的区域。而通常所见扩大后的球囊为梨形,即仅包含1个柱状的三叉神经出口端和1个膨大的中段,而三叉神经下颌支所对应的另一柱状结构并不存在。本研究团队查找文献发现下颌支神经鞘与MC之间有1个间隔被命名为筛板区[13],筛板区可以合理解释为什么球囊难以进入下颌支神经鞘,让黄瓜形与近圆形的球囊形状之间无平滑过渡。小脑幕的前半部分位于MC的开口(亦即三叉神经的出口)之上且向中线延续至蛛网膜下腔,所以当球囊导管部分超过三叉神经出口后,小脑幕会将膨大的球囊下压,因此此处的球囊会呈现镜像梨形,当球囊完全超出三叉神经的出口后,会形成一个低头球囊[15],而之后没有小脑幕的阻挡则会呈现球囊的形状。因此按照模式变化的球囊形状本质上是MC形状的呈现,也说明其一定是位于MC中的,这也是PBC所需要达成的主要目标。在本研究中,标准梨形组与非梨形组患者术后面部麻木、咀嚼肌无力、味觉减退等并发症发生率比较差异均无统计学意义;而标准梨形组患者术后疼痛缓解率明显高于非梨形组患者。
综上所述,MC及MC的出入口结构会迫使其内膨大的球囊呈现一系列的形状。当球囊的位置从下颌神经向三叉神经出口靠近时,球囊的形状变化如下:黄瓜形、近圆形、梨形、哑铃形或沙漏形、镜像梨形、低头球囊、球囊。获得按照模式变化的标准梨形球囊患者手术疗效好,且无严重并发症。本研究可以为PBC提供参考,为三叉神经痛患者提供更好的治疗。

