胰岛素强化治疗对早期2型糖尿病肾病患者的影响
姜思羽 姜飞飞
随着人们饮食和生活习惯的不断改变,患有2型糖尿病的人数不断增多,且逐渐年轻化。糖尿病肾病是2型糖尿病常见的微血管并发症之一,也是引起终末期肾病的主要原因,给患者生命健康带来严重影响。临床治疗该病的关键在于控制糖代谢紊乱,早期严格控制血糖水平能减少尿微量白蛋白的出现[1]。临床治疗早期2型糖尿病肾病主要通过口服降糖药物稳定血糖,二甲双胍是常用的治疗药物,但单独用药难以取得理想效果。胰岛素强化治疗能在较短时间内使糖尿病患者血糖迅速达标,取得长期疗效有利于减轻糖尿病肾病发生风险[2]。本研究就胰岛素强化治疗对早期2型糖尿病肾病患者的影响进行分析。现报道如下。
1 资料与方法
1.1 一般资料
选取2019年1月至2021年1月盘锦市人民医院收治的86例早期2型糖尿病肾病患者作为研究对象,按随机数字表法分为对照组与观察组,各43例。对照组中男28例,女15例,年龄48~76岁,平均(61.37±3.39)岁,糖尿病史1~11年,平均(6.57±1.13)年;观察组中男26例,女17例,年龄49~78岁,平均(61.54±3.42)岁,糖尿病史1~12年,平均(6.68±1.24)年。两组患者一般资料比较,差异无统计学意义(P>0.05)。具有可比性。
纳入标准:1)符合世卫组织相关2型糖尿病的诊断标准,且符合《肾脏病学》[3]对糖尿病肾病的诊断标准;2)2型糖尿病肾病早期,尿微量白蛋白排泄率(UAER)为30~300 mg/24 h;3)自愿参与研究并签署了知情同意书。排除标准:1)合并体位性低血压、高血压、肌酐水平升高、血尿素氮水平升高等;2)近期服用肾毒性药物、严重心脑血管疾病;3)妊娠期或哺乳期;4)尿蛋白急剧增高,或肾病综合征;5)精神疾病、认知障碍;6)对研究药物过敏或严重过敏体质。
1.2 治疗方法
对照组给予口服降糖药物盐酸二甲双胍(哈尔滨同一堂药业有限公司,国药准字H20060226)治疗,250 mg/次,3次/d。连续治疗3个月。
观察组在对照组基础上给予胰岛素强化治疗,选择重组甘精胰岛素注射液(甘李药业股份有限公司,国药准字S20050051)每日多次皮下注射胰岛素用药方案,初始剂量为0.2 IU/(kg·d),睡前皮下注射;同时三餐前给予患者皮下注射门冬胰岛素注射液(丹麦诺和诺德公司,批准文号S20020032),早、中、晚初始剂量为41 U。每日监测血糖水平8次,根据血糖结果调整每日不同时段胰岛素用药剂量和三餐前胰岛素的负荷剂量,直至血糖水平达标。连续治疗3个月。同时两组患者接受降低尿蛋白治疗。
1.3 临床评价
1)疗效判定标准:显效,患者蛋白尿水平明显降低,胰岛β细胞功能损伤情况明显减轻;有效,患者蛋白尿水平有所减少,胰岛β细胞功能受损情况有所改善;无效,患者胰岛β细胞功能损伤情况和蛋白尿水平改善不明显[4]。治疗有效率(%)=显效例数+有效例数/总例数×100%。2)血糖控制情况:治疗前、治疗3个月后分别检测患者空腹血糖(FBG)、餐后2 h血糖(2hPBG)水平,用葡萄糖氧化酶法;使用全自动糖化血红蛋白仪(BIO RADD-10型)检测糖化血红蛋白(HbAlc)水平。3)UAER、β2-微球蛋白(β2-MG)、胆固醇(TC)、三酰甘油(TG):用放射免疫法测定UAER,β2-MG用免疫比浊法检测,采用CHOD-PAP法检测TC,用终点法检测TG,使用罗氏公司推出的试剂盒,根据说明书完成对应操作。
1.4 统计学分析
采用SPSS 23.0统计软件进行数据分析,计量资料以±s表示,组间比较采用t检验,计数资料以百分率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗效果比较
观察组治疗有效率高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者治疗效果比较
2.2 两组FBG、2hPBG、HbAlc比较
治疗前,两组FBG、2hPBG、HbAlc比较,差异无统计学意义(P>0.05);治疗后,观察组FBG、2hPBG、HbAlc低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者FBG、2hPBG、HbAlc比较(±s)
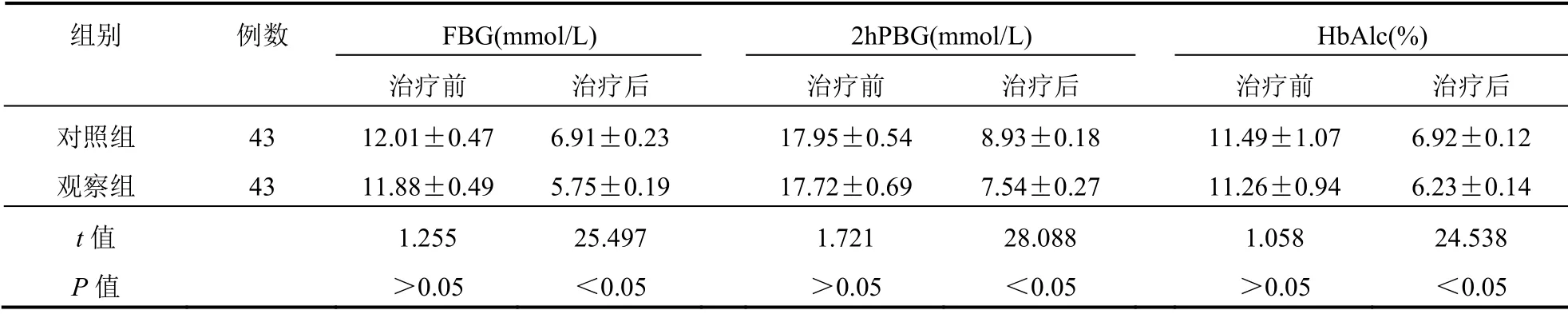
表2 两组患者FBG、2hPBG、HbAlc比较(±s)
FBG(mmol/L) 2hPBG(mmol/L) HbAlc(%)组别 例数治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 43 12.01±0.47 6.91±0.23 17.95±0.54 8.93±0.18 11.49±1.07 6.92±0.12观察组 43 11.88±0.49 5.75±0.19 17.72±0.69 7.54±0.27 11.26±0.94 6.23±0.14 t值 1.255 25.497 1.721 28.088 1.058 24.538 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 两组UAER、β2-MG、TC、TG比较
治疗前,两组UAER、β2-MG、TC、TG比较,差异无统计学意义(P>0.05);治疗后,观察组UAER、β2-MG、TC、TG低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者UAER、β2-MG、TC、TG比较(±s)
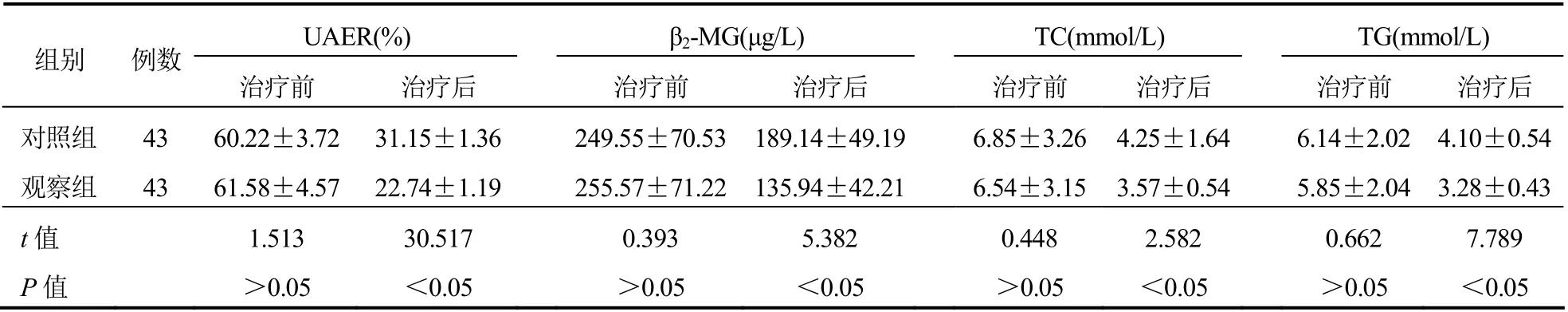
表3 两组患者UAER、β2-MG、TC、TG比较(±s)
UAER(%) β2-MG(μg/L) TC(mmol/L) TG(mmol/L)组别 例数治疗前 治疗后治疗前 治疗后 治疗前 治疗后治疗前 治疗后对照组 43 60.22±3.72 31.15±1.36 249.55±70.53 189.14±49.19 6.85±3.26 4.25±1.64 6.14±2.02 4.10±0.54观察组 43 61.58±4.57 22.74±1.19 255.57±71.22 135.94±42.21 6.54±3.15 3.57±0.54 5.85±2.04 3.28±0.43 t值 1.513 30.517 0.393 5.382 0.448 2.582 0.662 7.789 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
早期2型糖尿病肾病以微量蛋白尿为主要表现,无明显的肾功能指标异常,多数患者没有明显的临床表现,若没有及时给予有效的治疗干预,随着病情进展可能出现持续性蛋白尿,对肾脏的损伤明显加重,一但进入蛋白尿期,可能出现严重的尿毒症、肾功能衰竭等,对患者生命安全造成极大威胁,需要接受肾脏移植治疗或连续肾脏代替治疗等。近年来,研究显示肾功能的减退和心血管病发生风险的增加有关[5],在心血管疾病和肾功能衰竭等疾病中,微量白蛋白尿被视为危险因素。在2型糖尿病患者中,约7%患者在诊断时就有微量白蛋白尿,对这些患者应及时接受肾功能检查,以明确是否伴随糖尿病肾病。对于糖尿病肾病患者,需尽量避免应用疗效不确切或对肾脏有损伤的药物。内分泌学会及糖尿病学会提出,2型糖尿病肾病的治疗可以使用双胍类、磺脲类、格列奈类、胰岛素等药物[6]。
二甲双胍是应用广泛的降糖药物,能对肝糖原的合成发挥良好抑制作用,使葡萄糖的消耗量明显增加,减轻胰岛素抵抗,有良好的降糖作用[7]。但单独口服降糖药物对于早期2型糖尿病肾病的治疗效果不理想,难以快速使血糖水平控制在合理范围内。胰岛素强化治疗可有效降低并稳定血糖水平,对肾小球外基质的合成发挥抑制作用,稳定由于一氧化氮和内皮素释放而引起的肾小球毛细血管扩张与血流动力学的改变,以减少尿微量白蛋白等蛋白的排出。本研究中,治疗后观察组FBG、2hPBG、HbAlc、UAER、β2-MG、TC、TG低于对照组,治疗有效率高于对照组。说明胰岛素强化治疗早期2型糖尿病肾病,与口服降糖药物治疗相比在血糖控制、胰岛功能恢复、胰岛素抵抗减轻等方面优势明显。在王凯生[8]的研究,常规降糖药物治疗早期糖尿病肾病的基础上,对患者应用胰岛素强化治疗,即三餐前用短效胰岛素,睡前用长效胰岛素,结果显示,治疗后两组患者FBG、2hPBG及24 h尿微量蛋白排泄率与治疗前相比明显降低,而开展胰岛素强化治疗的患者降低幅度相比常规降糖药物治疗组效果显著,表明应用胰岛素强化治疗可有效改善早期糖尿病肾病患者血糖及肾功能,且胰岛素用量相对较少,疗效可靠且用药安全。与本研究结果一致。但本研究也存在一定不足之处,如样本量较少、观察指标不全面、随访时间较短等,无法直接证明在口服降糖药物基础上联合应用胰岛素强化治疗的用药优势,后续仍须进一步开展大样本、多中心的研究。
综上所述,将胰岛素强化治疗应用于早期2型糖尿病肾病中,与单一口服降糖药物比较治疗效果更好,在稳定血糖、提高治疗效果、改善蛋白尿等方面效果显著,能有效延缓糖尿病肾病进程。

