不同手术时机介入动脉栓塞治疗骨盆骨折大出血的疗效对比研究
吴权辉,陈志强,林春明,王 耿,李孝虎,庄佩佩
(中山市中医院血管介入科,广东中山 528400)
骨盆骨折是一种严重外伤,占骨折总数的1%~3%,多由高能外伤所致,半数以上伴有合并症或多发伤,致残率高达50%~60%[1]。失血性休克更是骨盆骨折患者入院后死亡的首要原因[2],因此治疗骨盆骨折大出血的关键在于及时判断出血部位并迅速止血。针对骨盆骨折,临床有骨盆固定、介入动脉栓塞、腹膜外填塞、腹主动脉球囊或钳夹阻断等多种治疗方法[3],但由于骨盆骨折大出血受伤机制复杂,治疗手段多样,导致常出现无法快速确定诊疗方案以至于延误手术时间的情况,同时关于不同手术时机介入动脉栓塞治疗骨盆骨折在临床中仍然存在争议。因此本研究通过对比分析不同手术时机介入动脉栓塞治疗骨盆骨折大出血的疗效差异,为临床医生选择合适的手术时机提供一定帮助,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析中山市中医院2018年1月至2020年10月收治的48例骨盆骨折大出血患者的临床资料,根据发病时间至手术开始是否大于90 min将骨盆骨折大出血患者分为早期手术组(25例)和晚期手术组(23例)。早期手术组患者中男性18例,女性7例;年龄31~46岁,平均年龄(38.84±6.72)岁;致伤原因:车祸14例,挤压伤2例,坠落伤7例,重物砸伤2例;合并伤:胸外伤6例,颅脑损伤4例,四肢或脊柱骨折6例,脾破裂4例,肝破裂1例,肾破裂1例,尿道或会阴部损伤2例,后腹膜血肿23例。晚期手术组患者中男性18例,女性5例;年龄31~47岁,平均年龄(38.98±6.66)岁;致伤原因:车祸13例,挤压伤3例,坠落伤6例,重物砸伤1例;合并伤:胸外伤5例,颅脑损伤4例,四肢或脊柱骨折7例,脾破裂3例,肝破裂1例,肾破裂1例,尿道或会阴部损伤3例,后腹膜血肿21例。两组患者年龄、性别、致伤原因、合并伤比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经中山市中医院医学伦理委员会批准。诊断标准:参照《世界急诊外科学会骨盆骨折分型及处理指南》[4]中骨盆骨折诊断标准,行急诊影像学检查确诊为骨盆骨折。纳入标准:①符合上述诊断标准;②均合并其他重要器官严重损伤出血;③患处有明显渐进性重大血块;④血流动力学不稳定或在排除非骨盆来源的出血后有进行性出血征象;⑤大于60岁的患者出现严重骨盆骨折(翻书样、蝶样或垂直剪切损伤);⑥骨盆CT发现动脉外渗。排除标准:①对造影剂过敏者;②急诊床边彩超显示为非骨盆出血;③伴有严重心、肝、肾功能不全及精神疾病者;④合并肿瘤。
1.2 手术方法 ①所有患者均参照《血流动力学不稳定骨盆骨折急诊处理专家共识》[5]行紧急治疗:包括紧急伤情病情评估与处理、损害控制复苏、骨盆固定,行动脉介入栓塞术。②动脉介入栓塞术:使用血管造影机(GE Healthcare,型号:Discovery IGS 730),行局部麻醉,从伤势较轻一侧行股动脉穿刺插管,将J型引流管(山东百多安医疗器械股份有限公司,鲁械注准20152140247,型号:双J型Fr5)在透视情况下置于腹主动脉分叉上方水平,然后选取碘普罗胺(拜耳医药保健有限公司广州分公司,国药准字H10970416,规格:50 mL/瓶)行双侧髂动脉造影,根据患者生命体征将导管选择性插入单侧髂内动脉或双侧侧髂内动脉应用明胶海绵颗粒栓塞剂(杭州艾力康医药科技有限公司,国械注准20193131657,型号:560 μm~710 μm),行栓塞止血。再次造影进行复查,确认无出现出血或造影剂外溢征象后拔出导管并加压包扎,术后转至重症监护室对症治疗。
1.3 观察指标 ①比较两组患者围术期相关指标:输血量、输液量、休克纠正时间及住院时间。②血清炎症因子水平检测:治疗前及治疗后3个月取患者3 mL静脉血,转速3 300 r/min离心处理10 min,利用酶联免疫吸附法测定白细胞介素6(IL-6)、肿瘤坏死因子α(TNF-α),试剂盒由北京欣博盛生物科技有限公司生产;利用乳胶免疫比浊法检测超敏C反应蛋白(hs-CPR),试剂盒由深圳迈瑞生物医疗电子股份有限公司生产;利用肌酸比色法检测肌酸激酶活性(CK),试剂盒由北京百奥莱博科技有限公司生产。③比较两组患者术后并发症发生率:躯体移动障碍、神经损伤、坠积性肺炎、泌尿系统感染。④比较两组患者存活率。
1.4 统计学分析 采用SPSS 22.0软件进行数据处理,计量资料以()表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料用[例(%)]表示,采用连续校正χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围术期相关指标比较 早期手术组输血量、输液量、休克纠正时间及住院时间均显著少于晚期手术组,差异有统计学意义(P<0.05),见表1。
表1 两组患者围术期相关指标比较( )

表1 两组患者围术期相关指标比较( )
组别 例数 输血量(mL/12 h) 输液量(mL/12 h) 休克纠正时间(h) 住院时间(d)早期手术组 25 1 310.11±370.34 2 620.14±450.63 2.61±0.39 11.94±3.57晚期手术组 23 2 390.59±560.38 4 451.38±720.69 4.95±2.34 14.68±4.67 t值 7.942 10.647 4.931 2.295 P值 0.000 0.000 0.000 0.026
2.2 两组患者治疗前后血清炎症因子水平比较 两组患者治疗前hs-CPR、IL-6、TNF-α、CK水平比较差异,无统计学意义(P>0.05);两组治疗后与治疗前相比hs-CPR、IL-6、TNF-α、CK水平显著降低,差异有统计学意义(P<0.05);两组治疗后hs-CPR、IL-6、TNF-α、CK水平比较,差异无统计学意义(P>0.05),见表2。
表2 两组患者治疗前后血清炎症因子比较( )

表2 两组患者治疗前后血清炎症因子比较( )
注:与同组治疗前比较,aP<0.05。hs-CPR:超敏C反应蛋白;IL-6:白细胞介素6;TNF-α:肿瘤坏死因子α;CK:肌酸激酶活性。
组别 例数hs-CPR(mg/L) IL-6(μg/L) TNF-α(μg/L) CK(IU/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后早期手术组 25 2.65±0.481.51±0.37a 13.23±0.455.78±0.57a 31.18±4.4413.74±3.11a 94.14±8.5865.54±7.61a晚期手术组 23 2.63±0.461.63±0.53a 13.21±0.425.77±0.63a 31.15±4.3813.81±5.14a 94.13±8.5766.68±7.52a t值 0.147 0.916 0.159 0.058 0.024 0.058 0.004 0.521 P值 0.884 0.365 0.875 0.954 0.981 0.954 0.997 0.605
2.3 两组患者术后并发症发生率比较 两组患者术后并发症总发生率比较,差异无统计学意义(P>0.05),见表3。

表3 两组患者术后并发症发生率比较 [例(%)]
2.4 两组患者存活率比较 早期手术组患者存活23例,死亡2例,存活率为92.00%;晚期手术组患者存活14例,死亡9例,存活率为60.87%。早期手术组存活率显著高于晚期手术组,差异有统计学意义(P<0.05),见表4。
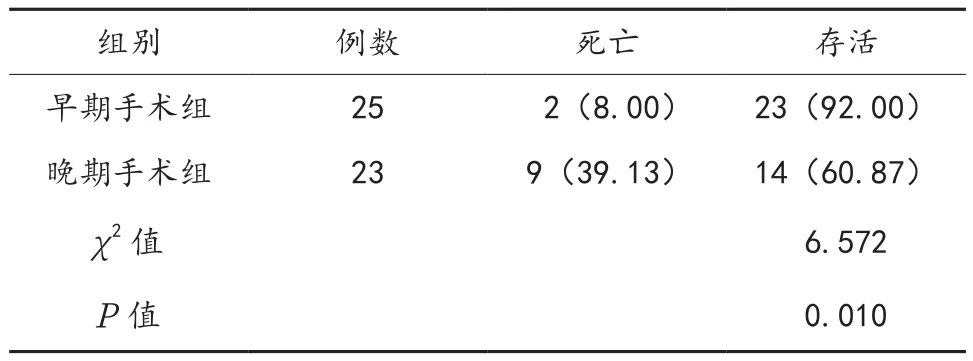
表4 两组患者存活率比较 [例(%)]
3 讨论
骨盆骨折大出血的发病机制复杂,临床上对于骨盆骨折出血位置的确定、检查方式的选择、手术方式的选择等方面尚存在争议[6],也导致临床常因为诊治方案难以确定而延误抢救时间。骨盆骨折大出血的关键在于迅速明确出血部位并尽快控制出血[7],临床常使用急诊床边彩超或骨盆增强CT检查来判断出血位置[8]。彩超可作为快速排除非骨盆出血的首选初筛检查,但无法区分动、静脉出血。骨盆增强CT则为临床治疗提供损伤的位置和范围,但由于常伴有休克导致术前难以完善该检查。止血的手术治疗方式包括:骨盆固定、介入动脉栓塞、腹膜外填塞、剖腹探查、腹主动脉球囊或钳夹阻断,当前临床中多采用骨盆外固定联合介入动脉栓塞方法骨盆骨折大出血,骨盆骨折大出血由于发病机制复杂、治疗方式存有争议,临床常因为诊治方案难以确定而延误抢救时间,且对于手术时机的选择也存在争议,因此本研究回顾性分析骨盆骨折大出血患者的临床研究资料,以探究不同手术时机对骨盆骨折大出血疗效的影响。
早期手术组输血量、输液量、休克纠正时间及住院时间均显著少于晚期手术组,早期手术组存活率显著高于晚期手术组,提示早期手术介入治疗骨盆骨折大出血疗效较好。分析可能是早期手术患者出血量较晚期手术患者少,且行栓塞治疗后使动脉出血问题得到及时控制,减少了所需输血及输液量,因此术中输血量、输液量低于晚期手术组;另外早期手术组无需大量补液,因此不易引发机体酸碱平衡紊乱,与晚期手术组相比更减轻了心、肺、肾等器官的负担,且止血及时、迅速,因此休克纠正时间及住院时间均显著低于晚期手术组。
hs-CPR、IL-6、TNF-α、CK均可反映机体炎症病变程度,骨盆骨折大出血会致患者出现全身应激反应,机体创伤面、创伤程度与应激反应成正比,当机体受到创伤性刺激或出现缺氧、缺血等时,体内细胞破损,存在于动物心、肌肉及脑组织中的CK释放入血液并随缺血的加剧而水平升高,同时,在这一刺激过程中,机体hs-CPR、IL-6、TNF-α水平也会随之升高。与治疗前比较,两组患者治疗后hs-CPR、IL-6、TNF-α、CK水平显著降低,且两组间比较,差异无统计学意义,提示动脉栓塞术可有效治疗骨盆骨折大出血,且疗效较好,可有效修复组织细胞损伤。两组患者术后并发症总发生率比较,差异无统计学意义,可见手术时机并不会对患者生理造成较大干扰。相关研究发现行栓塞治疗后由于闭合不良等问题可造成下肢麻木、臀肌坏死以及伤口感染等并发症,因此在行动脉栓塞治疗时应注意缩小栓塞范围,减少局部缺血或坏死的可能性[9]。王琦等[10]指出由于骨盆内部含有丰富侧支动脉,因此动脉栓塞安全性较高且并发症发生率较低,与本研究结果相仿。同时,由于动脉栓塞术治疗骨盆骨折大出血主要是发挥其急救、止血作用,想要进一步提升存活率也要对后续术后临床处理及与相关科室的联合治疗加以重视。
综上所述,早期手术介入可有效减少患者术中输血量、输液量,缩短患者休克纠正时间及住院时间,增加患者存活率,因此对于骨盆骨折大出血患者应及时行栓塞治疗。

