慢性心力衰竭经皮肾交感神经射频消融术临床疗效meta分析
邵婷凯, 郜俊清, 刘宗军, 李彩荣
心力衰竭(Heart failure,HF)治疗已取得重大进步,但病死率仍居高不下,5年生存率仅50%[1]。目前药物治疗是主要处理手段,多种药物有确切疗效,但仍有相当大比例患者出现症状恶化,迫切需要寻求新疗法。近年越来越多研究发现自主神经系统在HF发病和病程中起重要作用。交感神经过度激活与HF不良预后有关[2]。早在2009年Krum等[3]报道采用经皮肾交感神经射频消融术(renal sympathetic denervation,RDN)治疗顽固性高血压患者,主要通过肾动脉消融降低全身交感神经及肾素-血管紧张素-醛固酮系统(renin-angiotensin-aldosterone system,RAAS)激活,实现显著降低血压作用。既往研究证实RDN治疗高血压安全有效[4-6]。Davies等[7]2013年首次报道采用RDN治疗HF,结果显示安全有效。多项研究表明RDN治疗心律失常,尤其是HF具有一定临床效果。肾脏交感神经激活与HF发病及预后相关,自主神经调控可能是未来HF治疗的重要方向之一。目前关于RDN治疗HF的临床研究较少,尤其缺乏大样本研究报道。本文汇集现已发表的RDN治疗慢性HF随机对照试验(RCT)研究文献行meta分析,现将结果报道如下。
1 材料与方法
1.1 检索方法
计算机检索2000年1月至2020年9月RDN在慢性HF患者中应用的随机对照研究文献。通过PubMed数据库以关键词检索:“renal denervation”OR“renal sympathetic”AND“heart failure”;同时在中国学术期刊数据库(CNKI)、万方知识服务平台及维普中文期刊数据库以题名或关键词检索:“肾动脉去交感神经术”或“肾去交感消融术”或“肾去交感”,“心力衰竭”或“心衰”。
1.2 文献纳入和排除标准
纳入标准:①前瞻性RCT研究;②所有研究对象均诊断为HF(射血分数保留或不保留);③采用RDN术作为干预治疗的研究;④有单纯药物治疗作为对照组;⑤随访时间≥6个月。排除标准:①研究数据资料不完整或无法获取全文;②综述、评论、meta分析、病例报道文献;③患者样本量<10。
1.3 数据结果评价和文献可靠性鉴定
由1名评价员按预定数据从纳入的研究文献中完成提取,另1名评价员进行检查核对。提取数据包括试验研究设计、研究对象基线资料(包括一般情况、干预措施前情况)、试验研究终点指标等。评价所有研究文献中6~12个月随访期主要结果:①左心室射血分数(LVEF)变化;②6分钟步行试验(six minute walk test,6MWT)变化;③诊室血压平均收缩压(SBP)/舒张压(DBP)变化。
由2名评价员各自独立阅读研究文献标题和摘要,初步筛选并纳入相关研究;进一步阅读初筛文献全文,明确试验研究设计细节,以评价是否最终纳入。严格根据纳入和排除标准判定纳入文献。2名评价员对文献是否纳入出现意见分歧时,双方讨论或与第3名评价员商量,最终由后者对文献进行核查及质量评价[8]。
1.4 统计学分析
采用Cochrane协作网提供的RevMan 5.3软件对数据进行meta分析。按意向治疗分析方法处理资料。对所有纳入的文献中RDN组与对照组患者LVEF、诊室血压、6MWT进行分析。计数资料以比值比(OR)作为效应量表示结果,计量资料用加权均数差(WMD)和方差分析,两者均以95%CI表示。
2 结果
2.1 研究文献纳入与鉴定
从PubMed、CNKI、万方及维普数据库共检索到168篇文献,根据主题要求剔除137篇,再根据文献类型、研究对象及随机对照原则等标准剔除23篇,最后纳入文献8篇[9-16]。
2.2 文献特征
8篇文献共纳入275例患者,其中接受RDN治疗患者140例,对照组135例。8篇文献均属临床RCT研究,研究随访期均为6个月以上。8篇研究文献基本特征见表1。
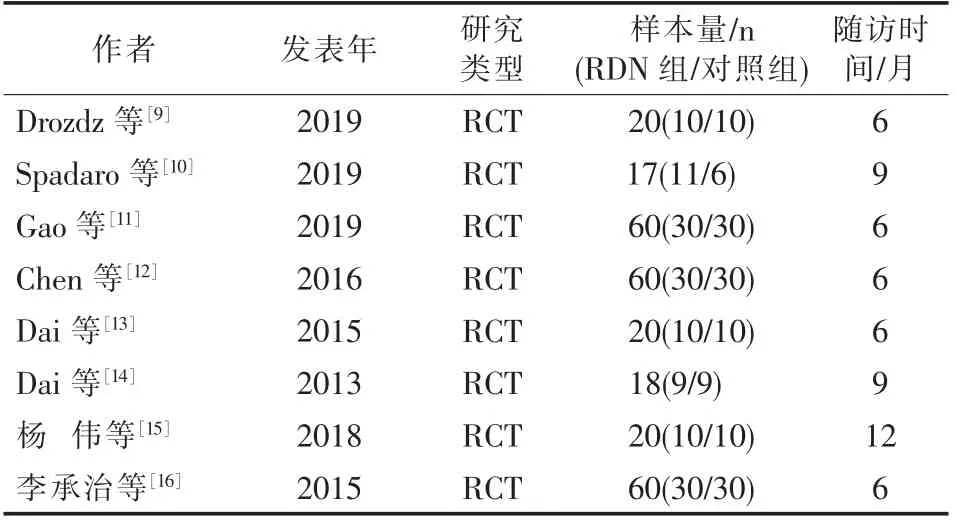
表1 纳入研究文献基本特征情况表
2.3 试验研究终点指标
随访6~12个月,8篇文献中对患者LVEF测定结果显示,RDN组LVEF值明显高于对照组,其变化为7.61%(95%CI:6.21~9.01),P<0.01,见图1;8篇文献中有6篇对6MWT测定结果显示,RDN组6MWT值明显高于对照组,其变化为1.01%(95%CI:0.73~1.30),P<0.01,见图2;有6篇对血压值测定结果显示,两组SBP变化为-0.09%(95%CI:-0.35~0.17),P>0.01,DBP变化为-0.06%(95%CI:-0.32~0.20),P>0.01,见图3。
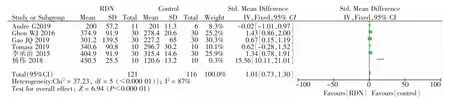
图2 RDN组和对照组治疗前后6MWT值差异森林图
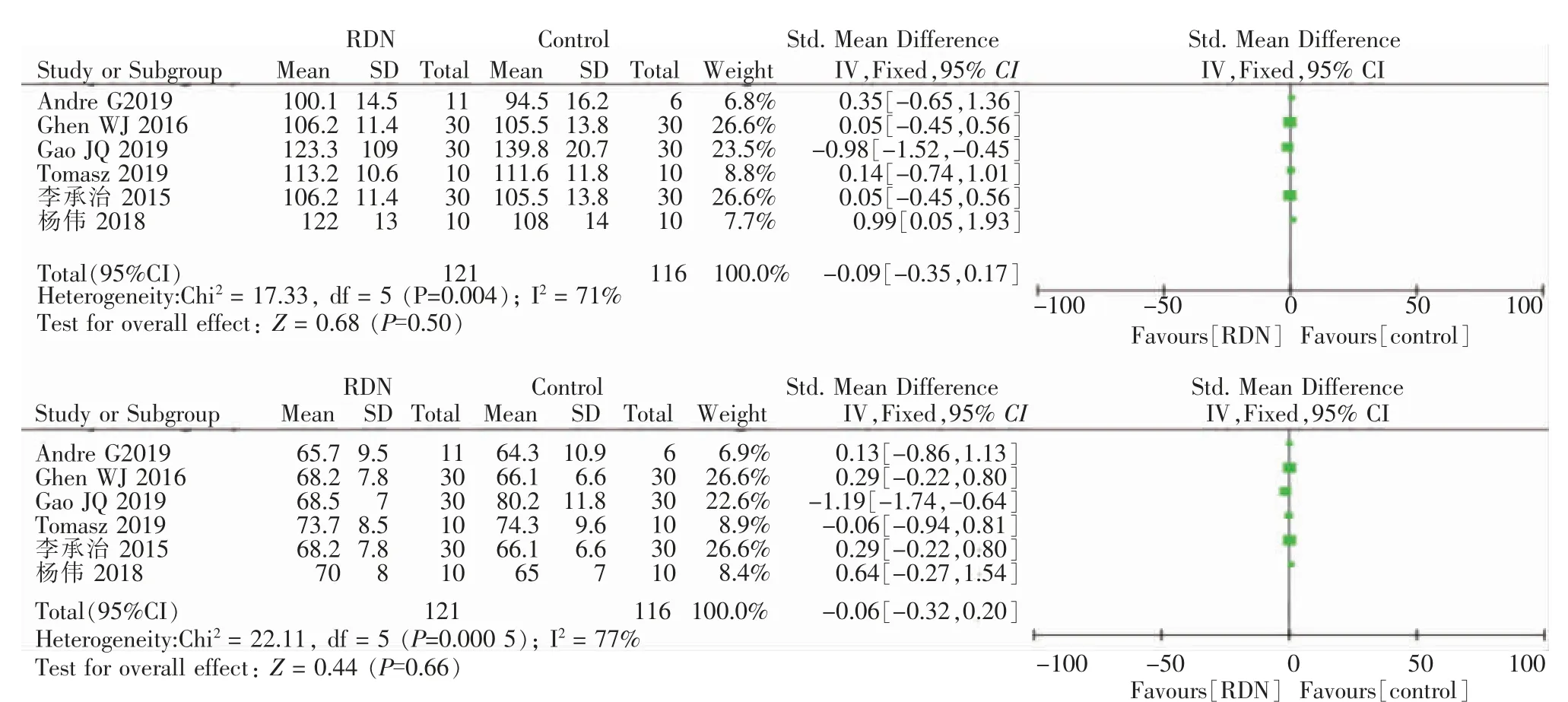
图3 RDN组和对照组治疗前后诊室平均SBP/DBP变化森林图
2.4 发表偏倚
采用漏斗图评估文献研究结果的发表偏倚,结果显示SBP和DBP在测试中显示有发表偏倚,其他结果无明显发表偏倚,见图4。
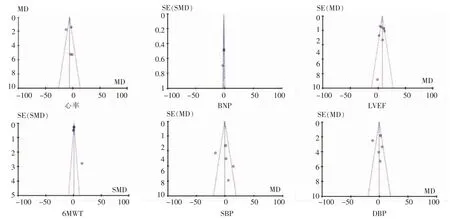
图4 评估文献研究结果发表偏倚的漏斗图
3 讨论
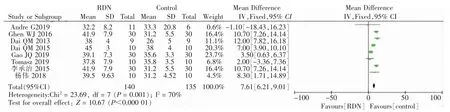
图1 RDN组和对照组治疗前后LVEF值差异森林图
高血压是常见心血管疾病的高危因素,有效控制血压可降低靶器官损害,减少心血管意外事件发生。尽管目前药物治疗高血压已足够成熟,但仍有15%~20%患者发展为难治性高血压[17],如何更好地控制血压成为一大难题。2009年、2010年先后开展的Symplicity HTN-1试验研究[3]、Symplicity HTN-2试验研究[18]发现RDN治疗高血压成效明显,RDN治疗难治性高血压逐渐成为研究热点。然而2014年Symplicity HTN-3试验研究[19]却显示RDN并不能显著降低患者血压。由于该结果未达到临床试验预期,该治疗受到质疑。不过随后几项研究[20-21]结果又再次验证RDN能安全有效地降低血压,该治疗迎来新的转折,并于2020年成功获得美国食品药品管理局(FDA)批准为难治性高血压的有效治疗手段,为高血压治疗提供了更多选择。HF特征是交感神经活性增加,RDN治疗可降低交感神经激活[3]。临床研究已报道,在交感神经活动增加情况下,基于导管的RDN可能对难治性高血压、阻塞性睡眠呼吸暂停和心律失常有益[3,20-21]。此外,有动物实验研究发现RDN可改善心功能和抑制心肌重塑[22-24]。2013年,RDN首次由Davies等[7]应用于HF临床治疗,7例患者RDN治疗后随访6个月,结果显示临床症状改善,6MWT明显提高,且随访期间无明显血压下降及不良事件发生。此后多项临床研究进一步验证RDN治疗HF的有效性和安全性[25-27]。本研究纳入8项前瞻性RCT研究文献,入选275例患者随访6~12个月,虽有其中3项研究[13-16]中报道几例轻微不良事件,如治疗后即刻观察到轻微肾动脉内皮损伤[16](随访6个月均完全愈合),但未发生急性肾动脉狭窄、夹层等严重不良事件,最重要的是该轻微不良事件与难治性高血压研究中的报道相同,说明并非RDN治疗HF患者所特有。此外,本meta分析中RDN并未显著降低血压,因为作为一重要的安全考虑因素,本组HF患者大多血压正常。RDN虽为有创治疗手段,但其安全性较高,可作为HF治疗方式。近期一项meta分析结果显示RDN治疗HF安全有效[28]。本meta分析中观察到RDN治疗潜在益处不能扩展至HF早期或射血分数(EF)保留患者。
本研究优势是基于综合全面的检索和严格的文献质量筛选,纳入的8篇文献均为RCT,可很好地说明研究结果;疗效指标明确,可直接对比RDN与单纯药物治疗HF的临床效果;干预措施相对统一,可客观反映真实结果;随访期均超过6个月,可较为准确地反映这两种治疗方法中远期有效性和安全性。局限性在于目前有关RDN治疗HF的临床研究报道仍然有限,所纳入文献属于单一研究类型;纳入研究文献较少,无法获取全文的文献未予纳入,可能会有一定偏倚;纳入文献随访时间不完全相同;样本量仍较小,因此验证强度受到一定限制。
总之,作为一种治疗慢性HF新手段,RDN安全有效,可有效改善患者心脏功能并提升运动耐量。RDN治疗HF临床研究报道目前还较少,需更多大样本临床研究加以验证。

