低分子肝素钙小剂量给药对于早发型重度子痫孕妇妊娠结局与生活质量的作用
张洁
永煤集团总医院,永城 河南 476600
早发型重度子痫通常发生于妊娠34 周之前,此疾病发生的主要原因是孕妇机体有微血栓形成、血管内皮受到损伤,从而引发机体栓塞、高凝等异常状态,导致孕妇出现胸闷、抽搐等症状,若不及时治疗,甚至可能引发多个脏器功能衰退,危及孕妇和胎儿的生命[1-2]。目前临床主要通过药物消除痉挛、降低其血压指标,常用药物如阿司匹林,硫酸镁以及低分子肝素钙等,其中硫酸镁为首选。研究发现,孕妇早期血管内皮损伤造成抗凝因子、促凝因子失调跟早发型重度子痫的发生及发展有一定的相关性,孕妇多处于血液高凝状态,并有血管微血栓形成,因此,硫酸镁单用难以取得理想效果,需以其他药物辅助治疗[3-4]。低分子肝素钙是一种典型的抗凝药物,能够使早发型子痫孕妇机体微循环得到有效改善,同时发挥降血脂、抗炎、降压、抗凝以及抗血栓等多重功效,联用硫酸镁可发挥药物协同作用,在保护孕妇血管内皮细胞、抗血栓的同时,降低出血风险,改善孕妇的临床预后[5-6]。基于此,本文研究了低分子肝素钙小剂量给药对于早发型重度子痫孕妇妊娠结局与生活质量的作用,现报告如下。
1 对象与方法
1.1 研究对象
选取2019 年6 月至2021 年1 月永煤集团总医院收治的早发型重度子痫前期90 例孕妇,随机抽取法进行对等分组,A 组(n=45),年龄(30.19±2.42)岁,年龄范围20~39 岁;孕周(31.12±1.11)周,孕周范围28~34 周;孕次(2.14±0.15)次,孕次范围1~4 次;产次(1.15±0.21)次,产次范围0~2 次;B 组(n=45),年龄(30.22±2.38)岁,年龄范围21~38 岁;孕周(31.11±1.24)周,孕周范围29~33周;孕次(2.15±0.14)次,孕次范围2~5 次;产次(1.06±0.17)次,产次范围1~2 次。两组一般资料比较,差异无统计学意义(P>0.05)。
纳入标准:孕妇均经临床诊断并符合《妇产科学》第7 版[7]早发型重度子痫前期诊断标准;胎儿状况正常;均为单胎妊娠;孕周28~34 周;孕妇及(或)近亲均表示自愿参与本次研究。排除标准:合并免疫系统或者血液病变者;肝、肾等重要脏器功能障碍者;并发重度感染者;存在高血压或糖尿病病史者;精神或认知方面有明显障碍,正常交流或沟通困难者。
1.2 方法
两组孕妇入院后给予低脂、低盐等健康饮食,同时配合促进胎肺成熟、扩容、降压、解痉、镇静等常规治疗,嘱咐患者吸氧、卧床休息。
A 组采用硫酸镁注射液(杭州民生药业股份有限公司,国药准字H33021961,规格:10 mL∶2.5 g)25%浓度开展治疗,用法用量:取硫酸镁60 mL 加入到浓度为5%的500 mL 葡萄糖溶液当中,以静脉滴注方式给药,输注速度维持于30 滴/min,1 次/d,硫酸镁每日用量不得超过30 g,坚持给药到孕妇终止妊娠前1 天。
B 组在A 组的基础上再以低分子肝素钙注射液(广东天普生化医药股份有限公司,国药准字H20 030925;规格:0.4 mL∶4 100 AXaIU)小剂量给药治疗,用法用量:低分子肝素钙以皮下注射方式给药,2 次/d,1 次给药4 100 AXaIU,终止妊娠前1 天停止用药。
密切监测两组孕妇用药期间胎心、心律、膝腱反射、凝血功能以及血压等情况,若病情控制效果不佳,发生胎儿宫内窘迫、胎盘早剥等不良情况,及时终止妊娠。若孕妇病情稳定者,可视情况于34~37 周时以剖宫产进行妊娠终止。
1.3 指标观察
(1)治疗前后,彩色多普勒超声仪对孕妇的胎盘血流动力学进行检测,包括收缩末期峰值/舒张末期峰值(S/D)、时间平均流速(TAV)、搏动指数(PI)以及阻力指数(RI)。(2)治疗前后,比较两组凝血功能指标,包括:纤维蛋白原(FBG)、活化部分凝血活酶时间(APTT)、凝血酶原时间(PT)及凝血酶时间(TT)。(3)统计两组孕妇的不良反妊娠结局发生情况。(4)采用简明健康状况调查量表(SF-36)对孕妇治疗前后的生活质量进行评价,指标包括生理职能、情感职能以及精神健康,每项指标100 分,得分越高则表示孕妇的生活质量越好[8]。
1.4 统计学方法
此研究数据全部采用SPSS 22.0 软件进行分析,计数资料表示为例(%),行χ2检验;计量数据表示为,行t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 组间胎盘血流动力学相关指标对比
治疗前,对比两组各项胎盘血流动力学指标均差异无统计学意义(P>0.05);但治疗后,B 组RI、PI 以及S/D 相较于A 组均明显更低,而TAV 相较于A 组则明显更高(P<0.05),见表1。
表1 组间胎盘血流动力学相关指标对比()
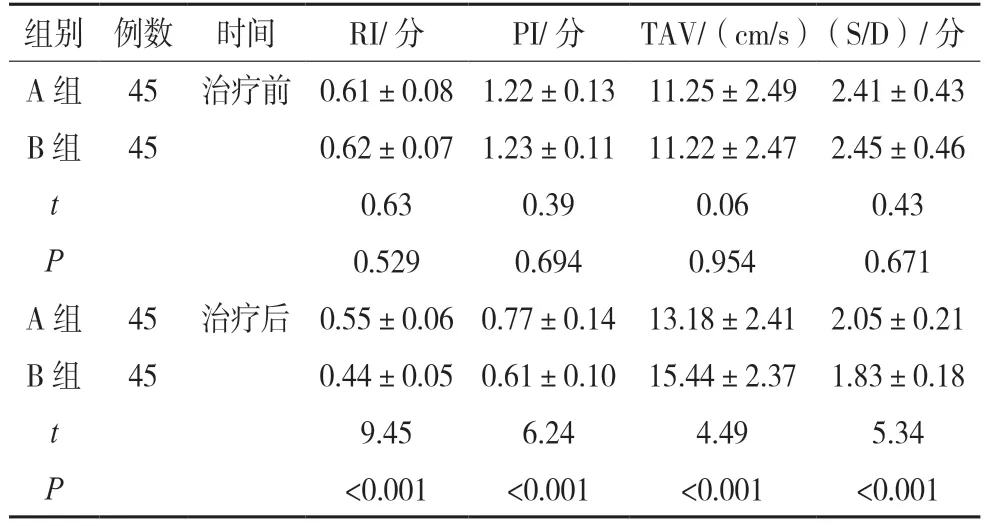
表1 组间胎盘血流动力学相关指标对比()
2.2 组间凝血功能相关指标对比
治疗前,对比两组各项凝血功能指标均差异无统计学意义(P>0.05);但治疗后,B 组FBG 相较于A 组明显更低,而APTT、PT、TT 相较于A 组则明显更高(P<0.05),见表2。
表2 治疗前后凝血功能指标变化情况比较()
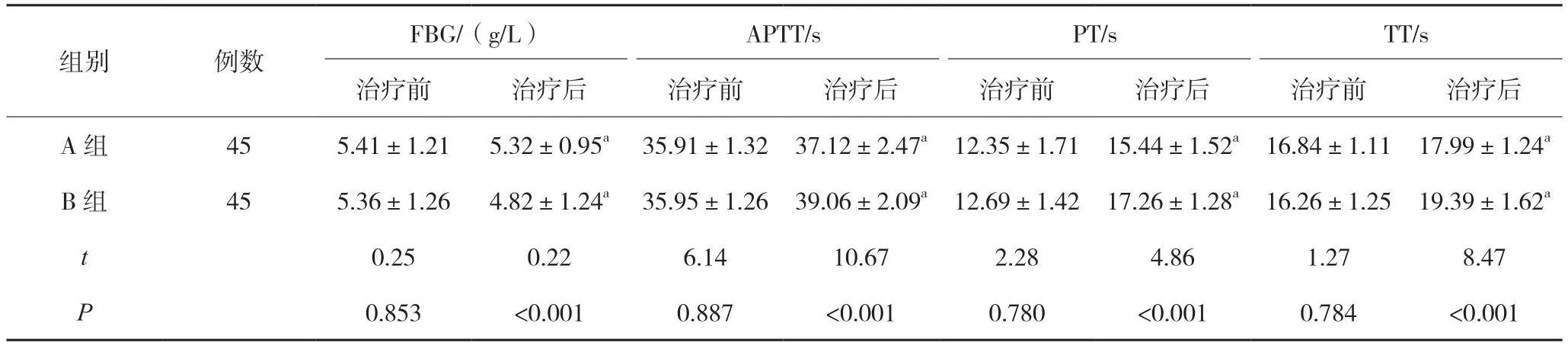
表2 治疗前后凝血功能指标变化情况比较()
注:与治疗前比较,aP<0.05。
2.3 组间妊娠结局对比
治疗后,B 组的不良妊娠结局发生率4.44%相较于A 组的17.78%明显更低(P<0.05)。见表3。
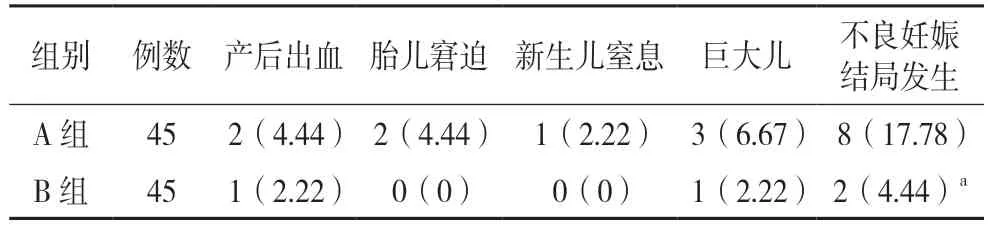
表3 组间妊娠结局对比[例(%)]
2.4 组间生活质量评分对比
治疗前,组间生理职能、情感职能以及精神健康等生活质量评分差异无统计学意义,P>0.05;但治疗后,B 组生理职能、情感职能以及精神健康各项评分相较于A 组均明显更高,P<0.05。见表4。
表4 组间生活质量评分对比() 分
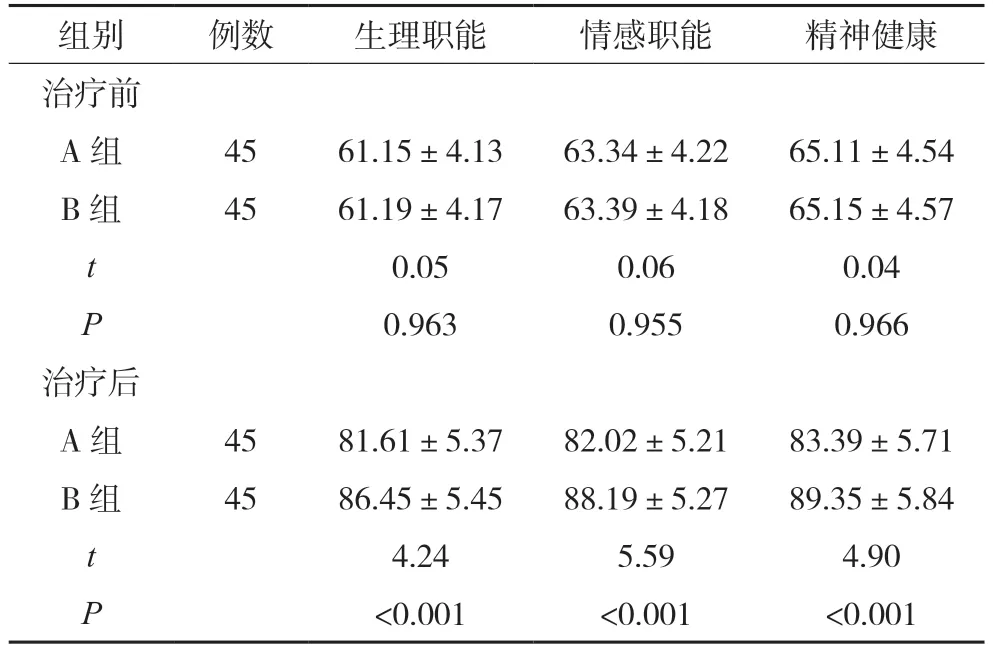
表4 组间生活质量评分对比() 分
3 讨论
子痫前期是女性妊娠期特发却常见的病例,此病在我国的发病率近几年呈逐年上升趋势[9]。而早发型重度子痫前期发病的孕周较早,是指发生在妊娠34 周以前,比较危重,如果不及时进行治疗,极有可能引发多器官功能损伤、产后出血、HELLP综合征以及胎盘功能性障碍等严重并发症,直接危害到孕妇的生命安全[10-11]。当前,临床还未完全明确关于子痫前期的具体发病机制,研究发现,凝血-纤溶系统失衡和广泛性血管内皮细胞受损是子痫前期孕妇的主要病理现象,胎盘的微循环出现下降,且母体呈现为高凝状态血液[12]。因此,临床需要积极开展有效的抗凝治疗,同时采用子痫预防和解痉治疗,给予一线药物如硫酸镁[13]。低分子肝素钙可以有效抑制凝血因子Xa、凝血酶Ⅱa 等活性,从而发挥出良好的抗凝效果,属于临床广泛应用的血栓类治疗与预防药物。低分子肝素钙生物利用度非常高,半衰期比较长,分子量又非常小,可发挥极强的抗血栓作用,以此为患者解除血液高凝状态,促进其微循环恢复,目前已经成为子痫前期孕妇治疗的最常用药物之一[14-15]。
孕妇早发型重度子痫前期,其损伤的血管内皮细胞会慢慢减弱抗凝功能,同时逐渐增强凝血功能,激活其外源性凝血途径,凝血-纤溶系统也明显失衡,血浆凝血酶原时间(PT)和活化的部分凝血酶原时间(APTT)明显缩短,纤维蛋白原(FIB)和D-二聚体(D-D)等指标水平均会升高,同时提高了血管阻力,孕妇机体状态始终维持血栓前状态,导致其胎盘RI、PI、S/D 等血流水平明显,TAV 水平随之减少,孕妇的血压水平也会随之升高[16-17]。
临床实践发现,采用硫酸镁治疗可以使早发型重度子痫前期患者局部血流恢复正常循环,有效地解除小动脉痉挛;另一方面,单独采用硫酸镁进行治疗,药物起效较慢,如果孕妇的病情较重,降血压、循环改善效果均不够理想[18-19]。小剂量的低分子肝素钙能够降低HELLP 综合征和胎盘早剥等并发症发生率,促进胎盘血液循环,恢复胎盘血流动力学指标正常,使血液黏稠度显著降低,凝血功能得到显著改善。还能够防止血管发生痉挛,它可以结合血管活性物质,抑制其活性,从而使血栓形成得到抑制,还能够抑制凝血酶原转化为凝血酶,具有抗血栓、抗凝、抗炎的作用,从而改善母婴结局[20]。低分子肝素钙是一种典型的抗凝药物,有着极长的药物半衰期,预防血栓形成,对其机体血小板聚集进行有效抑制。低分子肝素钙可以有效结合血管紧张素和血管活性物质,解除血管痉挛,对其活性进行抑制,减轻孕妇的肾脏损伤程度与血管的黏稠度,对孕妇胎盘功能进行优化,提升胎儿的血供,增强胎儿的宫内储备能力,促进胎儿生长,降低不良妊娠结局的发生风险,促进孕妇产后恢复,提高其生活质量[21-22]。本次研究也显示,治疗后,B 组的RI、PI、S/D 相较于A 组均明显更低,而TAV 相较于A 组则明显更高(P<0.05);B 组FBG 相较于A组明显更低,而APTT、PT、TT 相较于A 组则明显更高(P<0.05);B 组的不良妊娠结局发生率相较于A 组明显更低(P<0.05);而B 组的生理职能、情感职能以及精神健康等生活质量评分相较于A 组均明显更高(P<0.05)。
总之,早发型重度子痫治疗采用低分子肝素钙小剂量给药可降低不良妊娠结局发生风险,有效改善孕妇的胎盘血流动力学,提高其生活质量,效果理想值得推广。

