中老年冠心病病人血清PGC-1α、IL-17水平与新发心房颤动的关系
王培松,杨 波,伊原原,崔玉环
冠心病(coronary heart disease,CHD)是由于冠状动脉发生粥样硬化,使血管管腔狭窄或闭塞,导致心肌缺血缺氧或坏死的疾病,也是临床上常见的心血管疾病,好发于中老年人,部分病人临床表现为胸闷、胸痛、心悸等,是威胁人类健康的主要疾病之一[1]。冠心病是心房颤动常见的病因之一,研究显示,老年冠心病合并心房颤动病人的发病率呈逐年上升趋势,增加了心脑血管不良事件的发生率,且致残率、致死率较高,严重影响病人的生活质量,给家庭及社会均带来沉重负担[2]。因此,新发心房颤动的早期诊断对于改善冠心病病人的预后具有重要意义。研究表明,氧化应激和炎症等因素通过影响心脏特征性的电重构及结构重构参与新发心房颤动的形成[3]。过氧化物酶体增殖物激活受体γ共激活因子1α(PGC-1α)是调节能量代谢和线粒体生成的重要转录调控因子,与氧化应激及炎症反应密切相关,在新发心房颤动等心血管疾病的发生发展中具有重要作用[4]。白细胞介素-17(IL-17)是辅助性T细胞17分泌的一种炎性因子,参与肝、肾等多种脏器的纤维化过程,是心房发生纤维化的主要标志之一[5]。本研究检测中老年冠心病病人血清PGC-1α、IL-17水平,探讨血清PGC-1α、IL-17对中老年冠心病病人新发心房颤动的诊断价值。
1 资料与方法
1.1 一般资料 选取2017年1月—2020年1月三门峡市中心医院收治的中老年冠心病病人286例作为研究组,其中,男141例,女145例,年龄49~86(59.45±10.55)岁,根据是否发生心房颤动分为新发心房颤动组(57例)和非新发心房颤动组(229例)。选取同期于三门峡市中心医院进行体检的中老年健康者152名作为对照组,其中,男81名,女71名,年龄50~83(60.56±8.45)岁。研究组与对照组一般资料比较,差异均无统计学意义(P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准 符合第8版《内科学》[6]关于冠心病的诊断标准,并经冠状动脉造影确诊为冠心病;首次诊断为冠心病;临床诊断及心电图均排除阵发性及永久性心房颤动者;同意本研究并签署知情同意书者;年龄≥45岁。
1.2.2 排除标准 合并心脏瓣膜病、严重心力衰竭等疾病;伴有严重肝、肾等器官功能障碍;患有恶性肿瘤;患有急慢性感染等影响化验结果的相关疾病;为阵发性或永久性心房颤动者;不配合本研究者。
1.3 方法 收集研究对象性别、年龄、体质指数(body mass index,BMI)、糖尿病、高血压、高脂血症等一般资料。入院时对病人血压、心率、血脂、血糖、心功能、肝肾功能等指标进行检测,所有病人均在心脏监护室期间进行24 h持续心电监测。采集所有研究对象肘静脉血5 mL,4 000 r/min离心10 min,收集上层血清,置于-80 ℃冰箱保存待测,采用酶联免疫吸附法(ELISA)测定血清PGC-1α、IL-17水平,严格按照试剂盒说明书进行操作,试剂盒均购于武汉博士德生物科技有限公司。冠状动脉造影由专业心内科医师操作分析判断。

2 结 果
2.1 两组血清PGC-1α、IL-17水平比较 研究组血清PGC-1α水平低于对照组,IL-17水平高于对照组,差异均有统计学意义(P<0.001)。详见表1。

表1 两组血清PGC-1α、IL-17水平比较 (±s)
2.2 影响中老年冠心病病人发生新发心房颤动的单因素分析(见表2) 表2显示,新发心房颤动组与非新发心房颤动组比较,性别、BMI、糖尿病、高血压、高血脂、收缩压(SBP)、舒张压(DBP)、心率、左心室舒张末期内径(LVEDD)、左室收缩末期内径(LVESD)、胰岛素、空腹血糖(FBG)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、肌酐(Cr)、尿酸(UA)比较,差异均无统计学意义(P>0.05);新发心房颤动组年龄、左房内径(LAD)、IL-17、脑钠肽(BNP)高于非新发心房颤动组,左室射血分数(LVEF)、PGC-1α低于新发心房颤动组,差异均有统计学意义(P<0.001)。详见表2。
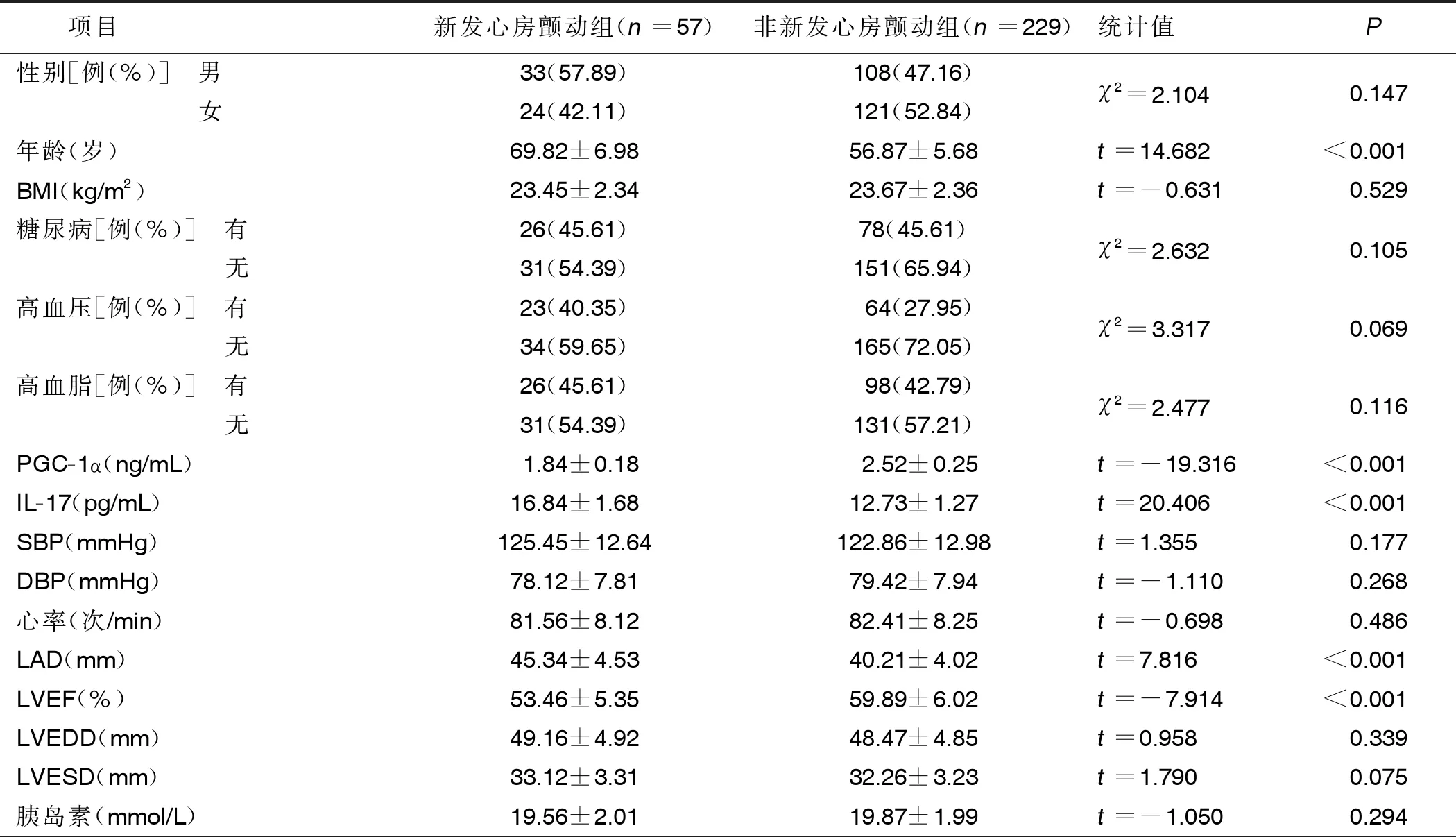
表2 中老年冠心病病人发生新发心房颤动的单因素分析
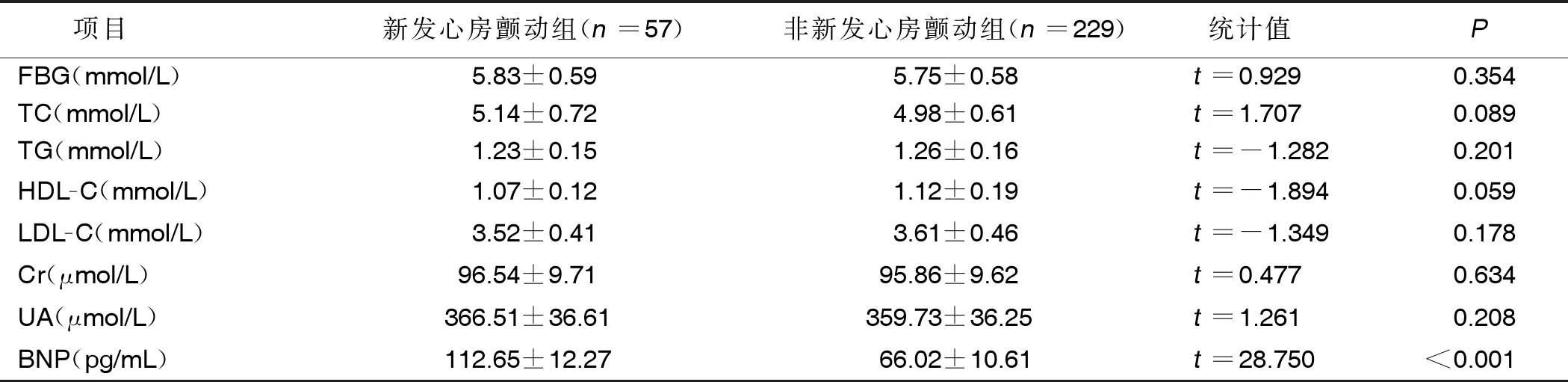
(续表)
2.3 中老年冠心病病人新发心房颤动影响因素的Logistic回归分析 将新发心房颤动作为因变量,年龄、LAD、LVEF、PGC-1α、IL-17、BNP作为自变量,进行Logistic回归分析,结果显示,年龄、LAD、PGC-1α、IL-17是中老年冠心病病人发生新发心房颤动的独立危险因素(P<0.01)。详见表3。

表3 中老年冠心病病人新发心房颤动影响因素的Logistic回归分析
2.4 血清PGC-1α、IL-17水平对中老年冠心病病人发生新发心房颤动的诊断价值 ROC曲线分析血清PGC-1α、IL-17水平诊断中老年冠心病病人发生新发心房颤动的曲线下面积(AUC)分别为0.897[95%CI(0.798,0.942)]、0.786[95%CI(0.741,0.863)],敏感度分别为89.29%、80.70%,特异度分别为89.08%、79.04%,二者联合诊断的AUC为0.943[95%CI(0.875,0.981)],敏感度与特异度分别为96.49%、94.32%。详见表4、图1。

表4 血清PGC-1α、IL-17水平对中老年冠心病病人发生新发心房颤动的诊断价值

图1 血清PGC-1α、IL-17水平诊断中老年冠心病病人新发心房颤动的ROC曲线
3 讨 论
心房颤动是临床常见的心律失常,在冠心病病人中较易发生,其发病原因至今尚未明确,可能与房内压升高、心房缺血、心房牵引力变化、氧化应激及炎症反应等因素有关,且发病率随着年龄增长逐渐升高,若长期得不到纠正,易导致血流动力学改变,诱发心肌纤维化,导致心脏重构和心功能下降,引起严重的心力衰竭和血栓栓塞等并发症,增加死亡率[7]。因此,积极寻找简单有效的预测指标,对早期识别冠心病病人出现新发心房颤动及改善预后具有积极的临床意义。本研究结果显示,年龄及左心功能在内多种因素引起的心脏动力学改变与新发心房颤动有关。郑思强等[8]研究发现,年龄≥65岁、LAD≥38 mm是体外循环下病人发生新发心房颤动的独立危险因素。高龄病人容易出现心肌纤维化与扩张等退化性改变,影响心肌的电生理特性及心房内传导系统,具体表现为心房颤动[9]。潜在的电生理学机制可能导致左心房扩大,影响心房结构使电生理传导重构,造成心房易于活化、不应期缩短及传导速度下降,进而导致新发心房颤动的诱发性增加[10]。本研究中多因素Logistic回归分析结果显示,年龄、LAD是冠心病病人出现新发心房颤动的危险因素,与吴鹏等[11]研究结果一致,提示高龄、LAD是冠心病病人出现新发心房颤动的独立危险因素。
PGC-1α主要分布于骨骼肌、心脏及肝脏等组织中,是调节细胞能量代谢的重要辅助活化因子,广泛参与线粒体生物合成等多条代谢途径,在氧化应激及炎症反应中扮演着重要角色,与动脉粥样硬化、冠心病、心房颤动等心血管疾病的发生发展关系密切[12]。Jeganathan等[13]研究发现,冠状动脉旁路移植术后出现新发心房颤动的病人PGC-1α水平较术前降低,证实PGC-1α与新发心房颤动相关。PGC-1α作为线粒体能量代谢的关键因子,一旦产生障碍将会导致电传导异常及钙失衡,使ATP生成减少,影响离子通道的开放,导致细胞内钙超载,减缓心肌局部电信号传导速度,增强异质性,促进心房颤动的发生与维持[14]。本研究结果显示,PGC-1α是冠心病病人出现新发心房颤动的独立危险因素,提示PGC-1α水平可作为冠心病病人出现新发心房颤动的预测因子。多项研究表明,炎症参与了心房颤动的发生发展及维持过程,心房细胞及间质的炎症过程可直接引起膜电位的波动,形成触发活动,减少细胞内的钙离子电流,引起心房组织电重构,使心房颤动易于维持[15]。IL-17是第3类效应性辅助性T细胞Th17细胞分泌的一种较强的促炎性因子,与多种心血管疾病的发生有关。He等[16]研究显示,新发心房颤动病人体内Th17细胞及其相关因子的表达增加,推测Th17相关细胞因子可能参与心房颤动的发病机制,可作为新发心房颤动的预测因子。Fu等[17]进行了大鼠模型动物实验,发现白细胞介素-17A(IL-17A)的表达水平与心房颤动的发展具有密切关系。本研究结果显示,IL-17是冠心病病人出现新发心房颤动的独立危险因素,提示IL-17水平可作为冠心病病人出现新发心房颤动的预测因子。此外ROC曲线分析血清PGC-1α、IL-17联合诊断冠心病病人发生新发心房颤动的敏感度及特异度较高,具有一定的临床诊断价值,血清PGC-1α、IL-17可能成为预测中老年冠心病病人发生新发心房颤动的一种新的生物标志物。
综上所述,本研究探讨了中老年冠心病病人血清PGC-1α、IL-17水平变化与新发心房颤动的关系,发现血清PGC-1α水平降低,IL-17水平升高可预测中老年冠心病病人发生新发心房颤动,可能成为预测中老年冠心病病人新发心房颤动的生物标志物,为早期发现中老年冠心病病人发生新发心房颤动提供了一定的参考价值,但血清PGC-1α、IL-17水平变化与新发心房颤动之间的具体作用机制仍需进一步深入研究。

