急性缺血性卒中患者颈动脉溃疡斑块危险因素的探索
吴正欢 史俊 黄红伟
缺血性脑卒中是大脑局部血流障碍引起的相应脑组织缺血、缺氧进而导致的短暂性或永久性神经功能缺损综合征,其具有高发病率、高复发率、高致残率、高经济负担和高死亡率等特点,近年来在我国人群的患病率以近9%的速率上升[1],而动脉粥样硬化性斑块颈动脉狭窄是导致缺血性卒中的重要原因[2]。一直以来都认为颈动脉狭窄程度是颈动脉粥样硬化性狭窄患者发生脑缺血事件的主要预测因素,但是随着进一步研究发现,脑缺血事件的发生率和病死率与颈动脉狭窄程度并不是成正相关性,而是与颈动脉溃疡斑块的关系更密切[3]。多层螺旋CT血管成像(computed tomographic angiography,CTA)可在轴、矢状面和冠状面进行多平面重建,具有较高的空间分辨率和对比度,且较核磁共振成像时间短。斑块增强造影是一个非常有价值的成像参数,能较准确地识别斑块溃疡病变。本研究的目的是进一步明确CTA在缺血性脑卒中患者颈动脉溃疡斑块诊断中的价值,并探究颈动脉粥样硬化溃疡斑块在一个大的连续队列的急性缺血性脑血管病患者中的危险因素。
1 资料与方法
1.1 一般资料
研究对象来自2020年1—12月在溧阳市人民医院住院的患者。纳入标准:(1)诊断为急性缺血性卒中;(2)年龄≥18岁;(3)入组时发病在48 h之内;(4)卒中病因考虑大动脉粥样硬化型卒中;(5)行CTA检查。排除标准:(1)严重肝、肾功能障碍者;(2)恶性肿瘤者;(3)严重贫血、甲亢或其他慢性系统性疾病;(4)行颈动脉支架置入术或颈动脉内膜剥脱术者;(5)碘剂过敏者。本研究中患者诊断符合《中国急性缺血性脑卒中诊治指南2018》中的诊断标准[4]。溧阳市人民医院医学伦理委员会讨论批准通过本研究。
1.2 方法
1.2.1 图像的获取 患者在入院后进行头颈部CTA检查(德国西门子公司Definition AS 128 层螺旋CT)。患者采取仰卧位,肩部尽量下垂,提醒患者在检查过程中避免吞咽动作,头部保持制动并屏气。扫描参数为:管压120 kV;电流300 mA;视野160 mm;层厚0.75 mm;层间距0.5 mm。为了获得对比增强图像,采用60 mL碘海醇从患者左肘部静脉注入,当造影剂到达颈动脉,且剂量达到峰值后,通过冠状位,矢状位及轴位中任一层面,对主动脉弓部至颅顶进行扫描。扫描完成后,所有的图像数据被传输到影像科专用的独立工作站上(syngovia),利用专门的颈动脉软件(Neurovascular)对图像进行多平面重建,影像评估由两位经验丰富的神经内科医生共同完成,他们每年评估至少500例颈动脉斑块。
1.2.2 斑块的评估 观察颈动脉分叉处斑块的检出率及表面形态。动脉粥样硬化病变的标准是血管壁的钙化和(或)增厚。如果斑块可见,评估斑块表面并将其分为溃疡、不规则或光滑。如果造影剂在血管腔外延伸到周围的斑块中,且至少涉及两个层面的CTA图像,斑块被分类为溃疡斑块[5]。
1.3 血液指标检测
在入组患者入院后次日清晨对其采集空腹静脉血样。血脂检验项目使用瑞士罗氏公司生产的cobas 8000全自动生化分析仪检测;C-反应蛋白(C-reactive protein,CRP)及同型半胱氨酸(homocysteine,Hcy)用日本日立公司生产的日立7600全自动生化分析仪检测,操作步骤严格按操作指南进行测试。
1.4 观察指标
收集患者的基线资料,包括年龄、性别、身体质量指数(body mass index,BMI)、文化程度、吸烟史及合并高血压、糖尿病、心脏病情况及多项血液指标。高血压病参照中国高血压防治指南2018版[6]的诊断标准:2次不同时间监测的血压收缩压≥140 mmHg和(或)舒张压≥90 mmHg,或目前正服用降压药治疗的既往高血压病患者。糖尿病符合2020年中国2型糖尿病防治指南诊断标准[7]的诊断:空腹血糖≥7.0 mmol/L、餐后2 血糖≥11.1 mmol/L、或现仍服用降糖药或注射胰岛素的既往糖尿病患者。本研究中吸烟的标准为平均每天吸烟≥5支且持续≥1年[8]。
1.5 统计学方法
连续性资料正态性检验采用K-S检验。正态分布的计量资料用(±s)表示,用t检验分析;非正态分布的计量资料采用M(P25,P75)表示,用非参数检验进行分析。采用n(%)表示计数资料,用χ2检验进行分析。检验显著水平设为双向0.05,P<0.05表示差异有统计学意义。所有的统计分析都是在SPSS 22.0统计软件包上进行。
2 结果
2.1 基线资料的比较
本研究共纳入103例连续性急性缺血性卒中患者。患者年龄55~80岁,平均为(67.6±10.2)岁,男性患者73例(70.9%)。颈动脉斑块溃疡的检出率为31例(30.1%)。按照患者颈动脉斑块的表面形态,将患者分为无溃疡组72例,有溃疡组31例,见表1。有溃疡组与无溃疡组基线资料进行单因素比较分析发现,患者平均年龄更大[(73.1±6.4)岁vs. (65.7±10.5)岁],患有糖尿病的比率更高(48.4%vs. 26.4%),血清C-反应蛋白水平(CRP)[10.5(2.50,25.2)mg/Lvs. 1.25(0.50,3.10)mg/L]更高,差异有统计学意义(P<0.05)。两组患者其他相关参数包括性别、BMI、教育程度、吸烟史、高血压病率、心脏病率、血脂水平及血清Hcy水平,两组之间的差异无统计学意义(P>0.05),见表1,组间具有可比性。

表1 两组急性缺血性脑卒中患者的一般资料比较
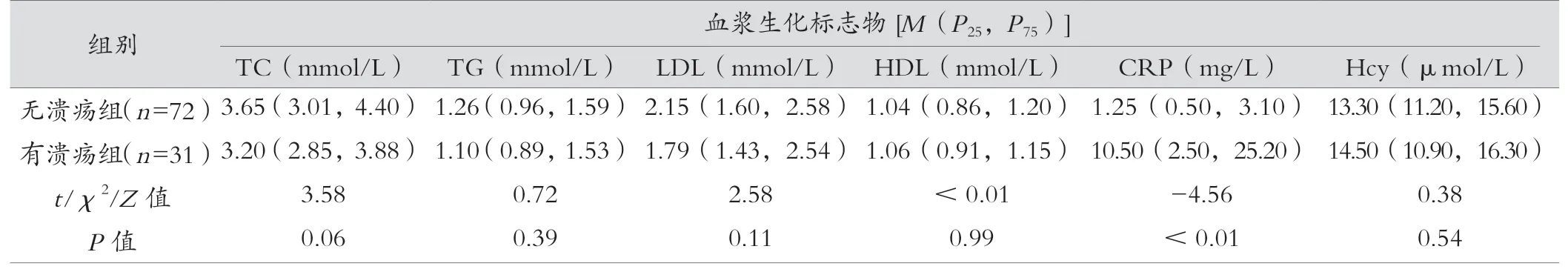
表1 (续)
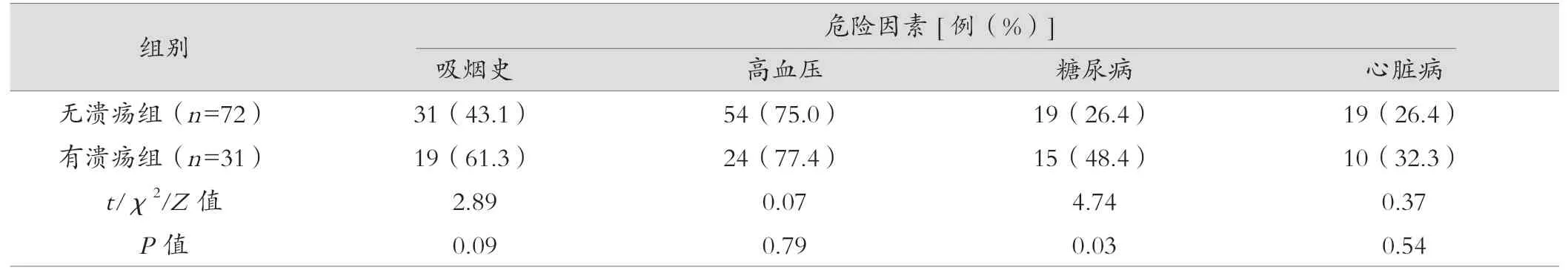
表1 (续)
2.2 颈动脉溃疡斑块影响因素的多元逻辑回归分析
通过对有溃疡组和无溃疡组进行比较,将单因素分析结果中P<0.1的参数作为自变量,包括吸烟、年龄、教育、糖尿病和CRP,纳入多元逻辑回归分析,结果发现,高龄(OR=1.08;95%CI为1.01~1.16,P=0.025)及C-反应蛋白水平(OR=1.12;95%CI为1.04~1.22,P=0.003)为颈动脉溃疡斑块发生的危险因素,其他因素对其发生无统计学意义。见表2。
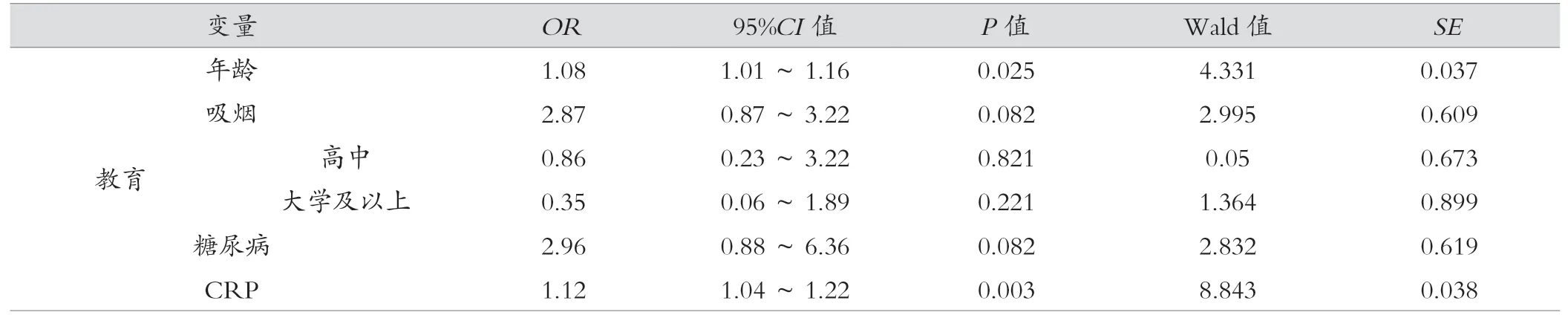
表2 颈动脉溃疡斑块影响因素的多元逻辑回归分析结果
3 讨论
近年来研究发现,急性缺血性卒中的发生与颈动脉粥样硬化斑块的形成有关,除了斑块所致的动脉管腔狭窄程度以外,斑块本身稳定性也发挥着重要的作用,回声不均的不稳定斑块,其表面覆盖的栓子容易脱落、出血,也是导致缺血脑卒中发生的主要原因之一[9],另外有研究进一步证实颈动脉斑块的稳定性对缺血性卒中的发生影响更大[10]。随着医学影像技术的不断发展,多种影像学方法对症状性颈动脉斑块进行成像分析在国内外许多研究中得到利用,如CTA、超声及磁共振成像等。在这些影像学方法中CTA相比其他检查的优势是检查时间短、扫描覆盖范围大、能够准确判断血管狭窄部位及程度、观察斑块形态及分析斑块成分、便于对血管内治疗后或支架置入后的患者进行复查,因此CTA已成为目前临床上对急性缺血性脑卒中患者进行影像学评估的最常用、最实用的检查方法[11]。近来郑凯舰等[12]研究发现观察颈动脉溃疡斑块的情况,CTA的敏感性和特异性均高于磁共振血管成像(magnetic resonance angiography,MRA),对于溃疡斑块的识别率要高于数字减影血管造影(digital subtraction angiography,DSA),同时发现随着斑块不稳定性增加,缺血性脑卒中的发生风险增加。本研究进一步证实CTA可以有效地评估动脉粥样硬化斑块的表面形态,除了可以显示血管狭窄的斑块形态,还可以评估是否有溃疡等形态学改变,进一步评价斑块的稳定性,对临床上患者治疗方案的选择起到一定指导作用。因为目前临床上颈动脉内膜剥脱术或支架植入术等是对中重度颈动脉狭窄特别是存在溃疡斑块的患者使用的主要治疗方案,对无溃疡斑块的颈动脉狭窄者常酌情选择内科保守治疗。同时本研究发现在有症状的患者中,颈动脉溃疡的检出率是30%左右,与既往研究[11]的检出率相符。
本研究针对颈动脉粥样硬化的危险因素中年龄及性别为不可干预性,BMI、教育程度、吸烟史、高血压病率、糖尿病率、心脏病率、血脂水平、血清CRP及血清Hcy为可干预性。结果显示,性别、BMI、教育程度、吸烟史、高血压病率、心脏病率、血脂水平及血清Hcy水平等与颈动脉溃疡斑块的形成无统计学意义。这些危险因素中糖尿病是动脉粥样硬化发生的传统危险因素,以往绝大多数研究都认为糖尿病是动脉粥样硬化发病的独立危险因素,并且与糖尿病病程及血糖水平存在正相关关系[13],但是同时Xu X等[14]研究表明长期糖尿病患者或空腹血糖水平较高的患者更容易出现钙化斑块,而钙化被认为是斑块相对稳定的标志。所以本研究中溃疡组与无溃疡组患者糖尿病率虽然组间差异有统计学意义,但进一步多元逻辑回归分析的结果表明糖尿病非溃疡斑块的独立危险因素,糖尿病只是动脉粥样硬化的独立危险因素。另外本研究发现伴随年龄的增大,颈动脉斑块检出率增高,其原理考虑为随着年龄的增长,血管直径随着内膜和中间层的增厚而增加,从而影响内皮和平滑肌细胞的功能和反应性,这些变化虽然未经证实会引发病变本身,但可能会加速斑块的形成[15],同时本研究还发现年龄每增加1岁,颈动脉溃疡斑块发生率将多出8%。既往有研究发现主动脉弓和头颈动脉的动脉粥样硬化表现年龄相关的相互联系,且缺血性脑卒中患者中老年患者相对于中年患者发生动脉狭窄及溃疡斑块的风险更高[16]。张晓苹等[17]曾探讨了年龄对糖代谢异常患者颈动脉斑块形成的影响,结果发现观察组(糖代谢异常)与对照组患者颈动脉斑块形成的重要独立危险因素均包括年龄。缺血性脑血管病患者发生易损斑块频率较非缺血性脑血管病患者常见且管腔重度狭窄比例大,年龄为60岁以上的患者颈动脉的易损斑块多于年龄≤59岁患者[18],以上均与本研究结果存在一致性,相对于既往研究,本研究进一步明确颈动脉溃疡斑块与年龄的线性关系,且进一步多元逻辑回归分析发现年龄是颈动脉斑块溃疡发生的独立危险因素。
本研究另表明CRP每增加1个单位,溃疡发生率增加12%。CRP是动脉粥样硬化领域研究最广泛的炎症标志物。事实上,CRP水平与疾病的发生、发展和预后都有关。它是一种急性期炎症反应物,在动脉粥样硬化炎症过程中起重要作用,缺血性脑卒中的发生多是在动脉粥样硬化基础上形成的。研究表明,它不是炎症过程的无辜旁观者和指示器,相反,它积极参与动脉粥样硬化的发病机制[19]。CRP水平已经证实是动脉粥样硬化炎症过程的一个决定因素,CRP除了是动脉硬化斑块产生的预测因子,也是动脉硬化斑块进展的预测因子[20]。研究显示CRP是溃疡斑块的独立危险因素,其原理考虑为溃疡斑块中含有多种炎性细胞,炎症细胞是炎症反应的主要参与者,而在动脉粥样斑块易损、破裂中炎症反应发挥着重要的作用,同时斑块也更易促发进一步的炎性反应,通过以上一系列的级联效应,引起炎症的继发损害以及血栓的扩大。Alvarez等[21]报道超敏C-反应蛋白(high sensitivity C-reactive protein,hs-CRP)与颈动脉粥样斑块内巨噬细胞、T淋巴细胞含量呈正相关,不稳定颈动脉斑块患者体内hs-CRP含量比稳定斑块患者高,有症状患者比无症状患者高,CRP的作用已被确定在动脉粥样硬化过程的起始、进展和最终结果中。同时本研究结果也印证了既往多因素分析证实hs-CRP作为斑块不稳定预测因子的优越性[22]。
综上所述,本研究对颈动脉溃疡斑块危险因素进行了较为全面的分析,进一步验证了CTA可以对急性缺血性脑卒中患者颈动脉斑块综合评价。本研究还发现,溃疡斑块与急性缺血性卒中患者高龄及体内CRP水平有关。其中年龄为不可干预的危险因素,随着医疗水平及物质条件提高,人口逐步老龄化趋势,高龄急性缺血性脑卒中患者发生率将进一步加大,目前针对缺血性脑卒中高龄患者的诊治及研究相对偏少,高龄急性缺血性脑卒中患者需要给予更多的重视;另外CRP作为炎症标志物,能反映体内炎症水平,体内炎症水平为可干预的危险因素,是颈动脉溃疡斑块形成的危险因素。本研究结果为缺血性脑血管事件的诊治及二级预防标准制定提供了借鉴内容。但是本研究存在样本量相对较小的问题,一些重要的结果可能在本研究中未得到显示,需要今后能有更多的样本来验证现有的结果,并探寻新的发现。

