CRP 与血常规联合检测在小儿急性上呼吸道感染中的临床价值分析
周桂桃 叶惠敏 谢哲华
小儿急性上呼吸道感染为临床儿科中较为常见的一种疾病,近年来受多种因素影响,发病率逐年攀升,大部分患儿均表现为流鼻涕、发热、鼻塞、咳嗽、打喷嚏等症状[1]。虽此疾病较为常见,但治疗上仍然存在较大难度,为确保治疗疗效,需确保诊断准确性,掌握患儿病因,实施对症干预。以往临床多采用检测血常规达到区分病原体的目的。但多种因素均会影响到WBC,如药物干预、情绪波动、温度、年龄等。因此,为提升诊断准确性,已有报道指出[2],将CRP 与血常规检测两种方式联合用于小儿急性上呼吸道感染诊断中,效果良好。现纳入60 例小儿急性上呼吸道感染患儿分组论述此观点。
1 资料与方法
1.1一般资料 选取本院2018 年3 月~2020 年1 月期间收治的60 例小儿急性上呼吸道感染患儿,采用电脑随机数字法分为对照组和观察组,每组30 例。对照组:病程1.2~6 d,平均病程(2.51±1.18)d;年龄4.1~8.3 岁,平均年龄(5.3±1.1)岁;女13 例,男17 例。观察组:病程1.3~6 d,平均病程(2.65±1.16)d;年龄4.2~8.5 岁,平均年龄(5.7±1.0)岁;女14 例,男16 例。两组患儿的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2纳入及排除标准
1.2.1纳入标准 ①患儿均接受血象检查、胸部X 线片以及病史、临床表现等综合确诊,满足《急性上呼吸道感染基层诊疗指南(实践版·2018)》[3]中小儿急性上呼吸道感染的判定标准;②患儿家属均签字接受此次检查。
1.2.2排除标准 ①无法正常配合此次检查者;②腹泻者;③重大器官异常者;④病历资料不全者;⑤合并先天性疾病者。
1.3方法
1.3.1对照组 接受常规检查,检查患儿全身状况,排除其他疾病的可能。观察其咽喉部,包含咽喉壁、软腭、扁桃体等,必要时做细菌培养。
1.3.2观察组 接受CRP 联合血常规检查,抽取患儿静脉血液3 ml,离心处理血液标本,转速3000 r/min,共10 min,用美国贝克曼AU680、日产XN2800 检验仪测定其血常规和CRP 指标。
1.4观察指标及判定标准 本研究中各项检查均由2 名检验科工作经验丰富的医生负责。CRP>10 mg/L 时,显示存在炎症。比较两组患儿的确诊率,感染因子(呼吸道合胞病毒、腺病毒、副流感病毒、流感病毒)诊断阳性率。
1.5统计学方法 采用SPSS22.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1两组患儿的确诊率比较 观察组患儿中,25 例WBC、CRP 同时增高,27 例CRP 增高,28 例WBC 增高。观察组患儿的确诊率96.67%高于对照组的70.00%,差异具有统计学意义 (P<0.05)。见表1。
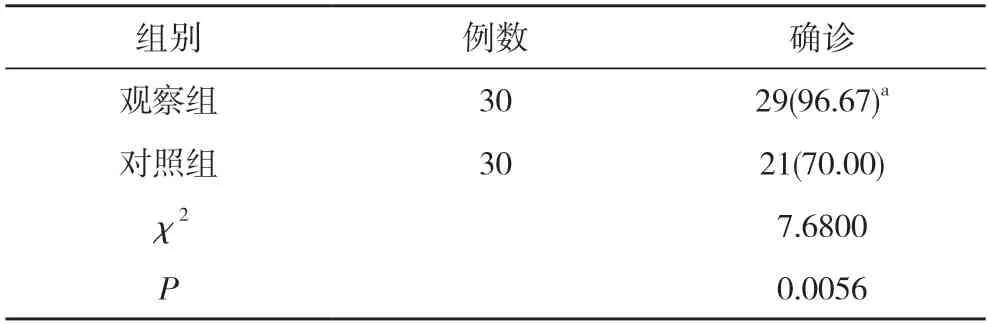
表1 两组患儿的确诊率比较[n(%)]
2.2两组患儿的感染因子诊断阳性率比较 观察组患儿的呼吸道合胞病毒诊断阳性率33.33%、腺病毒诊断阳性率33.33%、副流感病毒诊断阳性率36.67%、流感病毒诊断阳性率36.67%均高于对照组的10.00%、10.00%、13.33%、10.00%,差异具有统计学意义 (P<0.05)。见表2。
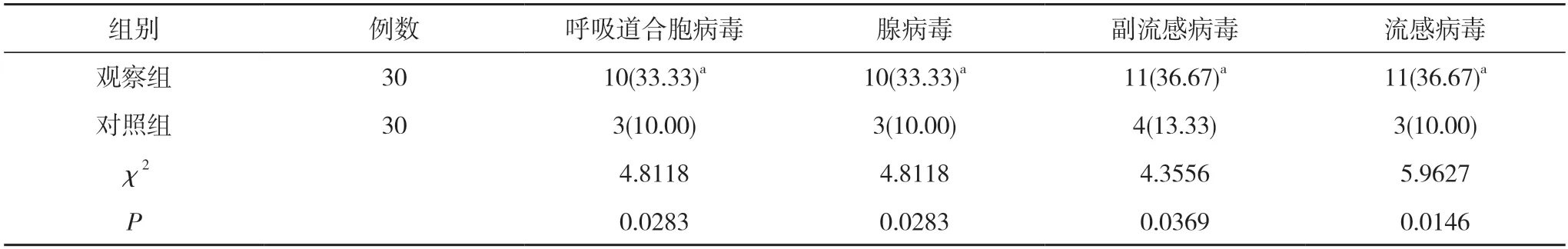
表2 两组患儿的感染因子诊断阳性率比较[n(%)]
3 讨论
急性上呼吸道感染患儿往往存在咳嗽、咳痰、发热等症状,因此,仅观察症状表现无法确保辨别、判断的准确性[4]。目前,血常规检测已在临床各疾病诊治中取得一定地位。尤其是WBC,其诊断作用较大,但此指标易受年龄、体温、情绪等因素干扰,加之针对病毒感染、细菌病毒混合感染、支原体感染等患儿[5],WBC 增高速度缓慢,长时间均处于标准范围,无法有效及时的判定病变,因此,临床在诊断小儿急性上呼吸道感染中,虽血常规检查具有必要性,但仅可为医生提供参考依据。
本研究中观察组30 例小儿急性上呼吸道感染患儿CRP 指标均出现增高状况,此与大部分小儿急性上呼吸道感染为病毒感染而导致的相应报道结果基本一致[6,7]。而经血常规和CRP 检查后,观察组患儿中,25 例WBC、CRP 同时增高,27 例CRP 增高,28 例WBC 增高。证实了WBC、CRP 两者存在较大的关联性[8,9],因此,认为联合血常规与CRP 检查对提升确诊率意义重大。同时,本研究结果显示,观察组患儿的确诊率96.67%高于对照组的70.00%,差异具有统计学意义 (P<0.05)。观察组患儿的呼吸道合胞病毒诊断阳性率33.33%、腺病毒诊断阳性率33.33%、副流感病毒诊断阳性率36.67%、流感病毒诊断阳性率36.67%均高于对照组的10.00%、10.00%、13.33%、10.00%,差异具有统计学意义 (P<0.05)。证实了CRP 与血常规联合检查的确可提升诊断准确率。小儿急性上呼吸道感染患儿因细菌感染而发病,主要表现为WBC、粒细胞比率增高,体温增高,CRP 增高[10],但因患儿各项器官未发育成熟,免疫力低,体内应激机制不完善,感染感应力低。实际病例中[11,12],患儿WBC 正常范围广,部分WBC 基数低者,虽出现轻度增高,但仍然处于正常范围内。此外,部分细菌感染WBC 变化也不太明显,非细菌感染的状况下,高热也会增高WBC,因此,仅单一测定此指标无法更准确的判定疾病。
CRP 属于肺炎链球菌非特异性的菌体多糖成分C-多糖出现沉淀反应的一种物质[13]。此指标主要为人体肝细胞在肿瘤坏死因子-α、白细胞介素-1、白细胞介素-6 等物质的刺激下而生成,此外,局部炎性反应巨噬细胞也可生成少量的CRP。正常状况下,人体每日合成CRP 大概为1~10 mg[14],而发生急性炎性反应时,每日生成量>1 g,出现感染后7 h 左右,CRP开始增高,24~48 h 后达到峰值,远超正常值的几百倍或更多。已有报道显示,CRP 增高程度与机体感染程度之间呈正性关系。若疾病得到治愈后,此指标快速降低。而感染病毒时,CRP 不增高,排除部分严重侵袭造成损伤的疱疹病毒、腺病毒等。近年来临床将CRP称为炎症标志物之一,为急性时相蛋白类的一种主要蛋白。临床在判定疑似感染或发热患儿病症时,多通过测定此指标进行判定。
综上所述,临床在检查小儿急性上呼吸道感染时,可将CRP 与血常规两种方式联合使用,检出准确率更高,可明确患儿感染因子,以及时实施对症干预,利于患儿病情恢复。

