机械通气患者镇静早期深镇静发生情况及危险因素分析
李 茜,王丽竹,邵 清,向 艳,沈兰英
浙江大学医学院附属第二医院,浙江杭州 310009
镇静是重症治疗的重要一环,可预防和治疗ICU机械通气患者躁动及其不良后果,降低生理与心理应激,保证机械通气和其他高级生命支持的有效性,提高患者的舒适性和安全性。2018年美国重症医学会(Society of Critical Care Medicine,SCCM)发布的ICU内成人患者疼痛、躁动/镇静、谵妄、制动以及睡眠中断的管理指南(pain agitation/sedation delirium immobility and sleep disruption,PADIS),2018年中华医学会重症医学分会发布的成人ICU镇静镇痛指南及2015年德国麻醉和重症监护医学会更新发布的重症医学谵妄、镇痛和镇静管理指南[1-3]中均强调对器官功能相对稳定的气管插管患者,首选浅镇静为镇静方案,并推荐Richmond躁动-镇静评分(Richmond Agitation-Sedation Scale,RASS)和镇静-躁动评分(Sedation-Agitation Scale,SAS)作为评估工具[4]。但临床上深镇静的发生率为41.0%~73.1%[5-8]。早期机械通气通常定义为机械通气最初的48 h[9]。早期深镇静与患者不良预后密切相关,如延长机械通气及ICU住院时间、增加死亡率、发生认知障碍及心理并发症等[5-6,9-10]。本研究对ICU机械通气患者镇静早期镇静深度进行回顾性分析,探讨其影响因素,以期为预防过度镇静的发生,更好地推动浅镇静的实施提供参考依据。
1 研究对象及方法
1.1 研究对象
选取2018年1月至10月入住浙江大学医学院附属第二医院ICU的机械通气镇静患者77例。纳入标准:机械通气时间>48 h;在镇痛基础上使用镇静药物,以泵注镇静类药物行镇静治疗;意识清醒,有完整的RASS评估资料的患者。排除标准:年龄<18岁;孕妇;存在中枢神经系统损伤;使用神经肌肉阻断剂,使用肌肉松驰药物,咪唑安定撤药综合征者;平均动脉压<55 mmHg,需使用大剂量血管活性药物升压治疗(去甲肾上腺持续微泵>10 μg/min 或0.15 μg/(kg·min),或持续使用多种血管活性药物);心率<55次/min(镇静前或开始镇静后24 h内);未行起搏治疗的高度房室传导阻滞;72 h以内死亡;确诊急性冠脉综合征24 h内;严重颅内高压;多发肋骨骨折(链枷胸);低氧性脑病继发抽搐;重度急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)急性期;气管切开的患者。
1.2 研究方法
1.2.1镇静深度判断标准
按照2018年美国PADIS指南定义:浅镇静水平为患者可唤醒并能配合执行简单动作,即睁眼、眼神交流、伸舌、握拳、扭动脚趾5个动作中能做到3个。深镇静指患者对疼痛无反应[1]。以RASS为评分工具,-2~1分为浅镇静,<-2分为深镇静,≥2分为躁动[4]。
1.2.2资料收集
由研究组设计资料收集表,内容包括基本信息:性别、年龄、BMI、使用苯二氮卓类药物、高血压或糖尿病病史、急性生理与慢性健康评分(Acute Physiology and Chronic Health Evaluation Ⅱ,APACHE Ⅱ)、滥用酒精史、疾病分类、入科前镇静、肝肾功能、镇静药种类、咪达唑仑注射液用量、躁动(患者躁动后分析原因,遵医嘱处理后患者恢复镇静状态记为1次)。RASS评分(镇静药用药开始时每15 min评估1次至1 h之后每2 h评估1次)。
1.2.3质量控制
由两名研究者通过电子综合信息平台进入病历系统,查阅患者电子病历及护理记录单,双人核对后收集基本信息资料,并再次核对床边评估简表内容,确认无误后录入数据。ICU所有医护人员均接受过镇静相关培训,并取得镇静资质。本研究已获得医院伦理委员会批准。
1.3 统计学方法
采用SPSS 23.0 软件进行统计分析,正态分布定量资料采用均数±标准差表示,非正态分布的定量资料采用中位数(四分位间距)表示,计数资料采用百分比表示;正态分布定量资料两独立样本的比较采用t检验,非正态分布定量资料两独立样本的比较采用非参数Mann-WhitneyU检验;两组定性资料的比较采用x2检验;多因素分析采用二元Logistic回归分析,变量筛选采用前进法,纳入水准为双侧,P<0.05认为差异有统计学意义。
2 结果
2.1 机械通气患者镇静早期深镇静发生情况
在机械通气开始的48 h内,对77例患者共进行1 986次RASS评估,其中983次RASS<-2分,912次RASS为-2~1分,91次RASS≥2分。77例患者中有44例(57.14%)发生了深镇静,33例(42.86%)发生了浅镇静。
2.2 影响深镇静发生的单因素分析
根据患者镇静程度分为浅镇静组33例、深镇静组44例,两组患者一般资料见表1。单因素分析显示使用苯二氮卓类药物、高血压或糖尿病病史、APACHEⅡ评分、肾功能、咪达唑仑注射液用量与深镇静的发生差异有统计学意义(P<0.05),见表1。
2.3 影响深镇静发生的多因素分析
将单因素分析中有统计学意义(P<0.05)的因素作为自变量,深镇静发生与否作为因变量(发生浅镇静=0,发生深镇静=1),进行二元Logistic回归分析,赋值方式见表2。结果显示使用苯二氮卓类药物、有高血压或糖尿病史、APACHEⅡ评分高是机械通气镇静患者早期深镇静发生的危险因素。按其影响大小排列的顺序为使用苯二氮卓类药物、高血压或糖尿病病史、APACHEⅡ评分,见表3。
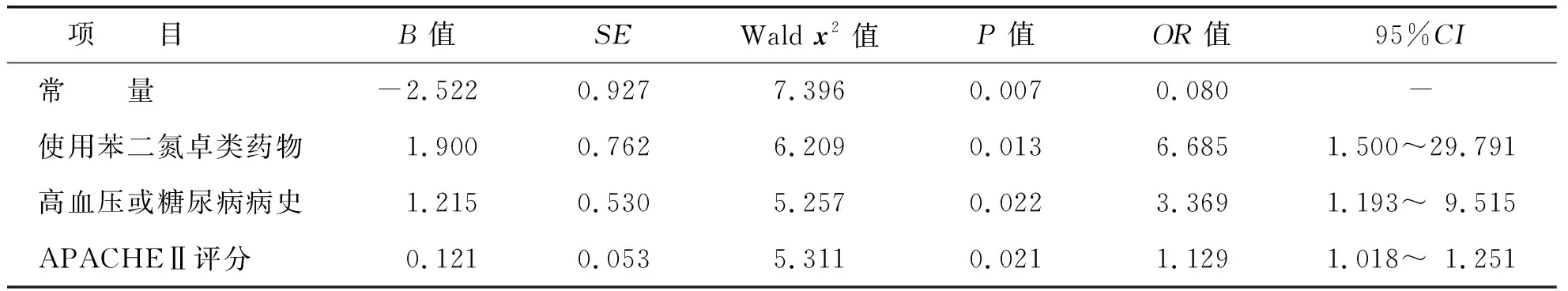
表3 机械通气患者镇静早期(48 h内)深镇静发生的Logistic回归分析
3 讨论
3.1 机械通气患者镇静早期深镇静发生情况分析
本研究显示机械通气患者镇静早期有57.14%患者发生了深镇静,低于李玉伟等[8]的研究,其研究中268例机械通气患者,在入院48 h内 196例(73.1%)患者出现过度镇静。国外一项对急诊科镇静实践的研究显示171例急诊患者在入院后第1天深镇静比例高达53.8%[6],与本研究结果相似。Stephens等[11]对2012年至2017年间发表的9项研究(包括随机对照试验、前瞻性和回顾性队列分析、横断面研究等,总计4 521例患者)进行的系统评价显示早期深度镇静的发生率为34.7%,范围为19.6%~80.6%。镇静早期深镇静发生率的差异较大,可能与近几年浅镇静、“eCASH”理念[12]的普及有关。此外研究样本量、镇静评估的方法及频次的异同均有可能使研究结果出现差异。危重患者病情复杂,随时可能出现病情变化,其镇静状态亦可能在不断变化中。
3.2 影响深镇静发生的因素分析
3.2.1使用苯二氮卓类药物
苯二氮卓类是目前临床常用的镇静药之一,能增强γ氨基丁酸神经传递功能和突触抑制效应,抑制中脑网状结构对皮层的激醒,抑制边缘系统神经元活动,发挥催眠、遗忘、抗焦虑的作用。这类药物包括有咪唑安定、地西泮、咪达唑仑和劳拉西泮等。本研究显示使用苯二氮卓类药物可使深镇静发生率增加到6.685倍(95%CI:1.500~29.791)。非苯二氮卓类药物如丙泊酚在体内快速清除仅需34~64 min,右美托咪定在体内的清除半衰期为1.8~3.1 h,而苯二氮卓类药物如咪唑安定清除半衰期为3~11 h,地西泮半衰期更长,达20~120 h[2]。较长的半衰期使苯二氮卓类药物更易在体内造成药物蓄积、代谢缓慢,尤其是老年患者更容易加深镇静程度,从而进一步延长机械通气时间及住院时间。研究显示苯二氮卓类药物会明显延长ICU住院时间和机械通气时间[2]。也有研究表明,相对于苯二氮卓类药物,非苯二氮卓类药物可降低谵妄发生率和缩短其持续时间[13-15]。虽然苯二氮卓类药物半衰期更长,易造成药物蓄积,使患者处于深镇静状态,延长唤醒时间,增加机械通气及住院时间,但其在治疗期间使用丙泊酚和(或)右美托咪定不能有效镇静、极度躁动、癫痫发作、酒精戒断等患者中起着重要作用,也可以联合其他镇痛镇静药使用以降低彼此不良反应[12]。
3.2.2高血压或糖尿病病史
本研究显示有高血压或糖尿病病史可使深镇静发生率增加到3.369倍(95%CI:1.193~9.515)。疾病的发生发展过程中药动力学亦在变化,主要涉及相关的药物代谢酶和药物转运体(drug metabolizing enzymes and transporters,DMET)在病理过程中发生的异常调控[16-17],以及由此引起的药效与毒性的改变。疾病状态下参与药物代谢的酶活性和基因表达多数呈下调状态,可引起药物清除减慢和不良反应的发生[18]。糖尿病是一种常见的慢性疾病,由于长期糖代谢紊乱导致机体多种DMET的表达和功能发生了变化,药物Ⅱ相代谢酶的调控也受到糖尿病进程的影响[19]。此外,高血压与糖尿病会引起不同程度的代谢异常,特别是脂质代谢,从而促成一定程度的肥胖[20-21]。研究证明,肥胖因素可改变丙泊酚和盐酸右美托咪啶的药代动力学特征,会增强镇静效力,在使用时应减少用量[22-25]。
3.2.3APACHEⅡ
本研究显示 APACHEⅡ评分每增高1分,深镇静发生的危险增高到1.129倍(95%CI:1.108~1.251)。APACHEⅡ评分是评估ICU患者病情严重程度及预后的重要指标,是用量化的标准来反映疾病严重程度[26]。评分越高疾病越严重,疾病产生的应激对机体生理功能的影响越大,越容易并发低心排血量综合征、心律失常、急性肾功能损伤、肝功能损伤等,患者的治疗及有创操作增加,疼痛、不舒适等不良刺激增加,镇静治疗就显得尤为重要。为防止患者躁动,缓解其疼痛,避免患者与呼吸机不同步,往往需要增加镇静剂量或单次静脉给药剂量,因此较难达到理想的浅镇静目标。重复多次给药也可能会导致患者在镇静不足和镇静过度之间波动。同时低心排血量综合征、急性肝肾功能损伤都将影响镇静药物在体内的代谢水平,引起不同于正常状态下镇静的复合剂量与维持剂量,在剂量的不断调整与摸索过程中易增加深镇静的发生率。
3.3 局限性
本研究仅选取了单中心监护室中机械通气镇静患者,由于科室常规、文化氛围等的原因可能使得某方面存在共性问题,从而产生一些偏颇。此外,样本量偏小可能对统计效能有部分影响,下一步还应扩大样本量,开展多科室多中心的研究。本研究科室中所有医护人员均接受过镇静相关培训,并取得镇静资质,而对于如何去实时监测医护人员浅镇静执行力尚未进行更好的探讨,而执行力问题可能是造成深镇静的一个重要因素。

