止凝血指标变化与儿童初诊急性淋巴细胞白血病出血的关系
周妮娜,顾健辉,杨治平,盛 俞,姜 荣
0 引 言
完整的止血机制,需要机体的血管、血小板、凝血及纤溶系统共同完成,儿童的止凝血系统不完善,血小板和凝血因子及抗凝因子水平低,急性淋巴细胞白血病(acute lymphoblastic leukemia,ALL)患儿常常合并出血、血栓及明显的凝血功能障碍甚至弥散性血管内凝血(disseminated intravascular coagulation,DIC),一旦发生,DIC进展快,病死率高[1]。在儿童ALL中DIC进展隐匿,了解ALL患儿的止凝血功能状态,可及时发现出血倾向及预防DIC发生。止凝血状态主要由血小板(platelet,PLT)和凝血抗凝血及纤维蛋白溶解系统决定[2],不仅PLT计数可提示出血可能,凝血酶原时间(prothrombintime,PT)、部分凝血活酶时间(activated partial thromboplastin time,APTT)、血浆纤维蛋白原(plasmafibrinogen,FIB)和血浆抗凝血酶Ⅲ(Plasma antithrombin,AT-Ⅲ)等止凝血指标变化可能也与出血存在关联,其水平的改变同样能够提示是否有出血、血栓形成甚至发生严重并发症DIC的可能[3-4]。为明确ALL患儿出血与止凝血指标的关系,指导临床ALL患儿的病情预测与治疗,本研究将着重分析上述止凝血指标与ALL出血的关系以及ALL出血的影响因素。现报道如下。
1 资料与方法
1.1 临床资料本研究为前瞻性研究,选取2015年1月至2021年1月在我院确诊的41例ALL患儿作为观察组;选取同期行健康体检的41例儿童作为对照组。诊断标准:符合《血液病诊断及疗效标准》[5]中关于儿童ALL的相关诊断依据。观察组纳入标准:①入组患儿符合ALL诊断;②为初次确诊ALL;③未合并代谢性疾病。对照组纳入标准:①非ALL患儿;②未合并血液系统和代谢性疾病;③生命体征平稳。排除标准:①合并恶性肿瘤或全身严重感染;②心、肝、肾等重要器官功能异常;③入院前3个月接受免疫抑制剂治疗;④接受升血小板等相关药物治疗;⑤合并癫痫或精神异常。41例ALL患儿依据是否出血分为出血亚组18例和未出血亚组23例。出血亚组患儿依据出血严重程度[6]分为1级出血者7例:皮肤黏膜瘀斑、牙龈或鼻腔轻度出血,尿检红细胞阳性且大便隐血试验为阳性。2级出血者11例:大片皮肤瘀斑及穿刺部位出血,鼻腔或牙龈出血不止,或有眼底、颅内的出血,肉眼可见血尿、黑便。观察组41例,男22例,女19例;年龄4~13岁,平均(7.85±1.86)岁。对照组41例,男24例,女17例;年龄4~11岁,平均(7.44±1.80)岁,观察组与对照组一般资料比较差异无统计学意义(P>0.05);1级出血者7例,男4例,女3例,年龄7~10岁,平均(7.68±0.51)岁。2级出血者11例,男6例,女5例,年龄4~13岁,平均(7.93±1.24)。不同出血程度分组患儿一般资料比较差异无统计学意义(P>0.05)。本研究经本院医学伦理委员会审核(批准号:2022-K067-01),所有入组患儿及家属已签署知情同意告知书。
1.2 方法
1.2.1 临床资料收集收集ALL患儿的一般病情资料,询问并记录患儿年龄、性别情况;所有患儿均行临床体检和彩超检查,确定是否有肝脾肿大情况。
1.2.2 实验室指标测定抽取所有研究对象就诊当日内空腹静脉血5 mL,血液细胞分析仪(贝克曼库尔特公司生产,UniCel DxH)检测PLT和白细胞计数(white blood cell count,WBC)。凝血功能指标采用血液凝血仪(由日本sysmex公司生产,CA-700)及配套的Dade Behring试剂检测。分离血浆,用109 mmol/L枸橼酸钠抗凝剂 9∶1抗凝,室温下3000×g离心 8 min,分离获得血小板血浆待检,D-二聚体(D-dimer,D-D)和纤维蛋白原降解产物(fibrin/fibrinogen degradation products,FDP)采用免疫比浊法检测,PT、APTT、血浆凝血酶时间(thrombin time,TT)及FIB采用凝固法检测,采用流式细胞术测定检测原始细胞比例;AT-III采用发色底物法检测。所有操作方法均严格按照试剂盒内说明书进行。

2 结 果
2.1 观察组与对照组止凝血功能指标对比观察组与对照组APTT、AT-III和TT水平差异无统计学意义(P>0.05),观察组PLT水平低于对照组,PT、FIB、D-D、FDP水平均高于对照组,差异有统计学意义(P<0.05),见表1。
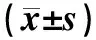
表1 急性淋巴细胞白血病患儿与健康儿童止凝血功能指标对比
2.2 出血亚组与未出血亚组临床资料比较出血亚组与未出血亚组年龄、性别,脾、肝脾肿大例数以及APTT、AT-III和TT水平比较差异无统计学意义(P>0.05),出血亚组PLT低于未出血亚组,PT、FIB、D-D、FDP水平和WBC及原始细胞比例均高于未出血亚组(P<0.05),见表2。
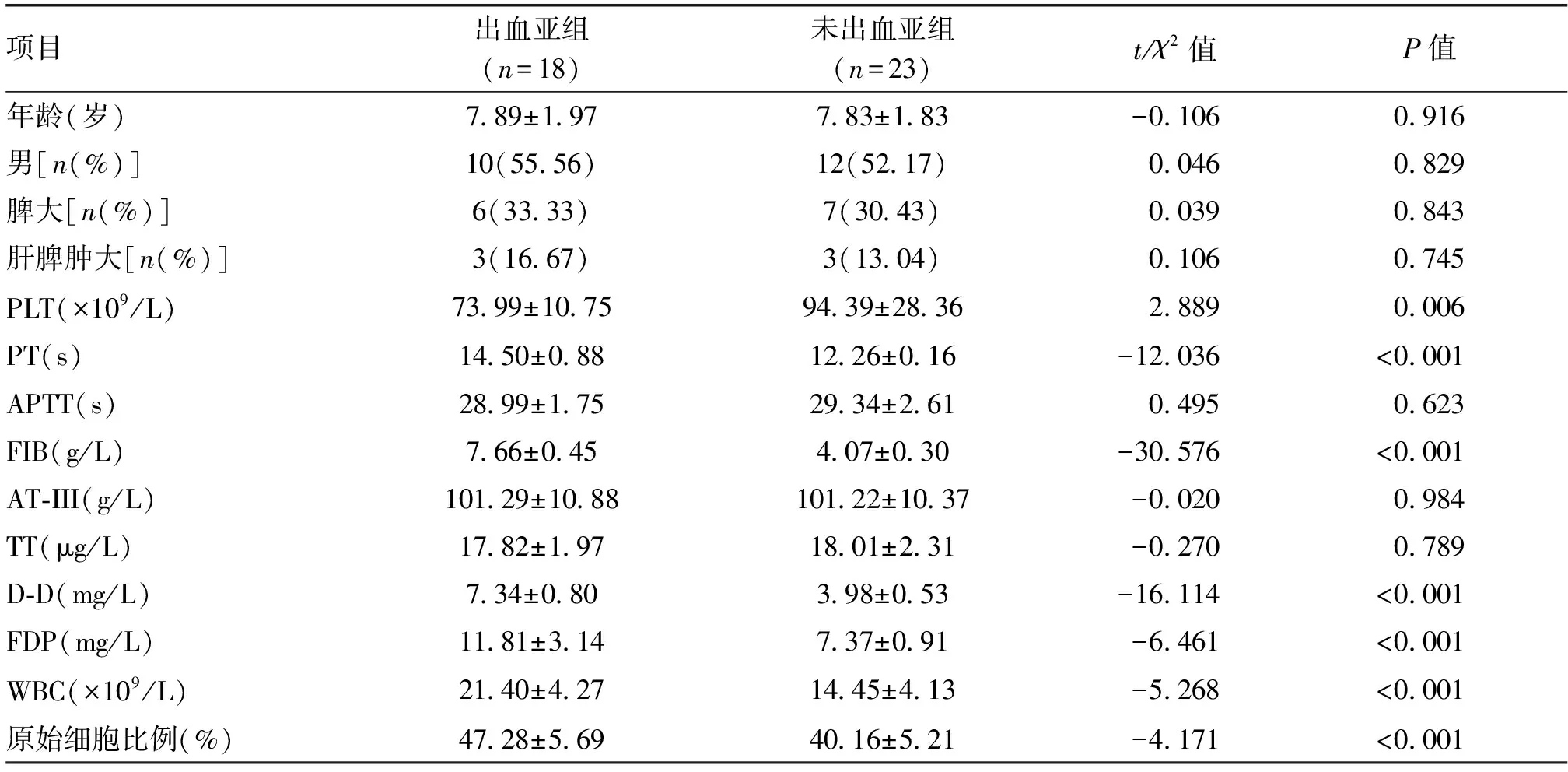
表2 急性淋巴细胞白血病患儿出血亚组与未出血亚组临床资料比较
2.3 不同出血程度分组止凝血指标比较2级出血者ALL患儿PLT低于1级出血者患儿,PT、FIB、D-D、FDP水平和WBC及原始细胞比例均高于1级出血者患儿,差异均有统计学意义(P<0.05),见表3。
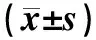
表3 急性淋巴细胞白血病患儿不同出血程度分组止凝血指标比较
2.4 不同止凝血指标与出血等级的关系Spearman等级相关结果示,PLT与ALL出血等级呈负相关(r=-0.416,P<0.05);PT、FIB、D-D、FDP、WBC和原始细胞比例与ALL出血等级呈正相关(r=0.427、0.486、0.455、0.433、0.409、0.507,P<0.05)。
2.5 多因素Logistic回归分析ALL出血的影响因素Logistic多因素回归分析示,WBC增高不是ALL出血的危险因素(P>0.05);PLT下降、PT、FIB、D-D、FDP升高和原始细胞比例增加是ALL患儿出血的危险因素(P<0.05),见表4。
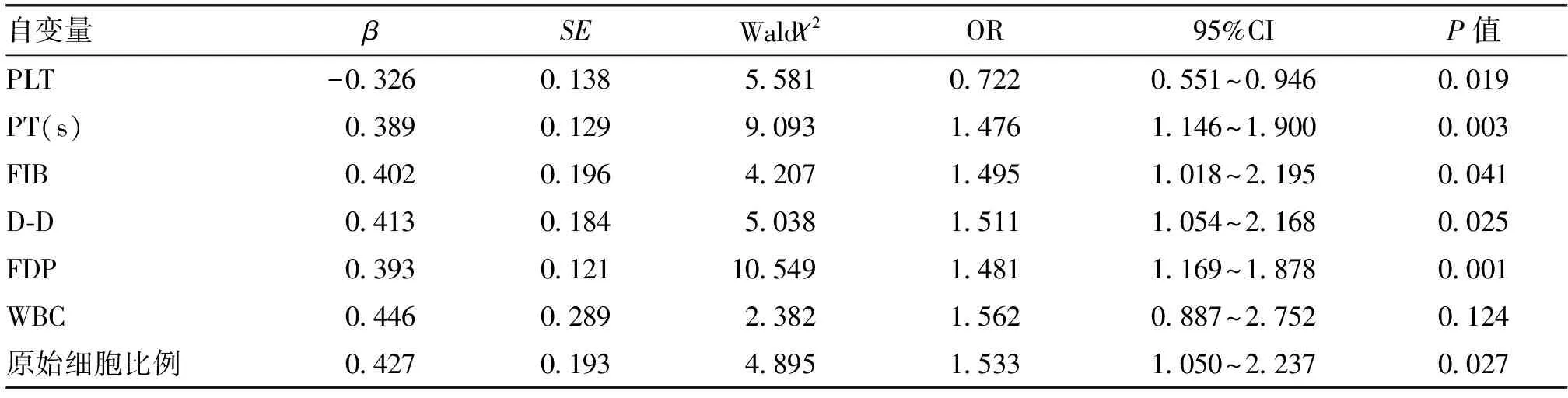
表4 多因素Logistic回归分析ALL出血的影响因素
3 讨 论
随着化疗方案的不断完善及支持治疗的进步,ALL患儿因肿瘤相关性死亡越来越少,而严重出血是初诊ALL患儿主要死亡原因之一[7-8]。本研究表明,ALL患儿PLT水平低于对照组,PT、FIB、D-D、FDP水平均高于对照组,说明白血病止凝血功能异常机制复杂,常伴有多个指标的水平异常。考虑出现凝血纤溶功能异常主要有以下几个原因:白血病细胞在自身免疫机制或接受化疗的作用下释放自身的促凝物质,体内异常增殖的细胞能够加剧血管内皮细胞的损伤,通过上述多种机制激活凝血纤溶系统[9],PT水平升高说明出血风险增加;机体血管内皮细胞在遭受损伤后释放大量纤溶酶原激活物引发纤溶亢进;白血病细胞可分泌弹性蛋白酶和相关的炎性因子,减少纤溶系统抑制物的含量,进一步加重纤溶亢进[10]。FIB、D-D和FDP水平作为纤溶活化的重要指标,其水平明显升高,提示止凝血功能的紊乱。而ALL患儿体内往往合并有继发性的感染,病原体本身及其分泌的毒素加重血管内皮损伤[11],释放组织因子抑制血小板的聚集,导致PLT水平的下降。
Cate等[11]研究报道,DIC在ALL患儿中发病隐匿,发病率为8.5%~25%。王猛等[12]研究表明ALL合并DIC患者常伴有凝血与纤溶功能的紊乱,凝血功能障碍是导致患者出现不良预后的重要因素。本研究结果表明ALL出血亚组与未出血亚组年龄、性别、脾、肝脾肿大例数比较差异无统计学意义,出血亚组PLT低于未出血亚组,PT、FIB、D-D、FDP水平和WBC及原始细胞比例均高于未出血亚组,这也进一步说明了ALL患儿病情出血进展与体内凝血和纤溶功能失衡密切相关,前期DIC症状隐匿,且常规凝血指标也无明显变化,这是出血亚组与未出血亚组APTT、AT-III和TT水平无明显差异的一个重要原因;ALL患儿出血和抗凝系统均有一定异常,通常表现为凝血系统活性的增强和抗凝系统的减弱,因此出血亚组PLT低于未出血亚组,PT、FIB、D-D、FDP水平和WBC及原始细胞比例均高于未出血亚组,提示对于ALL患儿出血和合并DIC需要综合多个凝血指标进行全面评价。
既往研究数据表明,白细胞计数、FIB、肌酐等是白血病患者早期死亡的独立预测因素[13]。本研究着重分析了止凝血指标与出血的关系,发现PLT与ALL出血等级呈负相关;PT、FIB、D-D、FDP、WBC和原始细胞比例与ALL出血等级呈正相关,且PLT下降、PT、FIB、D-D、FDP升高和原始细胞比例增加是ALL患儿出血的危险因素,说明及时监测ALL患儿止凝血指标变化对于判断病情进展有重要作用。分析原因为PLT作为评估凝血功能的重要指标,其水平的降低提示血小板数量减少或血小板的聚集减少,加剧机体出血的风险[14];PT水平是评估外源性凝血途径的主要指标,其水平的升高提示凝血时间延长,出血风险增加;ALL患儿白血病细胞可分泌弹性蛋白酶和相关的炎性因子,加剧纤溶亢进,导致FIB和WBC水平的升高;有研究证实, D-D升高反映高凝状态和继发纤溶激活,说明体内有微血栓形成[15]。D-D的检测可提示活动性纤溶的存在,对血栓形成性疾病具有早期快速诊断价值,是直接反映凝血酶和纤溶酶生成的理想指标。目前公认D-D作为体内高凝状态和纤溶亢进的分子标志物之一,对 DIC和血栓形成等并发症的诊断具有重要参考价值,D-D的测定具有高敏性,能更早地预测患儿血液的高凝状态。FDP是纤维蛋白原在凝血酶和纤溶酶作用下降解产生,其中纤溶酶起主要作用,FDP升高提示纤溶亢进,其敏感性和特异性亦较高[16]。说明ALL患儿体内存在纤溶酶活性增高,可能和白血病细胞分泌释放组织纤溶酶原激活物(tissue plamnipen activator,tPA)有关。初诊时骨髓中原始细胞的比例代表了肿瘤负荷的高低,随着肿瘤负荷程度的增加,白血病细胞所表达的促凝及抗凝紊乱更显著,从而表现为更大程度的凝血功能异常[17]。
本研究中Logistic回归分析示,WBC不是引发ALL患儿出血的影响因素,这与裴艳茹等[18]研究结论存在差异,另外,Tang等[19]研究将7640名ALL患儿作为研究对象,结果证实WBC≥50×109/L是中枢神经系统不良事件的危险因素,本研究中出血亚组患儿WBC尚未达到上述临界值,这可能是本研究中WBC与初诊ALL患儿出血风险无明显关联的主要原因,考虑也与本研究中纳入的患儿较少,以及随访时间局限有一定关系。研究报道组织因子(tissue factor,TF)tPA等指标的异常,也会造成凝血纤溶功能紊乱[20]。本研究中尚未对上述指标进行分析,后续将会进一步扩大样本容量并收集更为全面的指标对ALL患儿出血的影响因素进行深入探讨,为预防进一步DIC的发生和提高患儿生存质量提供指导。
综上所述,初诊ALL患儿出血与PLT呈负相关,与PT、FIB、D-D、FDP、WBC和原始细胞比例呈正相关,PLT下降、PT、FIB、D-D、FDP升高和原始细胞比例增加是ALL患儿出血的危险因素,临床需提高对上述指标的监测和干预。

