多学科协作康复护理干预对老年冠心病患者心理状态、运动耐力及心功能的影响
袁 静
安钢总医院骨二科,河南 安阳 455004
冠心病主要是由冠脉壁上斑块堆积所致,随着人口老龄化加重,生活习惯的转变,其发病率近一步上升。冠心病患者常表现出胸部压迫、胸痛等临床症状,随着病情进行性发展,危及生命安全[1-2]。手术作为临床常用的干预措施,能够改善患者心功能,缓解其临床症状[3]。然而老年人多合并多种基础疾病,对于自身疾病较为担心,易产生焦虑、抑郁等多种负面情绪,不利于术后康复。多学科协作康复护理将多学科协作模式引入康复护理中,可提升护理的全面性及规范性,对于促进患者康复具有积极意义[4]。基于此,本研究旨在探讨多学科协作康复护理在CHD患者中的效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2020 年1 月—2020 年12 月安钢总医院收治的1 184 例老年CHD 患者作为研究对象,按随机数表法分为对照组患者和观察组患者,每组各592例。本研究经样本医院医学伦理委员会批准通过。纳入标准:符合《内科学(第9版)》[5]中CHD相关标准,伴有呼吸短促、胸痛等症状,临床资料完整,患者知情并同意。排除标准:存有意识障碍,重要脏器不良,依从性较差,恶性肿瘤。对照组患者男308 例,女284 例;年龄62~79 岁,平均年龄(70.35±1.42)岁;体质量指数(BMI)18~28 kg/m2,平均BMI(24.67±1.23)kg/m2;病程1~9 年,平均病程(5.39±0.48)年;心功能分级为I级75例,II级183例,III级294例,IV 级40 例。观察组患者男310 例,女282 例;年龄63~80岁,平均年龄(70.41±1.46)岁;BMI 18~28 kg/m2,平均BMI(24.69±1.21)kg/m2;病程2~10 年,平均病程(5.42±0.50)年;心功能分级为I级72例,II级180例,III级291例,IV级49例。两组患者病程、年龄、心功能分级等一般资料具有可比性(P>0.05)。
1.2 方法
对照组患者接受常规护理干预:给予患者常规用药、饮食、皮肤护理指导等。观察组患者接受多学科协作康复护理:(1)构建多学科协作小组。由心内科、康复科、营养科共同组成护理团队,入选护士均有5年以上专科护理经验,并具备专科护师资格。(2)明确分工。心内科负责病情诊疗,确定患者心功能分级,并负责疾病知识宣教与二级预防工作;康复科负责康复训练指导;营养科负责为患者制定个体化营养膳食。小组共同制定符合老年患者特点护理计划。(3)护理开展。①健康宣教:组内护士向患者与其家属详细介绍CHD症状、特点、诱因,使患者掌握基本疾病知识。②运动康复:在康复师指导下进行5 min放松运动,待放松完毕后行康复训练,进行散步、太极拳、健美操等有氧运动,20~30 min/次,3~5 次/周,运动前后需密切监测心率与血压,确保患者身心安全。③规范用药:护士需嘱咐家属监督患者按时服药,制作服药记录卡,明确时间、剂量、用药方法,要求每日做好记录。④心理康复:住院期间心理咨询师需每日与患者进行沟通,每次40 min,按照行为、表达等情况对其心理状态进行评估,用言语进行鼓励,引导其通过听舒缓音乐、冥想转移注意力,疏导内心不良情绪。⑤饮食康复:营养师按患者病情发展与身体状况,为其制定个体化饮食,严格按照低热量、低脂肪、低盐、易消化等饮食原则,适当补充维生素及微量元素,保证每日食物食用类别在10种以上,并针对家属进行指导,强调勿让患者食辛辣、暴饮暴食。⑥跟踪护理:向患者与其家属进行出院指导,保持心功能康复训练,并通过微信维持与患者间的联系,定期回访,了解其身体状况。两组患者连续护理3个月。
1.3 观察指标
(1)心理状态:以抑郁自评量表(SDS)[6]、焦虑自评量表(SAS)[7]评估。各量表均为20个条目,4级评分,得到总分乘以1.25,将其换算为百分制,得分越高,则心理状态越差。(2)运动耐力:用6 min 步行试验(6 MWT)评估,于30 m平坦路面两端各放一把座椅,让患者沿直线来回行走6 min,测量最大步行距离,距离越长,运动耐力越好。(3)心功能:以超声心动图测定两组患者左室收缩末期内径(LVESD)、左室射血分数(LVEF)。(4)采用冠心病自我管理行为量表(CSMS)[8]从日常生活管理(12个条目)、疾病管理(8个条目)、情绪认知管理(7个条目)3 个维度对患者护理前后的自我管理能力进行评价,共27个条目,采用5级评分法,得分高表示患者自我管理能力越高。(5)护理满意度:于干预后使用纽卡斯尔护理满意度量表(NSNS)[9]从护士工作能力、健康教育指导、护理服务态度、沟通效果、康复效果等19个条目评价患者满意度,采用1~5 分评分法,满分为19~95 分,≥77分为非常满意,58~76 分为满意,39~57 分为一般满意,≤38 分为不满意。满意度=[(非常满意+满意)例数/592]×100%。
1.4 统计学方法
采用SPSS 20.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者护理前后心理状态情况
护理前,两组患者SDS、SAS评分相比较,差异无统计学意义(P>0.05);护理后,观察组患者SDS、SAS评分比对照组患者低,差异有统计学意义(P<0.05),见表1。
表1 两组患者护理前后心理状态情况(±s) 分
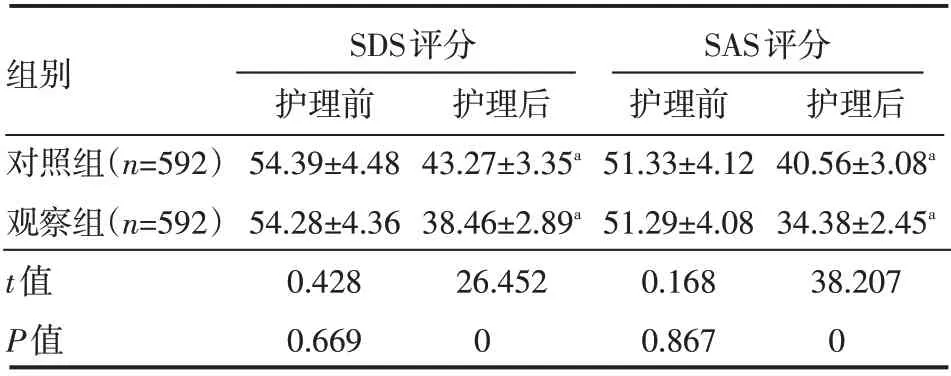
表1 两组患者护理前后心理状态情况(±s) 分
a表示与本组护理前相比较,P<0.05。
组别对照组(n=592)观察组(n=592)t值P值SDS评分护理前54.39±4.48 54.28±4.36 0.428 0.669护理后43.27±3.35a 38.46±2.89a 26.452 0 SAS评分护理前51.33±4.12 51.29±4.08 0.168 0.867护理后40.56±3.08a 34.38±2.45a 38.207 0
2.2 两组患者护理前后运动耐力及心功能情况
护理前,两组患者6MWT 距离和LVESD、LVEF 相比较,差异无统计学意义(P>0.05);护理后,观察组患者LVESD 低于对照组患者,LVEF 高于对照组患者,6MWT距离长于对照组患者,差异有统计学意义(P<0.05),见表2。
表2 两组患者护理前后运动耐力及心功能情况(±s)
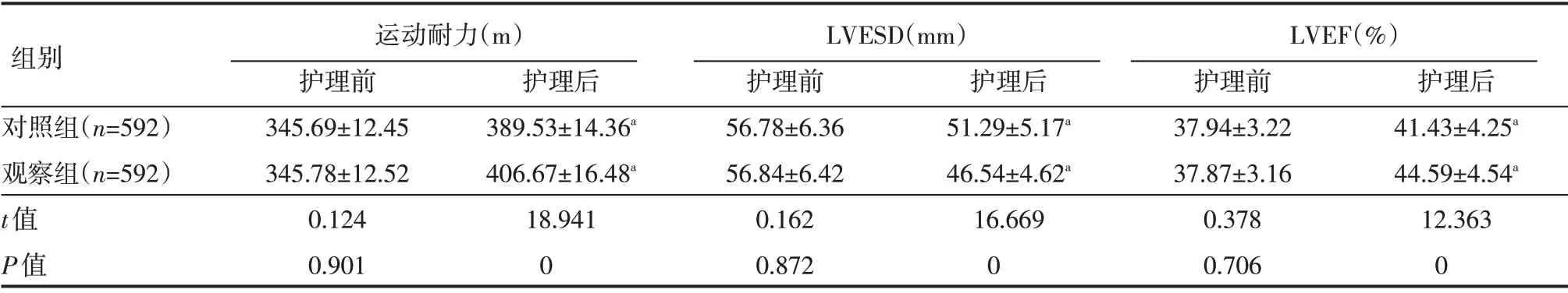
表2 两组患者护理前后运动耐力及心功能情况(±s)
a表示与本组护理前相比较,P<0.05。
组别对照组(n=592)观察组(n=592)t值P值运动耐力(m)护理前345.69±12.45 345.78±12.52 0.124 0.901 LVESD(mm)护理前56.78±6.36 56.84±6.42 0.162 0.872 LVEF(%)护理前37.94±3.22 37.87±3.16 0.378 0.706护理后41.43±4.25a 44.59±4.54a 12.363 0护理后389.53±14.36a 406.67±16.48a 18.941 0护理后51.29±5.17a 46.54±4.62a 16.669 0
2.3 两组患者护理前后CSMS评分情况
护理前,两组患者CSMS 评分相比较,差异无统计学意义(P>0.05);护理后,两组患者CSMS 评分比护理前高,且观察组患者较高,差异有统计学意义(P<0.05),见表3。
表3 两组患者护理前后CSMS评分情况(±s) 分
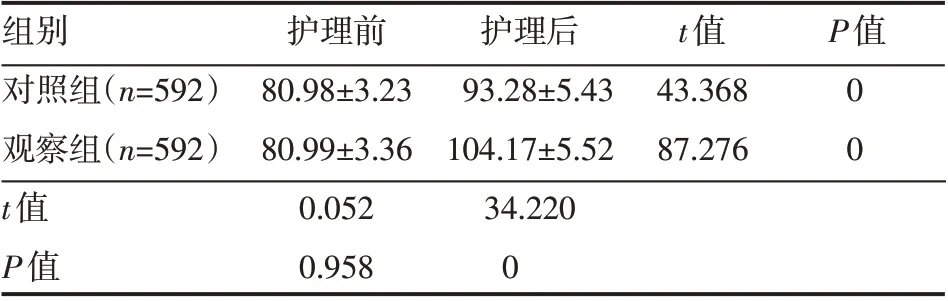
表3 两组患者护理前后CSMS评分情况(±s) 分
组别对照组(n=592)观察组(n=592)t值P值护理前80.98±3.23 80.99±3.36 0.052 0.958护理后93.28±5.43 104.17±5.52 34.220 0 t值43.368 87.276 P值0 0
2.4 两组患者护理满意度情况
观察组患者护理满意度为92.91%,高于对照组患者的97.47%,差异有统计学意义(χ2=13.436,P<0.05)。
3 讨论
CHD是由冠脉粥样硬化所致的心血管病症,多发于老年群体。老年人随着年龄的增长,身体机能严重下降,血管弹性较低,血液流速减慢,更易发生阻塞,造成心脏供血不足,CHD发病风险较高。针对于此,临床多采用PCI进行干预,以尽早恢复阻塞血管血流灌注,改善CHD患者心功能。
虽然PCI能够在一定程度上恢复患者心功能,但对致病危险因素无影响,且术后具有一定的恢复期,临床应辅以护理措施,以促进患者术后恢复。既往常规护理内容较为单一,多由护理人员遵照医嘱和自身经验开展护理,护理效果欠佳。本研究结果显示,观察组患者SDS、SAS 评分、LVESD 低于对照组患者,6 MWT 距离长于对照组患者,护理后CSMS评分、LVEF高于对照组患者,护理满意度比对照组患者高。提示多学科协作康复护理能够减轻老年CHD患者抑郁、焦虑负面情绪,提升运动耐力和自我管理能力,有利于心功能的恢复,提高患者满意度。多学科协作康复护理是按照患者具体病情特点与康复需求,组建各专科的专业人员进行共同干预,较常规护理更为全面、专业,且针对性强。多学科协作康复护理由专业康复人员进行康复需求评估,根据患者具体情况制定个性化的康复方案,保障早期康复锻炼的规范性及安全性,有利于术后运动耐力的提升及心功能恢复[10]。个体化营养指导则有利于改善患者营养状况,为术后恢复奠定良好基础。老年患者因记忆力下降,术后常出现不遵医嘱服药现象,此类状况会延长恢复时间。临床通过向患者与其家属普及遵医服药重要性,制作服药记录卡,要求家属参与监督,可使患者合理、规范用药,强化巩固患者健康管理行为,提高患者自我管理能力有利于术后恢复[11]。出院后持续进行跟踪护理,进行定期回访,进一步加强监管力度,可有效了解患者身体状况,及时对其不足之处给予指正,从而帮助患者养成健康生活方式,进一步促进心功能恢复,从而提升患者满意度。
综上所述,多学科协作康复护理可缓解老年CHD患者抑郁、焦虑情绪,有利于运动耐力的提升及心功能恢复,提高患者自我管理能力,患者满意度更高,可为临床应用提供一定参考价值。

