两种负压创面技术在腹部创伤暂时性关腹术后的护理观察
刘明霞 曹英娟 程晓雪
腹部创伤在创伤中占有重要地位,鉴于以往急于在巨大切口张力下关腹导致的腹腔间隔室综合征(abdominal compartment syndrome,ACS),带来了比如肠瘘、多脏器功能障碍以及高死亡率等严重并发症,所以暂时性关腹技术应用越来越广泛,它可以通过延迟关腹而缓解和释放腹腔内的压力,避免肠管外露、减轻内脏粘连、防止腹膜回缩,ACS发生率下降[1]。现临床中应用负压创面治疗(negative-pressure wound therapy,NPWT)技术用于暂时性关腹。NPWT是利用负压吸引装置与特殊创面敷料连接,通过持续或间断的负压系统将创面与外界隔开,消除环境对创面的污染、吸除感染坏死创面的渗出物质,促进伤口愈合的方法[2]。目前临床负压创面治疗医疗产品中主要分为两类:第一类为内置吸管负压封闭引流技术(代表VSD),第二类为外置吸盘封闭式负压治疗技术(代表VAC)。有文献报道负压创面治疗技术全创面、零聚集、高效、封闭、促进肉芽生长的优良特性,提升了引流效果,加快腔隙的闭合和感染创面的愈合,大幅度减少抗生素的使用,有效防止院内交叉感染发生,缩短住院时间,减轻患者痛苦,减少医务人员的工作量,目前未见两种不同负压应用效果的对比研究,文章通过对两种负压创面治疗技术在严重腹部创伤暂时性关腹术后的护理观察,为负压创面技术在暂时性关腹手术的应用提供理论依据。
1 对象与方法
1.1 研究对象
采用便利抽样法选取某三级甲等医院2017年1月—2018年5月收治的60例腹部创伤患者,纳入标准:(1)腹腔内压力≥20 mmHg(1 mmHg=0.133 kPa),需一期关腹手术者;(2)急性生理和慢性健康状况(acute physiology and chronic health evaluationⅡ,APACHE Ⅱ)评分≥8分[3]。排除标准:(1)放弃治疗者或自动出院者。(2)合并其他疾病者:如意识障碍者、骨折者、合并颅脑外伤者。(3)合并妊娠者。
1.2 方法
医疗方面,两组腹部创伤患者均行全麻手术,通过彻底清创后一期缝合或切除坏死肠段后再吻合肠管,腹膜腔暂不关闭,用大网膜或油纱覆盖肠管表面后放置VSD或VAC临时保护腹腔,5~7 d后进行刀口二期缝合关闭腹腔。医生根据自己喜好和患者的经济实力选择一种负压创面治疗技术。
护理方面,第一方面保持引流通畅,负压值为50~125 mmHg;观察引流液的颜色变化,性状等;第二方面遵医嘱指导患者下床活动;第三方面术后按时应用镇痛药。
1.3 观察指标
(1)观察两组治疗情况,包括术后疼痛情况、术后堵管率、出血次数、皮肤问题及患者舒适度,其中术后疼痛情况根据NRS评分进行评估,分值为0~10分,分值越高疼痛感越强,疼痛程度分级标准为:0分:无痛;1~3分:轻度疼痛[4-5];4~6分:中度疼痛;7~10分:重度疼痛;患者舒适度采用Likert 5级评分法:A:非常不舒适。B:不舒适。C:一般。D:舒适。E:非常舒适。分值越高,表示患者留置引流管期间舒适度越高。(2)统计两组住院时间及患者住院花费。
1.4 统计学分析
采用SPSS 23.0软件进行统计学处理,计数资料使用χ2检验,采用[率(%)]表示,计量资料采用t检验,用(±s)表示,等级资料采用秩和检验,用M(P25,P75)表示,以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
两组患者年龄、术前腹腔内压力(intra -abdominal pressure,IAP)、发病到就诊时间、APACHE II评分临床资料比较差异无统计学意义(P>0.05),见表1。
2.2 两组术后1 d、术后5 d疼痛程度比较
表1患者一般资料中数据分析患者年龄无差异性。VAC组疼痛程度低于VSD组,差异有统计学意义(P<0.05),见表2。
表1 患者一般资料(±s)

表1 患者一般资料(±s)
组别 例数 年龄(岁) IAP(mmHg) 发病到就诊时间(h) APACHE II 评分(分)VAC组 30 35.97±8.41 21.65±2.36 6.25±1.05 13.307±2.836 ASD组 30 36.47±7.91 21.34±2.25 6.31±0.98 12.467±2.921 t值 - -0.237 0.521 -0.229 1.130 P值 - - 0.813 0.604 0.820 0.263
表2 两组术后1 d、术后5 d疼痛分值对比分析(分,±s)
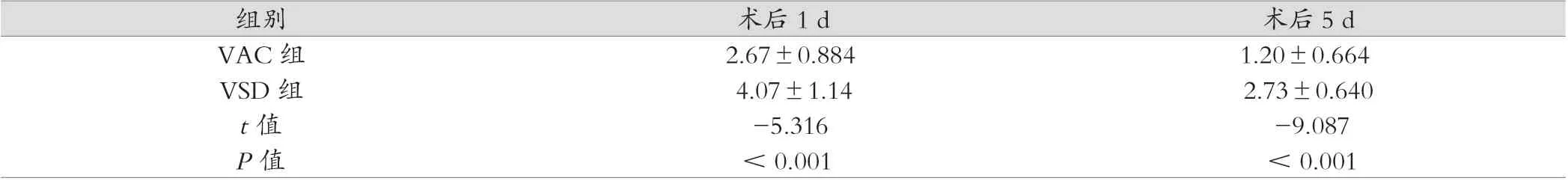
表2 两组术后1 d、术后5 d疼痛分值对比分析(分,±s)
组别 术后1 d 术后5 d VAC组 2.67±0.884 1.20±0.664 VSD组 4.07±1.14 2.73±0.640 t值 -5.316 -9.087 P值 <0.001 <0.001
2.3 两组术后堵管率、出血次数、皮肤问题的比较
负压引流通畅与否主要观察敷料是否浮起,渗出液是否聚集,创面是否干燥,VSD组在治疗过程中30例患者均存在堵管现象,VAC组无1例堵管发生。负压引流过程中当发现有大量新鲜血液被吸出时,可能是有活动性出血,VAC组及VSD组均无1例。使用负压吸引过程中,严密观察贴膜周围皮肤,常见的皮肤问题有毛囊炎,张力性水泡,两组均无1例。
2.4 两组术后患者舒适度的比较
VAC组患者舒适度评分为3.0(3.0,3.5)分,VSD组患者舒适度评分2.0(2.0,2.5)分,Z值4.889,P<0.001。VAC组患者带管舒适度程度高于VSD组。
2.5 两组住院时间及住院花费比较
VAC组住院时间小于VSD组,VAC组花费高于VSD组,差异有统计学意义(P<0.05),见表3。
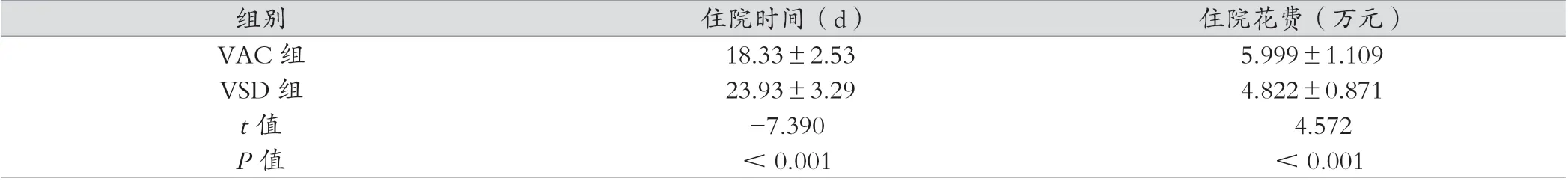
表3 两组住院时间及住院花费对比分析(x- ±s)
3 讨论
负压创面治疗技术是一种促进急、慢性创面愈合的治疗方法[6],1986年,俄罗斯科学文献发表了一篇文章证实,负压吸引与外科清创相结合,能降低感染创面的细菌负荷,提高创面愈合速度[7],目前已在感染、坏死、骨髓炎等治疗上获得了确切疗效[8]。这一技术现在被应用于腹部外伤的一期关腹手术中,腹膜腔暂不关闭,使得腹腔容积增大,腹内压降低,也可通过负压封闭引流查看引流液情况,同时有效减少裸露创面对患者及其家属的心理冲击。随着技术不断发展VAC技术在腹部手术中逐渐得到认可。
3.1 应用VAC患者疼痛感较轻,舒适度增强
疼痛使患者处于应激状态,使患者生理需要无法得到满足,容易引起不满和误解,容易影响患者满意度。负压创面治疗是用特定的医用敷料覆盖伤口,因负压使敷料紧贴创面,负压直接作用于伤口表面,负压模式造成泡沫敷料舒张和紧缩变化,有时会引起创面疼痛。负压值越大,患者感受越强烈。疼痛程度可能与负压水平呈正相关[9],临床上VSD通过安装在墙上的固定装置传输负压,负压为中心负压,不稳定,负压调节过程中压力不可控,压力突然增大会让患者产生不适感甚至疼痛感;VAC机器负压压力稳定,精确控制负压值从而减少了这种不适感的发生。当渗出液不能及时吸出,炎性介质刺激从而产生疼痛感。VSD敷料易干结、变硬,影响引流液的排出;VAC敷料为网状聚氨酯黑色泡沫敷料,聚氨酯材料孔径为500~650 μm,通透性较好,不易堵管,能够及时吸收深层创面的渗出液,维持有效的引流,减轻疼痛感。引起疼痛的第三个原因为肉芽组织生长速度慢及伤口局部血流量减少。间歇性负压吸引模式起到脉冲式正向血流调节作用,可形成“剪切力”刺激肉芽组织生长,临床研究显示:使用连续负压治疗(125 mmHg)平均增长63.3%,使用间歇负压治疗的伤口平均增长103.4%[10-13]。VSD通过安装在墙上的固定装置传输负压,不能提供可控性间歇负压,VAC机器有持续和间歇模式(即吸5 min停2 min,持续进行)两种治疗模式,可以促进毛细血管的供给,加快肉芽组织生长速度。
3.2 应用VAC保持有效负压引流,减少护士在管路护理上的时间
使用负压吸引必须保证敷料明显塌陷,创面干燥,无液体聚集,维持有效负压引流。
VSD是VSD材料+半透膜+三通接管+负压吸引器进行负压吸引,正确连接负压引流装置,安置、固定好管道,以确保引流通畅,负压维持在0.02~0.06 Mpa[14],VSD材料可能会因为密封不严所致干结变硬,也可能会因为创面液体被引流物吸引干净所致脱醇变硬,易干结易堵管,堵塞部位以三通接头附近最多,其次为负压引流管。预防通路堵塞方法是使用生理盐水接冲洗管持续冲洗,浸泡敷料使其重新变软[15]及经常用双手交替挤压引流管。另外VSD内置吸管及管路多,非计划拔管风险增高。负压源为中心负压,不稳定,需经常调整好压力值。下床活动时引流中断使患者下床活动受到限制,患者不适感增强,下床活动后需重新安装负压,重新调整好负压值,增加护理工作量。VAC为外置吸盘、疏水性高引流能力的泡沫敷料、软件控制技术实时监测调节和稳定治疗所需的负压可以有效引流防止堵管,智能报警系统能够及时提醒故障,确保治疗安全性,外置一根管降低非计划拔管风险。在管路护理方面,首先确定电源及治疗主机情况,均处于性能良好状态,不要牵扯、压迫、折叠引流管,如有问题,机器会报警。减少护士工作量。患者下床活动时在保证机器有电状态下仍能保持目标负压,引流通畅,保证渗出液及时排出,控制感染,同时下床活动可促进肠功能的恢复,减少并发症,增加患者舒适度。
3.3 应用VAC住院时间降低,VSD住院花费较低
腹部术后患者要求早期下床活动,促进肠蠕动,减轻腹胀,预防肠梗阻及肠粘连。鼓励患者下床活动,应用VSD时会限制患者活动,患者只能在床边范围内活动。应用VAC时在保证机器有电状态时下床仍能保持目标负压,保证渗出液及时排出,保证活动量,促进肠功能的恢复,减少并发症,缩短住院日。VAC敷料及积液罐费用较高,经济条件差的患者主管医生会考虑应用VSD。
综上所述,VAC在腹部创伤手术的应用,可减轻患者疼痛、增加患者舒适度、降低堵管次数、减少护理工作量、维持正常有效的引流、减轻创面感染、减少住院时间,但VAC的花费要高于VSD。由于负压吸引过程中每天吸出的渗液中有大量蛋白,所以患者饮食情况及饮食开始时间对患者预后有一定影响,因此,患者的体质量指数和腹部外伤术后的禁食时间是否对采用负压创面治疗患者的术后恢复有影响,此研究还有待在临床工作实践中进一步考证。

