不同手术方法治疗结肠息肉的临床疗效探究
李永平
(永登县中医医院消化科,甘肃兰州 730300)
结肠息肉是临床常见消化系统疾病,该病发病因素较为复杂,与患者生活习惯、年龄及感染等因素相关。该病与结肠癌的发生密切相关,临床多采取手术治疗,手术切除结肠息肉效果显著[1-2]。结肠息肉手术方式较多,主要包括传统开腹手术、内镜下黏膜切除术、内镜下高频电切术等,但传统开腹手术对患者造成的创伤较大,术中出血量较多,也存在较多并发症,不利于患者术后恢复。随着具有创伤小、术中出血量小等优势的微创技术的不断发展,临床多采取后两种手术方法,利于患者术后的恢复,但内镜下不同手术切除方法的治疗效果也存在一定的差异,值得深入探究[3]。本研究回顾性分析临床收治的73例结肠息肉手术患者的临床资料,比较内镜下黏膜切除术、内镜下高频电切术治疗效果,结果报道如下。
1 资料与方法
1.1 一般资料 回顾性分析永登县中医医院2019年1月至2021年1月收治的73例结肠息肉手术患者的临床资料,根据手术方法不同将其分为研究组(37例,采取内镜下黏膜切除术治疗)、对照组(36例,采取内镜下高频电切术治疗)。研究组男性18例,女性19例;年龄39~59岁,平均年龄(52.23±2.15)岁;病程3~7年,平均病程(4.76±0.34)年;息肉个数1~3个,平均息肉个数(1.45±0.25)个;息肉直径1.56~2.58 cm,平均息肉直径(2.10±0.35)cm;腺瘤性息肉20例,炎性息肉17例。对照组男性18例,女性18例;年龄36~58岁,平均年龄(52.27±2.17)岁;病程3~8年,平均病程(4.73±0.37)年;息肉个数1~3个,平均息肉个数(1.42±0.24)个;息肉直径1.52~2.54 cm,平均息肉直径为(2.13±0.33)cm;腺瘤性息肉19例,炎性息肉17例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经永登县中医医院医学伦理委员会批准。纳入标准:①符合《内科疾病诊断标准》[4]中关于结肠息肉的相关诊断标准;②均择期行手术治疗。排除标准:①合并肝肾功能严重障碍者;②合并凝血功能障碍者;③合并其他结肠疾病或消化道疾病者;④存在手术禁忌证者。
1.2 手术方法 研究组患者采取内镜下黏膜切除术治疗:用内镜注射针在患者病灶边缘1~2 mm黏膜下层注射1∶1 000的肾上腺素注射液[开封制药(集团)有限公司,国药准字H41022507,规格:1 mL∶1 mg]、2~20 mL亚甲蓝(济川药业集团有限公司,国药准字H32025285,规格:10 mL∶0.1 g)、0.9%氯化钠注射液(河南省康华药业股份有限公司,批准文号:H20053149,规格:10 mL∶0.09 g)的混合液,使得需切除息肉隆起;使用圈套器套取病变处,反复多次,分次切除,切割功率为30~60 W,凝固功率为40 W,采取单极脉冲电切模式切除息肉,并保留完整固有肌层;术后观察出血及残留情况,若有少许残留可进行灼烧处理,渗血可采取钛夹夹闭出血点,切除标本送检。术后常规抗生素预防感染等,卧位休息,禁食2 d。对照组患者采取内镜下高频电切术治疗:采用套圈器套入待切除息肉,套住高处周围基底黏膜0.2~0.5 cm位置为宜;使用高频电凝切除术将息肉切除,切除方式、术后残留及渗血等处理同研究组,将切除息肉标本送检,术后预防感染,卧位休息,禁食2 d。
1.3 观察指标 ①手术疗效。完全切除:经过1次或多次切除,患者息肉全部被清除,无残留;一次性完全切除:经1次切除即清除全部息肉。②手术指标。包括手术时间、术中出血量、住院时间。③并发症发生情况。包括感染、出血、穿孔,并发症发生率=并发症发生例数/总例数×100%。④血清炎症因子水平:抽取患者晨间空腹静脉血5 mL,按照3 000 r/min的转速离心10 min,取上层清液经酶联免疫吸附法测定肿瘤坏死因子-α(TNF-α)、白介素-6(IL-6)、白介素-12(IL-12)、白介素-8(IL-8)水平。
1.4 统计学分析 采用SPSS 24.0软件进行统计学分析,计数资料采用χ2检验或校正χ2检验,用[例(%)]表示;计量资料采用t检验,用(±s)表示。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者手术疗效比较 两组患者完全切除率比较,差异无统计学意义(P<0.05);研究组患者一次性完全切除率高于对照组,差异有统计学意义(P<0.05),见表1。
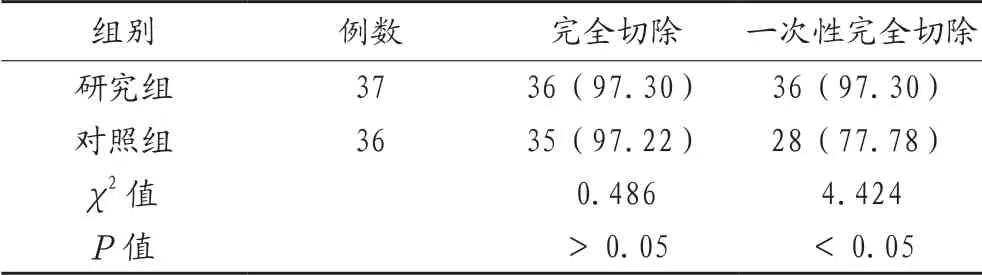
表1 两组患者手术疗效比较[例(%)]
2.2 两组患者手术相关指标比较 两组患者手术时间及住院时间比较,差异无统计学意义(P>0.05);研究组患者术中出血量少于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者手术相关指标比较(±s)
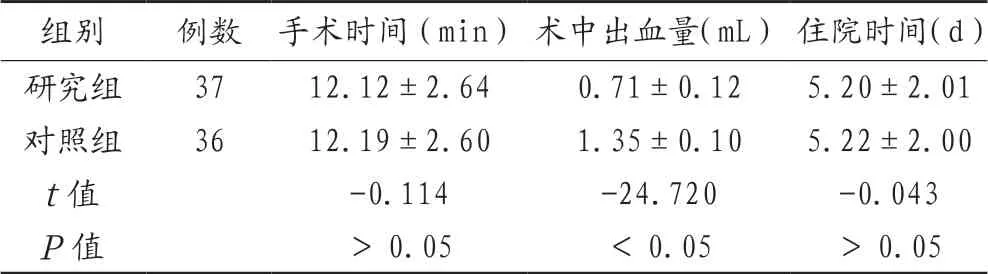
表2 两组患者手术相关指标比较(±s)
组别 例数 手术时间(min)术中出血量(mL)住院时间(d)研究组 37 12.12±2.64 0.71±0.12 5.20±2.01对照组 36 12.19±2.60 1.35±0.10 5.22±2.00 t值 -0.114 -24.720 -0.043 P值 >0.05 <0.05 >0.05
2.3 两组患者术后并发症情况比较 研究组患者术后并发症少于对照组,差异有统计学意义(P<0.05),见表3。
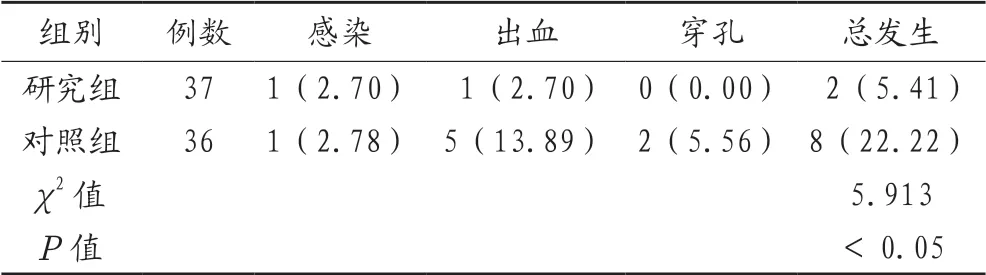
表3 两组患者术后并发症情况比较[例(%)]
2.4 两组患者治疗前后血清炎症因子水平比较 治疗前,两组患者各项血清炎症因子比较,差异无统计学意义(P>0.05);治疗后两组患者各项血清炎症因子均低于治疗前,且观察组患者各项炎症因子水平均低于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后血清炎症因子水平比较(±s)
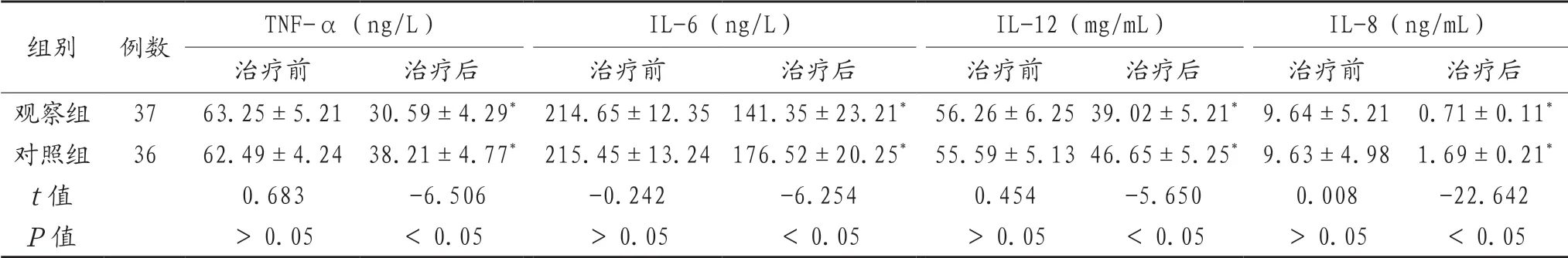
表4 两组患者治疗前后血清炎症因子水平比较(±s)
注:与治疗前比较,*P<0.05。TNF-α:肿瘤坏死因子-α;IL-6:白介素-6;IL-8:白介素-8;IL-12:白介素-12。
组别 例数 TNF-α(ng/L) IL-6(ng/L) IL-12(mg/mL) IL-8(ng/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 37 63.25±5.21 30.59±4.29* 214.65±12.35141.35±23.21* 56.26±6.2539.02±5.21*9.64±5.21 0.71±0.11*对照组 36 62.49±4.24 38.21±4.77* 215.45±13.24176.52±20.25* 55.59±5.1346.65±5.25*9.63±4.98 1.69±0.21*t值 0.683 -6.506 -0.242 -6.254 0.454 -5.650 0.008 -22.642 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
结肠息肉是指患者肠道黏膜表面突出至肠腔的赘生物,若不及时治疗可能发展为结肠癌,威胁患者生命安全。随着我国诊疗技术的发展,结肠息肉检出率越来越高,临床多采取手术治疗该病,取得显著临床治疗效果[5]。
内镜下黏膜切除术及内镜下高频电切术为临床常用结肠息肉手术方法,两种手术治疗效果均较为显著,各具特点[6]。选择何种手术方式治疗结肠息肉成为临床研究热点。内镜下高频电切术是指通过高频电流产生热效应使得息肉组织凝固、坏死,达到切除息肉的治疗目的,但手术治疗过程中容易出现出血及穿孔等并发症。本研究结果显示,研究组患者一次性完全切除率高于对照组,并发症总发生率低于对照组(P<0.05)。在临床采用内镜下高频电切术治疗需特别留意的是针对直径相对较小的息肉可能出现的过度切除情况,而部分息肉会出现切除不全导致存在残留的情况,故而需手术医生具有丰富的手术经验及手术技巧[7-8]。本研究中研究组患者术中出血量少于对照组(P<0.05),内镜下黏膜切除术可避免手术切口过深,安全性较好,而内镜下手术可清晰观察到术中出血情况,出血量较少,容易止血,且手术更为简单、安全[9]。
TNF-α是炎症反应过程中出现最早、最重要的炎性介质,能激活中性粒细胞和巴细胞,使血管内皮细胞通透性增加,调节其他组织代谢活性并促使其他细胞因子的合成和释放。IL-6、IL-12能诱导B细胞分化和产生抗体,并诱导T细胞活化增殖、分化,参与机体的免疫应答,是炎性反应的促发剂。IL-8能刺激中性粒细胞、T淋巴细胞和嗜酸性粒细胞的趋化,促进中性粒细胞脱颗粒,释放弹性蛋白酶,损伤内皮细胞,造成器官功能损伤。本研究结果显示,研究组患者血清炎症因子水平均低于对照组(P<0.05),表明内镜下黏膜切除术治疗结肠息肉炎症反应水平较低。
综上所述,内镜下高频电切术与内镜下黏膜切除术治疗结肠息肉均具有较好疗效,后者一次性完全切除率更高,术中出血量较少,并发症较少,且能够减轻炎症反应,值得临床推广应用,但具体应结合临床实际选择手术方法。

