血清乳酸脱氢酶对老年脓毒症病人预后的评估价值
卞叶萍 邓晓静 佘丽萍 程惠 洪雅琳 徐剑
脓毒症是由感染引起的机体炎症反应失调所致的危及生命的器官功能障碍[1⁃2]。近年来,脓毒症的治疗理念不断更新和发展,但其发病率及病死率居高不下。早期识别并判断脓毒症病情,尽早采取恰当的治疗措施,对降低病人病死率、改善预后具有重要意义。乳酸脱氢酶(lactate dehydrogenase,LDH)是糖代谢通路中重要的限速酶之一。丙酮酸在LDH催化下通过接受酰胺嘌呤二核苷酸的氢被转化为乳酸。LDH是多种疾病如急性心肌梗死、肝硬化、急性胰腺炎和恶性肿瘤的生物标志物。近年来,多项研究指出,LDH水平在脓毒症时明显升高,并与病情的严重程度和预后呈正相关。2019年李会东等[3]通过美国重症监护室电子病例数据集⁃Ⅲ数据库中的大样本分析发现,LDH与感染性休克病人病死率有关。而到目前为止,国内对于LDH与老年脓毒症病人结局的相关性报道较少,本研究拟探讨入科时血清LDH水平对老年脓毒症病人死亡结局的评估价值。
1 资料与方法
1.1 研究对象 采用回顾性研究方法,选取2014~2018年期间入住南京医科大学附属老年医院重症监护病房(intensive care unit,ICU)的老年脓毒症病人。纳入标准:(1)符合脓毒症[1]诊断标准:感染或疑似感染的病人其脓毒症相关序贯器官衰竭评分(sequential organ failure assessment,SOFA)较基线上升≥2分;(2)年龄≥65岁。排除标准:(1)合并肝硬化、恶性肿瘤等基础疾病的病人;(2)急性心肌梗死的病人。
1.2 研究方法 收集所有入组病人资料,包括人口学资料及临床资料(年龄、性别、感染部位、28 d预后等),计算入科24 h内的APACHEⅡ评分及SOFA评分。病人在入科时采集静脉血,检测WBC、降钙素原(procalci⁃tonin,PCT)、CRP及LDH水平,并抽取动脉血气分析检测血乳酸(lactic acid,Lac)水平。根据病人28 d是否存活分为生存组和死亡组,比较2组病人上述各项指标水平的差异,绘制ROC曲线并计算AUC以评价上述各指标对老年脓毒症病人死亡的诊断效能。
1.3 统计学方法 采用SPSS 19.0统计软件进行分析,所有连续变量均进行正态性检验,正态分布的计量资料以均数±标准差(±s)表示,非正态分布的计量资料以中位数(四分位间距)[M(P25,P75)]表示。2组间正态分布数据比较采用t检验,非正态分布数据比较采用非参数检验,率的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2 组病人一般资料比较 本研究共入选老年脓毒症病人128例,年龄66~98岁,平均(78.23±6.89)岁,其中男81例(63.28%)。总28 d病死率为25%(32/128),感染部位以肺部为主(58.59%)。死亡组病人APACHEⅡ、SOFA评分、PCT、CRP、Lac及LDH水平均显著高于生存组。见表1。
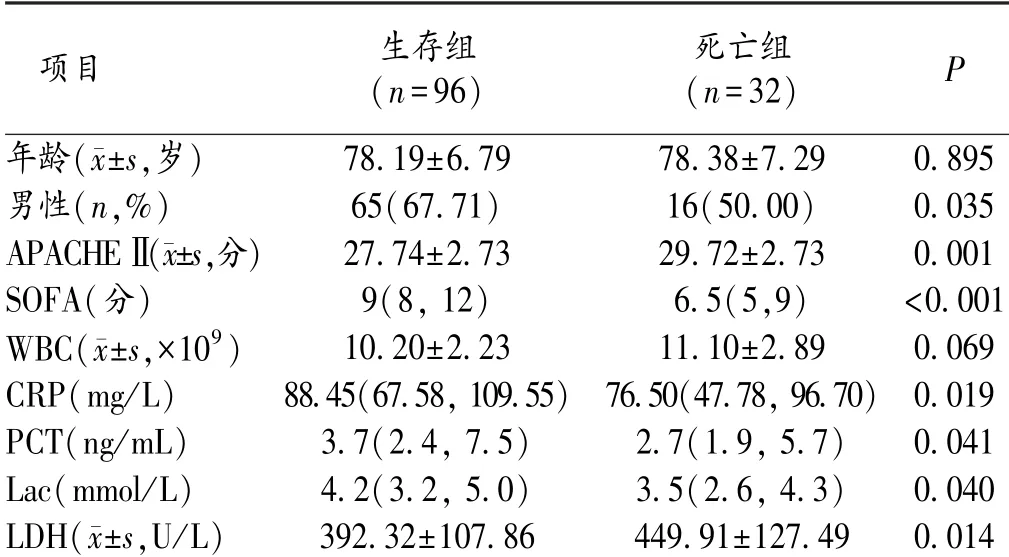
表1 2组各项指标比较[M(P25,P75)]
2.2 各指标对死亡的评估价值 ROC曲线分析结果显示,SOFA评分在预测老年脓毒症病人的死亡价值方面优于其他指标。见表2。
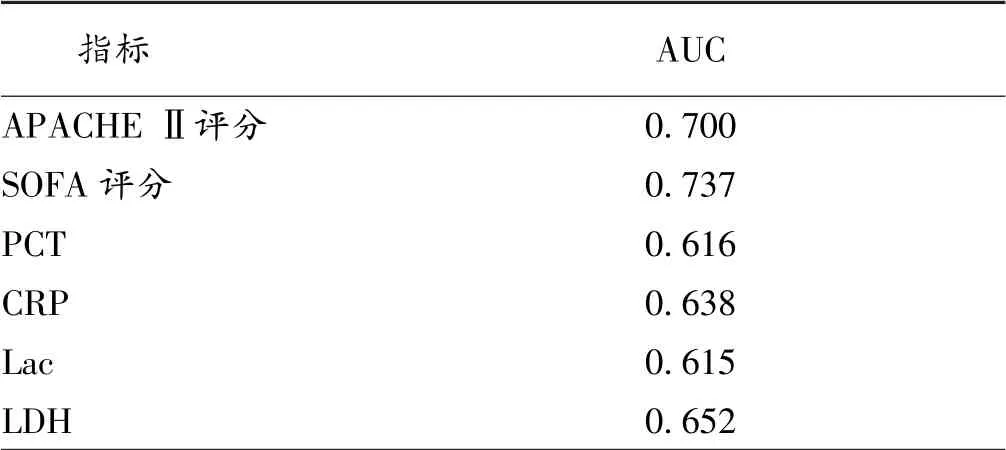
表2 各项指标对老年脓毒症病人死亡预估的ROC曲线下面积
3 讨论
老年脓毒症病人免疫力低下且基础疾病较多,病死率一直居高不下[4],尽早识别病情严重程度并评估预后对指导有效的治疗有非常重要的作用。传统的APACHEⅡ评分及SOFA评分等对脓毒症病人的预后评估价值已得到公认,但因涉及到的指标多、计算复杂,其中APACHEⅡ评分还涉及到年龄评分,使得所有老年人评分增加,影响对老年脓毒症预后判断的准确程度。LDH是糖酵解的关键酶,既往多项研究指出LDH是急性心肌梗死、肝硬化、急性胰腺炎和恶性肿瘤的预测标志物。为了排除干扰,本研究剔除了这部分病人的数据。本研究结果证实,老年脓毒症28 d死亡组病人LDH水平显著高于生存组病人,提示LDH可以作为老年脓毒症病人预后判断的有效指标。
LDH在脓毒症尤其是脓毒症死亡病人中升高的机制并不完全明确。脓毒症特别是脓毒性休克病人因组织细胞缺氧,供能方式由氧化磷酸化向糖酵解转化,以快速产生能量。在糖酵解的过程中,LDH是丙酮酸转化为乳酸的关键酶,因此在组织细胞缺氧的状态下,血清LDH的水平也升高。另外有研究发现,由于通过糖酵解产生能量的速度较有氧代谢、三羧酸循环快,为了抵抗脓毒症时的应激反应,加速能量产生,脓毒症病人即使在氧气充足的条件下,免疫细胞原有的能量代谢途径会被打破,糖酵解的供能比例大大增加,而氧化磷酸化减少,从而导致血清LDH水平增高,这种现象与肿瘤细胞的糖酵解存在“瓦博格效应”(Warburg effect)相似[5],即无论氧气是否充足,肿瘤细胞均以无氧酵解方式获取能量,因此血清LDH可用作多种肿瘤预后预测的生物标志物。由此可见,LDH水平作为预测老年脓毒症预后情况的潜在生物标志物有一定价值。
但是本研究仍有许多不足:首先在基础资料部分,因研究纳入时间较长,可能因各指标检测方法的更新造成混杂偏倚;另外本研究局限于老年人群,且剔除了部分重症病人,且生存组与死亡组病人男女比例存在差异,可能存在选择偏倚,这些最终可能都会影响结果的准确性。本研究显示,LDH预测脓毒症死亡的AUC为0.652,与CRP(0.638)接近,且低于APACHEⅡ评分(0.700)、SOFA评分(0.737),在临床应用时可考虑与以上指标联合评估,增加预测的敏感性及特异性。另外,本研究只是指出LDH可能作为老年脓毒症预后情况的潜在生物标志物,对于LDH在脓毒症,尤其是死亡病人中出现明显变化的具体机制未做进一步探讨,这将在以后的研究中进一步完善。

