胃血管球瘤8例临床病理分析
刘卫硕,蒋建伟,黄 山,黄仁鹏,康苏娅,丘佳明,郭凌川
血管球瘤(glomus tumor, GT)是由类似正常血管球变异平滑肌细胞组成的间叶源性肿瘤,不足软组织肿瘤的2%。GT可发生于人体的多个部位,以四肢远端好发,如甲床下、手掌、腕部、踝部等处皮下或浅表软组织,而发生于胃的GT临床罕见。本文回顾性分析8例胃GT的临床病理学特征、免疫表型、治疗及预后,并复习相关文献,旨在提高对该肿瘤的认识水平,以免误诊。
1 材料与方法
1.1 临床资料收集2011年1月~2021年1月苏州大学附属第一医院病理科7例及常熟市第二人民医院病理科确诊的1例胃GT患者。8例胃GT患者男女性各4例;年龄34~60岁,中位年龄53岁。患者均签署知情同意书,采用电话或门诊随访,截至日期2021年3月30日。
1.2 方法手术切除新鲜标本均经10%中性福尔马林固定,常规石蜡包埋,切片,HE染色,镜下观察。采用Roche BenchMark XT全自动免疫组化仪进行EnVision法染色,一抗vimentin、desmin、SMA、Calponin、Syn、CgA、CD56、NSE、CD117、DOG1、CD34、FⅧRAg、Ki-67、S-100、CK、EMA、S-100、HMB-45,均购自丹麦DAKO公司。
2 结果
2.1 临床特点8例胃GT发生于胃窦4例,胃体3例,胃底1例。1例因反复腹胀1年余入院,超声内镜示:胃体胃窦交界处脂肪瘤。1例因纳差半年余入院,胃镜示:萎缩性胃炎,胃体占位;有横结肠癌病史。1例因上腹隐痛8年余,加重3周入院,超声胃镜:胃窦间质瘤可能。1例因腹胀2年余入院,胃镜示胃体大弯侧一黏膜隆起病变,大小1.8 cm×2.0 cm,考虑胃间质瘤。1例因双肺多发结节半年入院,复查胸+腹部增强CT发现胃窦部占位,胃镜示胃窦前壁见一黏膜下隆起,大小2.5 cm×3.0 cm,表面光滑,色泽正常,诊断胃窦间质瘤。另3例表现为间断性上腹痛多年,近期持续性加重就诊,胃镜示胃窦或胃底黏膜半球形隆起性病变,间质瘤可能性大。6例均在全麻下行内镜下病变ESD切除术。1例行胃窦黏膜下隆起性病变STER切除术。另1例因活检病理诊断倾向胃神经内分泌肿瘤,再次追加“腹腔镜下远端胃切除术”(表1)。
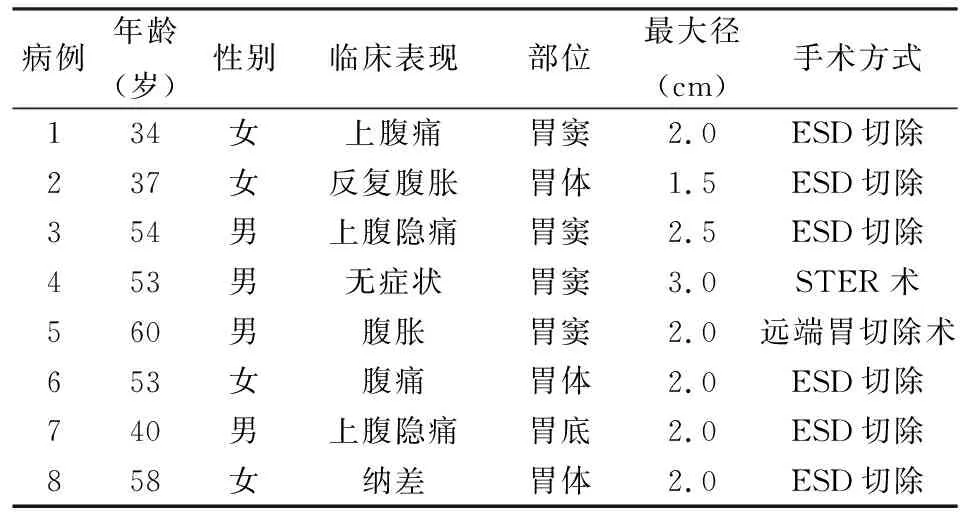
表1 胃GT的临床特点及治疗
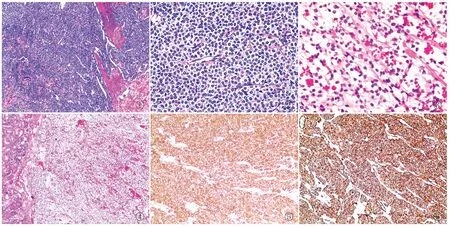
2.2 病理特征眼观:肿瘤呈结节状,最大径1.5~3.0 cm,平均2.1 cm,均为单发,切面灰白、灰红色,实性,质中,其中2例可见肿物黏膜面溃疡形成。镜检:瘤细胞呈圆形或卵圆形,大小一致,形态温和,围绕裂隙状血管呈实性片状、巢团状或血管外皮瘤样排列(图1),胞质淡染透明或嗜伊红色,胞界清晰,核圆形、居中,染色质细腻,部分病例核仁明显(图2),无核分裂象或可见核分裂象(2~3个/50 HPF),无坏死,1例肿瘤间质黏液样变性(图3)。3例局限在黏膜下层(图4),4例肿瘤在胃壁固有肌层间穿插生长,1例侵犯胃壁全层,间质富含薄壁血管,与周围正常组织境界相对清楚,但均无明显包膜形成。
2.3 免疫表型8例肿瘤细胞表达SMA(图5)和vimentin(图6),3例表达Calponin,4例部分或灶性表达Syn,Ki-67增殖指数为2%~15%,desmin、CgA、CD56、NSE、CD117、DOG1、CD34、FⅧRAg、S-100、CK、EMA、HMB-45均阴性。
①②③④⑤⑥
2.4 病理诊断8例患者中6例为胃GT,2例因肿瘤直径>2 cm,核分裂象2~3个/50 HPF,考虑生物学行为潜在恶性,诊断为恶性潜能未定的GT。
2.5 随访除1例合并结肠癌的患者行化疗,其余患者术后均未行放、化疗。所有患者采用电话或门诊随访,随访时间3~122个月,平均54个月,8例患者均存活,无复发、转移。
3 讨论
GT多发于四肢末端血管球细胞丰富的部位,而发生于深部软组织和内脏器官者少见[1]。消化道中以胃最常见,GT占胃肠道间叶源性肿瘤的1%[2],以胃窦部多见,90%为孤立性,10%为多发性。
胃GT常表现为上腹部隐痛,进食后加重或腹胀感、消化道出血等,可能与胃壁黏膜面形成溃疡或瘤体影响胃壁平滑肌蠕动有关,也可无症状,临床偶然发现。本组中7例表现为胃肠道症状就诊,1例行胸腹部CT偶然发现。电子胃镜下多呈隆起性病变,超声胃镜下可见均匀一致的低回声团块,多位于黏膜下或肌层。但这些临床症状、胃镜及影像学表现与胃肠道间质瘤(gastrointestinal stromal tumor, GIST)、神经内分泌肿瘤、异位胰腺等有相似特点,均不具有特异性。本组8例患者有7例于术前初步诊断为GIST,1例为胃脂肪瘤。
胃GT最终确诊需进行病理检查,因其病变位置相对较深,临床通常为内镜下肿块切除标本。胃GT与发生在外周软组织的GT相似,根据瘤细胞、血管结构和平滑肌组织的不同比例,分为3种类型:固有球瘤、球血管瘤及球血管肌瘤。本组病例均表现为固有球瘤形态,即瘤细胞圆形,形态一致,胞质淡染透明或嗜伊红色,胞界清晰,呈片状围血管分布或呈血管外皮瘤样排列,间质可伴玻璃样变性或呈黏液样。
胃GT绝大多数为良性,极少数为恶性,文献报道可以转移至肝、脑、肺、肾、皮肤等[3-9]部位,以肝转移多见(表2)。Folpe等[3]提出的良恶性GT划分标准:(1)肿瘤位于深部组织且瘤体直径>2 cm;(2)存在不典型核分裂象或合并;(3)中~高的核级别和核分裂象(5个/50 HPF)。上述标准除细胞核明显异型(中~高核级)外,存在至少一种非典型性表现的GT,应诊断为“恶性潜能未定的GT”。本组中2例诊断为恶性潜能未定的GT。但上述标准在胃恶性GT诊断中的适用性尚存在一定争议。2001~2021年国内外文献报道15例胃恶性GT:发病年龄18~80岁,中位年龄63岁,肿瘤最大径2.0~17 cm,平均6.3 cm,15例患者中9例发生转移,转移病例中7例肿瘤最大径≥5 cm,6例中~高核级,2例为低核级(表2)。综合文献报道,作者认为胃恶性GT具有以下特点:(1)肿瘤直径≥5 cm;(2)细胞异型性明显(中~高核级)和(或)核分裂象≥5个/50 HPF;两者均具有则为恶性;当肿瘤直径<5 cm,但具有显著细胞异型性且存在核分裂象或非典型核分裂象时亦诊断为恶性[6-7];在较大的肿瘤(≥5 cm)中无明显核异型性(低核级)和低有丝分裂活性不能排除恶性[3-4]或恶性潜能,需密切随访。与恶性或高风险相关的其他指征包括:肿瘤直径大(>5 cm)且侵犯血管、肿瘤破裂、坏死等。
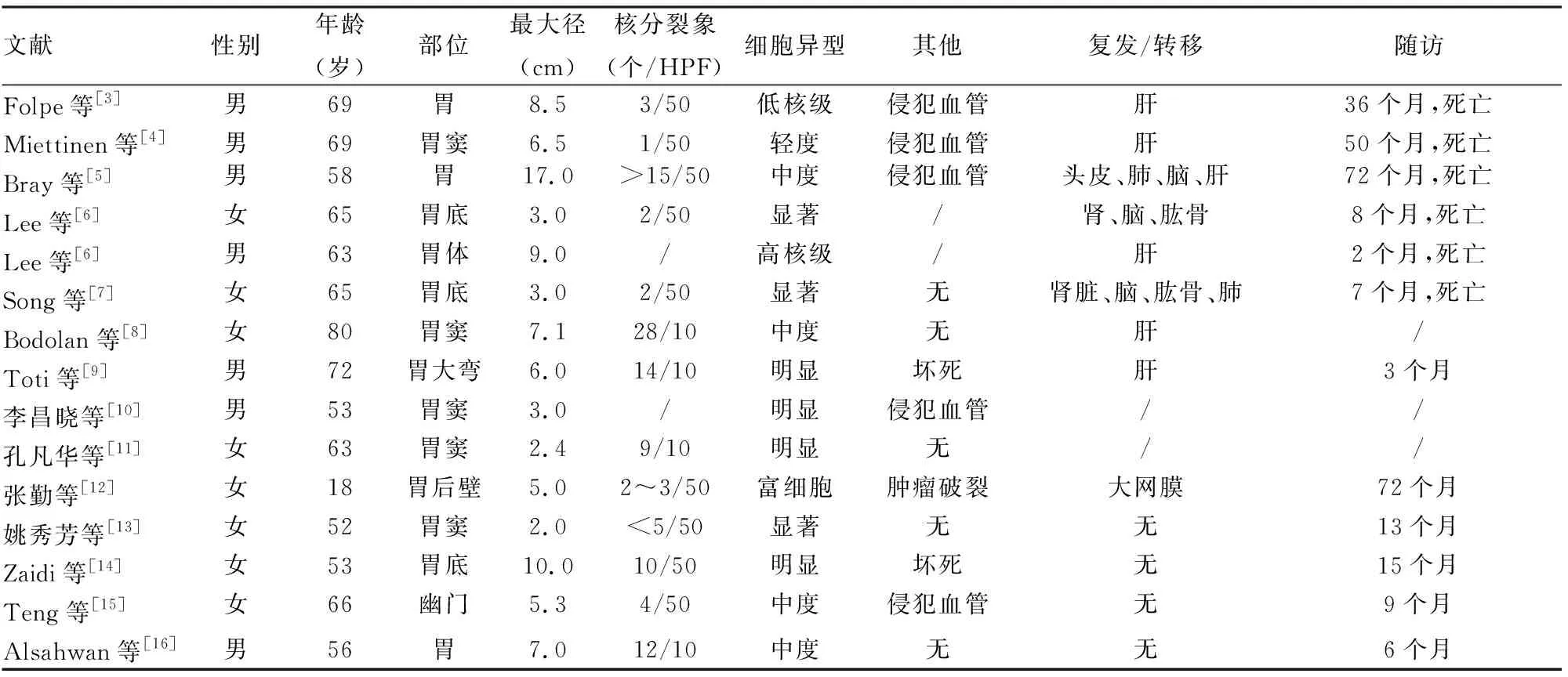
表2 文献报道胃恶性GT的临床病理特征
既往研究表明,胃GT肿瘤细胞表达SMA、Ⅳ型胶原、Calponin、vimentin、h-Caldesmon等免疫组化标记,大部分病例表达SMA[3-16],部分病例表达或局灶表达Syn[2,7,9-11,14,16],不表达CK、CgA、desmin、CD117、DOG1和S-100。本实验与文献报道相似,且Syn在胃GT部分或灶性表达(4/8),提示部分胃GT有神经内分泌分化。Wang等[17]对表达Syn的胃GT进行电镜观察发现,大部分肿瘤细胞的胞质中存在散在高电子密度颗粒,这些颗粒的密度一致,与神经内分泌颗粒的特征相符。本组胃GT仅有Syn的表达,不表达CgA和CD56,与Miettinen等[4]和Wang等[17]的研究结果一致,但Syn在胃GT中的作用及其在预后中的意义还有待进一步分析。
胃GT需与发生于胃肠道的其他肿瘤进行鉴别。(1)神经内分泌肿瘤:瘤细胞大小一致,染色质细腻,形态学与胃GT有部分相似,但其多呈器官样、腺样、梁索状或缎带样排列。免疫组化有助于两者鉴别,神经内分泌肿瘤表达Syn、CgA、CD56,不表达SMA,GT表达SMA、Calponin和Ⅳ型胶原,部分胃GT表达Syn,但不表达CgA和CK。(2)GIST:瘤细胞呈梭形或上皮样,其临床表现、内镜下及影像学的改变与胃GT难以鉴别。结合HE形态及免疫组化染色可资鉴别,GIST表达CD117、DOG1及CD34,而胃GT弥漫表达SMA。(3)孤立性纤维性肿瘤:肿瘤由交替分布的细胞丰富区和细胞稀疏区组成,瘤细胞间含有粗细不等的胶原纤维,瘤细胞呈梭形或短梭形,可呈血管外皮瘤样排列,免疫组化表达STAT6和CD34,结合HE形态及免疫表型可资鉴别。
胃GT治疗首选是手术完整切除,根据其生长部位、深度及大小,可以采取内镜下肿瘤切除、部分胃切除术;绝大多数胃GT经手术完整切除,预后良好,极少复发或转移。本组8例胃GT(包括2例“恶性潜能未定”胃GT),随访患者均存活,无复发、转移,提示胃GT的预后良好。由于胃GT发病率低,病例数有限,且随访时间较短,尚需积累更多样本、长时间随访以评估其生物学行为。

