MRI在胎儿神经元移行障碍相关病变诊断中的应用*
张同贞 郭亚飞 陆 林 邢庆娜 赵 鑫
郑州大学第三附属医院医学影像科 河南省神经影像国际联合实验室,河南省郑州市 450052
胎儿神经元移行障碍(Fetal neuronal migration disorders,Fetal NMD)是指脑生发基质层向脑皮层及皮层下区移行过程受阻所引起的一组疾病[1],胎儿期常见的有脑裂畸形、半侧巨脑回畸形、无脑回—巨脑回畸形、灰质异位及多小脑回畸形等。致病原因包括遗传、代谢、感染和缺氧缺血等,常于新生儿期就开始出现肌张力低下、生长发育延迟和顽固性癫痫。有报道约新生儿神经系统疾病的14%为神经元移行障碍相关病变,且40%以上的难治性癫痫与神经元移行障碍相关[2], 因此胎儿时期对神经元移行障碍相关病变的早诊断、及时终止妊娠,对优生优育相当重要。本研究通过分析我院MRI诊断的34例胎儿神经元移行障碍影像特征及临床特点,以期能提高该类疾病的早期诊断能力。
1 资料与方法
1.1 一般资料 收集2016年12月—2020年12月经我院MRI诊断明确的胎儿神经元移行障碍相关病变34例,分析并总结该类病变的MRI表现特点及与胎龄相关性。本组病例中孕妇年龄18~39岁,中位年龄27岁;孕周23+2~40+2周,中位孕周为31+3周。本研究所涉及的胎儿磁共振成像已通过我院伦理审查会审核。
1.2 仪器及检查方法 检查方法:所有孕妇均采取仰卧位,行头先进或足先进的方式,检查前嘱孕妇放松心态、均匀呼吸,孕妇中下腹部常规定位后,找出胎儿头颅层面行定位像扫描,随后常规进行胎儿颅脑横轴位、冠状位及矢状位扫描并采集图像。检查过程中,控制检查时间<15min,限制比吸收率(SAR)值<3W/kg,从而保证检查安全性。仪器:磁共振为Siemens Skyra 3.0T超导型MR扫描仪,运用8通道相控阵表面线圈,分别行胎儿头颅矢状位、冠状位及横轴位前半傅里叶采集单次激发快速自旋回波(Haste)、T1二维快速小角度激励(FLASH)序列和真实稳态进动快速成像(Tru-fi)扫描。扫描参数为:(1)Haste序列,TR 1 400ms,TE 63ms,矩阵320×240,层厚4mm,层间距3~5mm,FOV 400mm×520mm,1次激励,反转角120°;(2)Trufi序列,TR 720ms,TE 2.3ms,矩阵260×320,层厚4mm,层间距-20%~0%,FOV 350mm×460mm,1次激励,反转角57°;(3)T1-FLAH序列,TR 121ms,TE 2.46ms,矩阵210×320,层厚4mm,层间距3~5mm,FOV 330mm×500mm,1次激励,反转角70°;常规扫描胎儿头颅弥散加权成像(DWI)。
1.3 资料收集 核磁共振检查结果由两位本院从事核磁共振诊断5年以上且从事胎儿核磁共振2年以上的高年资医师双盲法阅片,结合超声结果对胎儿颅内结构发育情况进行评价,两位医师结果不一致时,进行讨论达成一致或经第三人裁定。
2 结果
34例神经元移行障碍相关病变中,灰质异位3例,胎龄30+1~36+5周,无脑回—巨脑回畸形10例,胎龄25+1~40+2周;多小脑回畸形3例,胎龄30+6~38+4周;脑裂畸形(图1)8例,胎儿MRI可见左侧额颞部可见一宽大裂隙由脑室达脑外蛛网膜腔、脑实质一分为二,边缘可见灰质衬膜、伴双侧侧脑室扩张、左右侧脑室融合畸形,胎龄23+2~38+3周;半侧巨脑畸形4例,胎龄23+5~39+2周;小头畸形1例,胎龄27+5周,合并上述两种以上的复合畸形5例,胎龄25+3~38+6周。5例复合畸形者中,1例灰质异位合并半侧巨脑畸形(图2),胎儿MRI可见右侧大脑半球增大、皮层增厚,右侧皮层可见带状灰质信号影;2例多小脑回畸形伴巨脑回畸形、小脑畸形合并巨脑回畸形及脑裂畸形合并巨脑回畸形各1例。34例患者孕龄≤28周者11例(32.4%),其中脑裂畸形4例,小头畸形1例,半侧巨脑2例,无脑回1例,巨脑回2例,复合畸形1例。诊断为巨脑回的3例中,2例为接近28周胎儿(1例27+2周,1例27+4周)、另外1例同时伴有胼胝体发育不良、大脑半球间裂囊肿。34例患者中,单绒双羊双胎1例,曾诊为双胎输血综合征,1胎(F1)患有巨脑回畸形伴多发脑软化、胼胝体发育不良(图3a、b),胎儿头颅MRI可见双侧大脑半球脑回粗大、平滑,脑沟浅平,脑室扩张、侧脑室周围多发脑软化灶、胼胝体发育不良,生后3d的MRI也证实了这些病变存在。另外1胎(F2)颅脑基本正常。
34例患儿中,有25例伴脑室扩张、透明隔缺如、小脑发育不良等其他脑部病变,13例为超声提示双侧侧脑室扩张而行MRI检查。5例为超声阴性,仅表现为头围或双顶径低于孕周,16例患儿产前超声提示神经元移行障碍相关病变,后经MRI确诊。
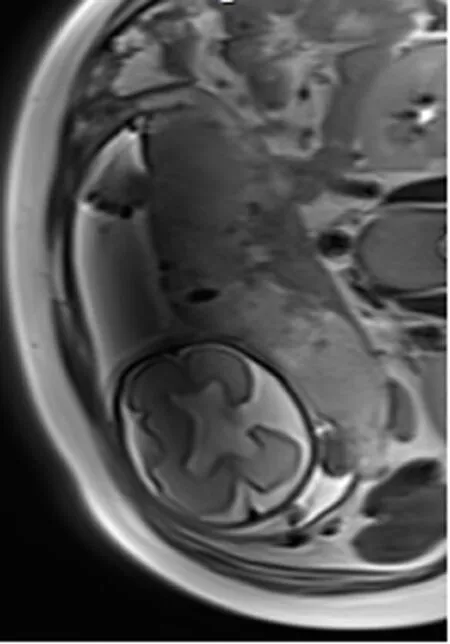
图1 脑裂畸形伴透明隔缺如
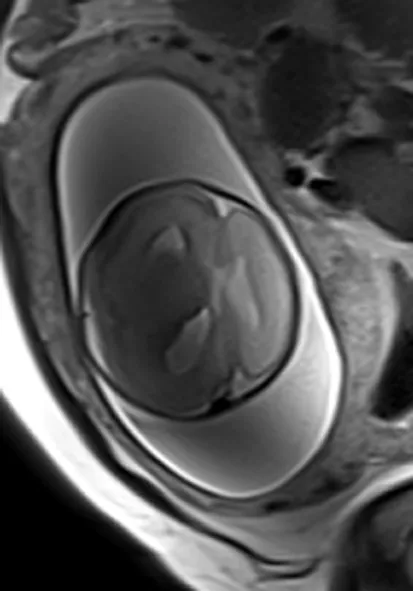
图2 半侧巨脑畸形伴灰质异位
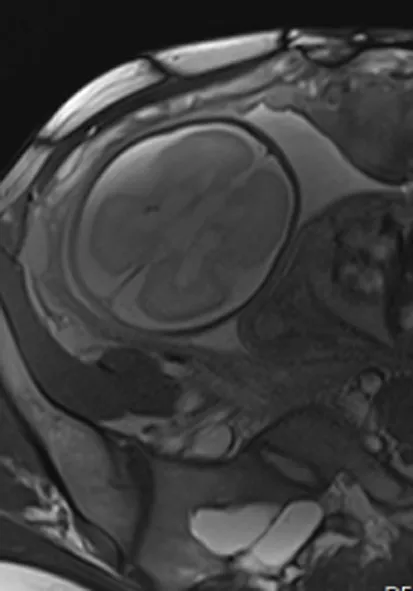
a
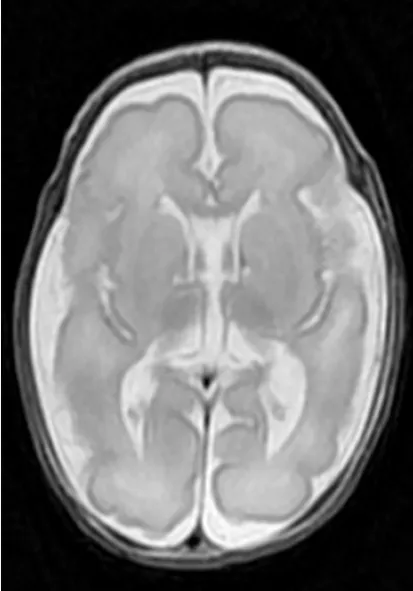
b图3 巨脑回畸形a.胎儿时期 b.出生后3d
3 讨论
胎儿脑神经元源于的神经管上皮,大规模移行发生于妊娠第7~16周,至25周左右仍有小规模迁移运动存在,而脑回最晚至30周左右完全形成。此期间任何原因(如感染、缺氧中毒等)所致生发基质损伤或神经元迁移受阻,均可造成神经元移行障碍[3]。胎儿时期神经元移行障碍相关病变主要为脑裂畸形、小头畸形、半侧巨脑畸形、灰质异位及无脑回—巨脑回畸形等。
脑裂畸形一般认为是各种理化因素致局部生发基质破坏进而放射状神经胶质纤维受损、引起全层裂隙[4]。脑裂畸形MRI表现为衬有灰质的裂隙从侧脑室表面横贯大脑半球、与软脑膜相连。可单侧或双侧发生。临床上根据受累区域大学及裂隙分离程度分为2型:Ⅰ型即闭唇型脑裂畸形,表现为裂隙两侧灰质层相贴或融合、裂隙内不含脑脊液、裂隙仅达脑白质内未与侧脑室相通;Ⅱ型即开唇型脑裂畸形,表现为脑皮层分离、裂隙内含脑脊液、脑裂内衬有灰质薄膜。胎儿期诊断闭唇型脑裂畸形较为困难,这与本文8例均为开唇型脑裂畸形相符合。开唇型脑裂畸形核磁利用多平面显示、诊断相对容易,常于中孕期即可诊断。本文中8例脑裂畸形有4例于中孕期做出诊断,另4例胎儿中孕期未行胎儿磁共振检查。
无脑回—巨脑回畸形即光滑脑,是指由于神经元细胞移行过程受阻导致胎儿大脑失去正常皮层的6层结构大脑半球,导致脑沟、脑回形成障碍的一类疾病[5-6]。MRI表现为大脑中脑发育异常、脑沟缺乏或异常、胼胝体发育不全及皮层增厚。有报道[7]重度畸形可以在24前周识别,不过由于中孕期大脑脑回仍处于发育阶段、大脑发育不完全,假阳性率较高,诊断该病后应于妊娠后期进行MRI复查。本文10例无脑回—巨脑回畸形中,孕中期诊断并孕后期确诊者4例,其中1例为无脑回畸形,有2例胎龄接近孕晚期(孕周27+周),1例伴发半球间裂囊肿、胼胝体发育畸形。因此建议胎龄小的患儿诊断无脑回—巨脑回畸形应MRI随访至孕晚期确认然后引产。
多小脑回畸形病理上[8]以皮质分层排列异常和过度折叠为特征,皮质分层正常结构消失、伴脑沟紊乱、失常。典型MRI表现为脑回浅、细小、增多伴大脑皮层增厚、白质减少,常合并其他畸形如巨脑回畸形等。该病胎儿期诊断相对难,本文中3例均是孕晚期发现并确诊的,其中1例曾于27+4周因侧脑室扩张行MRI检查,但未诊出。
半侧巨脑畸形发病机制[9]是神经元移行障碍使神经元异常聚集于皮质内外、病变侧的大脑半球神经细胞异常增生而引起半侧巨脑畸形。由于MRI于孕中期能明确显示胎儿脑回形态,故MRI孕中期即能诊断该病。本文中,共诊断5例半侧巨脑畸形,有2例于孕中期诊出(孕周23+4周、25+3周)。
灰质异位分为室管膜下型、皮质下型、带状灰质异位和混合型灰质异位。室管膜下型异位[10]于胎儿期相对诊断容易,MRI表现为室旁(室管膜下结节)小结节,通常是双侧的,颞角和枕角常见。胎儿期需与结节性硬化相鉴别,T2WI像上异位灰质呈等信号而结节性硬化结节呈低信号。小头畸形即小头伴简化脑回畸形,表现为头颅小(<3个标准差以上),同时诊断该病需要排除其他原因(如感染、缺血等)引起的小头畸形。
有学者认为[11]神经元移行障碍与双胎输血综合征存在相关性,本文中有1例双胎输血综合征伴发巨脑回畸形与之相符。但因病例较少,具体相关性还需搜集病例进一步研究。
既往认为超声对神经元移行障碍相关病变诊断具有一定局限性[12]。有学者报道[13],产前超声提示19例可疑病变,14例MRI予以确诊并补充诊断,与本次研究大致相符。因此对于胎儿中枢神经病变,超声发现异常或可疑,应及时行MRI检查、以便早诊断、早处理。
日常工作中,由于胎儿MRI及超声局限性,轻度或局限的脑沟回异常改变很难通过产前影像学诊断发现,故而产前尤其中孕期诊断多小脑回畸形、皮层下灶性灰质异位比较困难。另外对神经元移行性障碍的诊断,妊娠晚期相对容易,但是孕周越大、终止妊娠相对更加困难。而在我国孕晚期之后的引产相对困难,因此神经移行障碍相关疾病孕中期诊断十分必要。而本次研究中,孕晚期病例相对较多(67.6%),部分严重畸形儿因未早诊断而不能终止妊娠、不能做到优生优育。
综上所述,MRI在胎儿神经元移行障碍相关病变诊断中有着重要作用,但仍存在不足,因此,临床实际工作中,应加强与超声及相关临床科室沟通与随访,从而为避免问题婴儿出生及优生优育工作做出更大贡献。

