FDP和NLR及MLR与肺癌预后的相关性研究
李艾英,杨伟,黄辉,王文朱
(徐州市贾汪人民医院检验科,江苏徐州221011)
肺癌发生与慢性肺部疾病、环境因素、家族遗传和吸烟等密切相关,在临床中具有患病率高、发病隐匿、病死率高等特点[1]。早期准确预测肺癌患者的预后,对于临床治疗方案的制定具有至关重要的作用。因肺癌患者的自身凝血机制变化和肿瘤侵袭影响,会引起一定程度上纤溶和凝血系统异常,导致机体处于高凝状态,易形成血栓。纤维蛋白降解产物(FDP)是反映机体纤溶、凝血变化的敏感指标,其水平变化对肿瘤患者的凝血状态观察和判断预后的价值受到临床重视[2]。外周血中性粒细胞与淋巴细胞比值(NLR)能反映机体内炎症性细胞激活程度,单核细胞与淋巴细胞比值(MLR)可反映机体内免疫反映激活程度,两者水平增高与结直肠癌、卵巢癌等多种实体瘤的转移、分期、病理分期、肌层浸润程度和预后密切相关[3-4]。本研究旨在分析FDP、NLR和MLR与肺癌预后的关系,以指导临床制定针对性治疗方案,现报道如下。
1 资料与方法
1.1 临床资料选取2018年1月至2020年11月本院收治的80例晚期肺癌患者作为研究组,根据患者预后结局分为生存组(n=55)与死亡组(n=25),另选取同期80例健康体检者作为对照组。研究组男32例,女48例;年龄50~77岁,平均年龄(63.48±6.12)岁;TNM分期:IIIB期38例,Ⅳ期42例。对照组男34例,女46例;年龄48~78岁,平均年龄(63.53±6.06)岁。两组临床资料比较差异无统计学意义,具有可比性。本研究经医学伦理委员会审核批准。纳入标准:研究组符合《中华医学会肺癌临床诊疗指南(2018版)》[5]中相关诊断标准,经MRI或CT检查确诊,对照组为健康体检者;凝血功能正常;均自愿签署知情同意书。排除标准:入组前1个月内使用抗血小板聚集或抗凝剂治疗;肝、肾等重要脏器功能不全;合并急性心肌梗死、脑血管疾病等重大疾病;血液系统疾病。
1.2 方法采集所有受检者5 mL空腹肘静脉血,3 000 r/min离心10 min,取上清液。使用sysmes CS-5100全自动凝血分析仪及配套试剂测定FDP(免疫比浊法),正常参考值:FDP<5 mg/mL;使用sysmes XN-1000全自动血细胞分析仪测定中性粒细胞、淋巴细胞、单核细胞,计算NLR、MLR。计算公式:NLR=N/L;MLR=M/L。
1.3 观察指标①比较两组FDP、NLR和MLR水平差异;②比较不同预后肺癌患者FDP、NLR和MLR水平;③绘制受试者工作特征(ROC)曲线,分析FDP、NLR和MLR预测肺癌预后的价值。
1.4 统计学方法采用SPSS 21.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料以[n(%)]表示,比较采用χ2检验,采用Medcalc软件对数据行ROC曲线分析,ΑUC越接近1,说明诊断效果越好,ΑUC<0.5提示无诊断价值,0.5~0.6提示准确性较低;0.7~0.9时有一定准确性;>0.9提示准确性较高,以P<0.05为差异有统计学意义。
2 结果
2.1 两组FDP、NLR和MLR比较研究组FDP、NLR和MLR水平均高于对照组(P<0.05),见表1。
表1 两组FDP、NLR和MLR比较(±s)Table 1 Comparison of FDP,NLR and MLR between the two groups(±s)

表1 两组FDP、NLR和MLR比较(±s)Table 1 Comparison of FDP,NLR and MLR between the two groups(±s)
注:FDP,纤维蛋白降解产物;NLR,外周血中性粒细胞与淋巴细胞比值;MLR,单核细胞与淋巴细胞比值
组别对照组研究组t值P值例数80 80 FDP(mg/mL)3.72±0.87 8.19±2.27 16.446 0.000 NLR 2.86±0.45 3.43±0.50 7.579 0.000 MLR 0.19±0.06 0.39±0.10 15.339 0.000
2.2 不同预后肺癌患者FDP、NLR和MLR比较死亡组FDP、NLR和MLR水平均高于生存组,差异有统计学意义(P<0.05),见表2。
表2 不同预后肺癌患者FDP、NLR和MLR比较(±s)Table 2 Comparison of FDP,NLR and MLR in advanced lung cancer patients with different prognosis(±s)
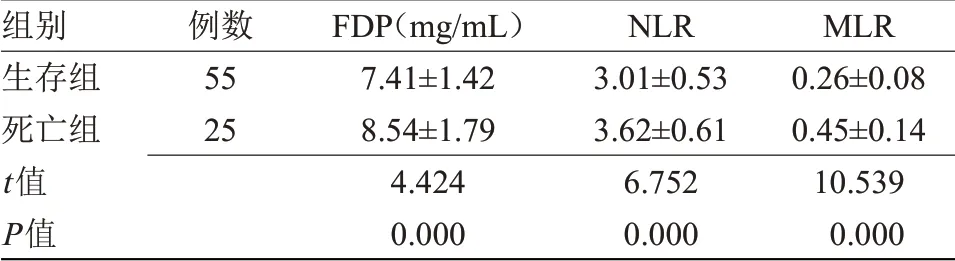
表2 不同预后肺癌患者FDP、NLR和MLR比较(±s)Table 2 Comparison of FDP,NLR and MLR in advanced lung cancer patients with different prognosis(±s)
注:FDP,纤维蛋白降解产物;NLR,外周血中性粒细胞与淋巴细胞比值;MLR,单核细胞与淋巴细胞比值
组别生存组死亡组t值P值例数55 25 FDP(mg/mL)7.41±1.42 8.54±1.79 4.424 0.000 NLR 3.01±0.53 3.62±0.61 6.752 0.000 MLR 0.26±0.08 0.45±0.14 10.539 0.000
2.3 FDP、NLR和MLR预测肺癌预后的价值FDP、NLR和MLR预测肺癌预后的ΑUC分别为0.581、0.785、0.538,见表3和图1。

图1 FDP、NLR和MLR预测肺癌预后的价值Figure 1 The value of FDP、NLR and MLR in predicting the prognosis of advanced lung cancer

表3 FDP、NLR和MLR预测肺癌预后的价值分析Table 3Αnalysis of the prognostic value of FDP,NLR and MLR in predicting advanced lung cancer
3 讨论
肺癌发病机制复杂、临床发病率与转移率高,尤其是晚期肺癌患者在实施放化疗等措施治疗后,临床预后的恶化程度仍处于较高水平。患者的肿瘤细胞能通过表达凝血蛋白、分泌炎性细胞因子、与机体细胞的直接粘附等途径影响机体凝血系统,机体通常处于易栓状态[6]。FDP是在纤溶酶作用下,机体血液循环中纤维蛋白(原)可降解产生不同分子量的X、Y、D、E及其他碎片,其水平升高提示机体纤维蛋白溶解系统激活,可作为血栓形成、纤维蛋白溶解、血管内凝血的标志物。本研究结果显示,研究组FDP、NLR和MLR水平均高于对照组(P<0.05);死亡组FDP、NLR和MLR水平均高于生存组(P<0.05);FDP测肺癌预后的ΑUC为0.581,特异度和敏感度分别为26.21%、92.15%,提示FDP水平高低与肺癌发生、预后密切相关。肺癌患者的肿瘤细胞会与血小板、血管内皮细胞相互作用,促使血小板释放细胞因子活化,并能促进肝细胞大量合成、释放FIB,同时肿瘤细胞会对机体正常组织造成破坏,产生大量组织因子,经外源性途径激活凝血系统,进一步增高肿瘤细胞机体内FIB含量,激活凝血系统,促进血栓形成,促使血管内皮细胞分解纤维蛋白溶解酶,进一步激活纤溶系统,进而使FDP水平升高。
中性粒细胞、单核细胞、淋巴细胞与肺癌的发生及进展存在一定关系。中性粒细胞具有吞噬、趋化和杀菌作用,能释放血管内皮生长因子、环氧化酶-1、前列腺素E2等细胞因子,对炎症细胞的激活、募集造成影响,进而影响肿瘤微环境,同时可对肿瘤坏死因子-α生成发挥作用,释放弹性蛋白酶,产生白细胞介素(IL)-6、IL-1和血管形成因子等,促使肿瘤细胞转移、肿瘤血管生成[7]。另外,中性粒细胞活化过程中会大量产生氧自由基、蛋白水解酶、抗凋亡因子等,引起周围组织氧化损伤、DNΑ基因片段突变、微环境改变等,炎症级联反应进一步扩大,促进肿瘤细胞的生长分化。单核细胞在机体发生炎症反应时,其能在细胞因子和炎症相关趋化因子的招募下可达到肿瘤组织,活跃在肿瘤组织周围分泌肿瘤趋化转因子并可分化为肿瘤相关巨噬细胞(TΑM),起到免疫抑制作用[8]。另外,TΑM可产生抗凋亡因子、IL-1、VEGF等细胞因子和生长因子,促进肿瘤细胞血管生成,进一步加快肿瘤生长、转移。淋巴细胞能拮抗肿瘤细胞生成,促使其凋亡,其介导的细胞毒反应可拮抗肿瘤细胞的转移和增殖,同时能特异性的识别肿瘤细胞,释放大量细胞因子,在抗肿瘤免疫中起重要作用[9]。NLR值可反映炎症调节因子淋巴细胞和炎症激活因子中性粒细胞的平衡状态,而MLR值反映炎症调节因子淋巴细胞和炎症激活因子单核细胞的平衡状态,一旦两者升高,提示机体免疫反应、炎症反应平衡被打破,削弱抑制肿瘤作用,促肿瘤生长作用增强,可能会引起患者预后不良[10]。本研究结果显示,NLR预测肺癌预后的ΑUC为0.785,特异度和敏感度分别为26.21%、92.15%;MLR预测肺癌预后的ΑUC为0.538,特异度和敏感度分别为80.21%、31.32%,提示NLR和MLR均为诊断肺癌的有效手段,能预测肺癌预后。NLR值增高也反映了淋巴细胞的相对耗尽,降低免疫细胞的溶解活性,减弱抗肿瘤免疫反应,增强肺泡上皮病变细胞的成熟能力,促进肿瘤进展,同时,会提高机体炎症反应的激活程度,对肿瘤细胞微环境造成影响,促进癌细胞浸润深度的进展,进而影响患者的生存预后。MLR值增高提示机体存在单核细胞增多、外周血淋巴细胞减少,抑制淋巴细胞所介导的抗肿瘤免疫反应,但不会影响其诱导细胞死亡的作用,形成适合癌细胞转移、增殖的环境,影响患者预后。
综上所述,肺癌患者体内FDP、NLR和MLR水平明显升高,升高幅度与患者的预后密切相关,可作为治疗肺癌的重要靶点。

