糖尿病专科主导的多学科团队对妊娠期糖尿病的管理效果
陈碧峰
莆田学院附属医院产房,福建莆田 351100
妊娠期糖尿病(GDM)是指孕妇在妊娠期间患上糖尿病,发病率约为 3%(±2%)[1-2],但近年来 GDM 发病概率明显提升,已经成为影响妊娠期女性妊娠以及安全的主要疾病因素。 临床调查研究显示,多数GDM 产妇在分娩后糖代谢能恢复正常水平,但日后合并相关疾病的概率明显提升[3-5]。由于受到疾病影响,GDM 患者妊娠期间的护理难度大大提升,常规妊娠期护理措施难以满足相关护理需求,对于不良妊娠结局干预程度有限。 临床调查研究显示,在对妊娠期糖尿病患者护理中采用多学科团队护理方式,能让患者更好地参与到护理过程中,有效解决糖代谢异常问题,改善不良妊娠及分娩结局[6]。 在构建多学科团队过程中,以糖尿病专科为主导领导开展糖尿病护理管理工作,可以帮助产妇安全度过妊娠期,降低巨大儿、胎儿窘迫等不良妊娠结局发生率。鉴于此,选择该院 2019 年 1 月—2020 年 1 月收治的61 例GDM 患者进行糖尿病专科主导的多学科团队研究,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的61 例GDM 患者进行糖尿病专科主导的多学科团队研究,采用电脑随机法将GDM 患者分为观察组(31 例)与对照组(30 例)。观察组:年龄 28~42 岁,平均年龄(31.25±0.12 岁);妊娠周期 35~38 周,平均孕周(36.91±0.12)周;体质量 65~79 kg,平均体质量(71.49±0.17)kg;学历:初中 4 例,高中 6 例,专科 15例,本科及以上6 例;首次妊娠11 例,多次妊娠20 例。对照组:年龄 29~42 岁,平均年龄(31.27±0.10 岁);妊娠周期 35~38 周,平均孕周(36.92±0.13)周;体质量 66~79 kg,平均体质量(71.50±0.18)kg;学历:初中 4 例,高中 6 例,专科14 例,本科及以上6 例;首次妊娠 10 例,多次妊娠20 例。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。符合多学科团队护理管理模式研究要求。
纳入标准:①符合《2019 SOGC 临床实践指南:妊娠期糖尿病》GDM 诊断标准;②GDM 患者信息资料完整;③GDM 患者及家属知情同意该次多学科团队护理管理模式研究内容。
排除标准:①危重症GDM 患者;②GDM 患者资料信息缺失;③精神异常者;④患者有传染病。
1.2 方法
对照组接受普通护理:护理人员要根据各个科室所给的医嘱执行护理方案,监测GDM 患者血糖指标、胎儿健康状,协助医生开展各项紧急护理措施。同时,护理人员将该院制定的GDM 注意手册发给患者,让GDM 患者及家属仔细观看, 自觉依从GDM 的相关护理措施,如果有问题或者其他意外情况,要主动向护理人员求助。
观察组在对照组基础上接受糖尿病专科主导的多学科团队的护理管理模式,内容如下。
团队构建:该院针对GDM 患者成立相关工作团队。
主导成员:糖尿病专科护士5 名:主要负责成员联络、护理措施执行、病情信息收集等各项工作,是研究开展的主要推动者。
参与人员:①产科医生1 名:为研究提供妊娠、分娩技术支持,给予相应的医嘱;②营养医师1 名:为GDM患者提供营养护理支持,给予更加详细针对性的饮食建议;③心理咨询师1 名:弥补GDM 护理人员在心理护理中的不足,给予GDM 患者更加专业的心理护理,解决心理方面的问题;④内分泌科医生1 名:对GDM 患者由于血糖升高所引发的问题进行干预,给予护理人员糖尿病方面的专业意见。
团队活动:①由GDM 人员后者收集糖尿病患者的相关信息,将其按照心理、血糖、妊娠、分娩等多个方面进行分类,并将相关信息绘制成表,将异常数据进行重点标注,及时将其发送给其他成员,让其快速获得相关资料;②其他团队成员在收集到相关信息后,及时给予医嘱反馈、专业干预方案,让护理人员实行;③团队成员定期召开线上会议,针对GDM 患者的个人情况调整护理干预方案, 并对护理人员护理执行情况提出相关意见;④护理人员完成院内护理工作后,对GDM 患者的总体健康情况进行评价,为院外护理做好相关准备工作;⑤团队成员每隔45 日到GDM 患者家中开展随访工作,给予进一步的指导及护理。
护理内容:(1)饮食方面:①护理人员要主动与GDM 患者进行交流,了解患者日常饮食情况,主要包括饮食种类、进食量、进食频率、体质量等各项信息;②对GDM 患者的不良饮食习惯重点标注,及时反馈给营养师;③营养师根据GDM 患者基础情况制订健康的饮食方案,明确每餐热量,确定具体的饮食种类,对脂肪、果蔬、盐分摄入均进行详细地规定;④护理人员将饮食方案交给GDM 患者及家属审查,调整其不喜欢的食物,确定患者及家属能接受相关方案;每日注意观察GDM饮食情况,及时对其进行督促。 (2)运动方面:①护理人员需要对GDM 患者的心率、心律、血压等各方面进行监测,将相关信息及时告知主治医生;②由主治医生对GDM 患者进行评估,确定GDM 患者是否具备运动条件,制订运动科学的运动方案;③运动过程中必须考虑到GDM 患者健康状况、血糖指标、妊娠周期以及年龄等各项因素,尽量要以瑜伽、慢走等活动强度较低的运动为主;④护理人员在执行运动护理方案时需要注意,活动时间要在饭后1 h,并且首次活动时间控制在10 min 左右,并对GDM 患者运动期间的身体健康状况进行监测,保障GDM 患者的运动安全。 (3)血糖控制:血糖是影响GDM患者妊娠以及分娩安全的主要因素,需要通过多种方式降低患者血糖指标。 方法如下:①根据内分泌科医生的医嘱方案要求,确保GDM 患者能够依从用药方案,避免出现私自减少降糖药物的事件; ②对GDM患者外界糖分摄入进行严格监管, 避免增加GDM 患者体内糖分解负担;③对血糖指标严重升高的GDM 患者要实施持续性的24 h 血糖监测。 (4)心理护理:①护理人员要对GDM 患者进行心理安抚,通过健康知识宣其减少GDM疾病所引发的恐慌;②同时护理人员要配合心理医生定期对GDM 患者进行检查,通过音乐疗法、语言沟通等方式改善GDM 患者的心理健康状况。
1.3 观察指标
自护能力:①自我概念;②健康知识;③自护技能;④自护责任感。由多学科团队护理管理模式研究人员负责对GDM 患者的自护能力进行评估,采用该院自制《GDM 患者自护能力评价量表》,标准为:高5 分,较高4 分,一般 3 分,较低 2 分,低 1 分。
血糖指标:①空腹血糖;②餐后血糖;③糖化血红蛋白。 由多学科团队护理管理模式研究人员采集GDM患者血糖指标监测数据。
自我管理水平:①社会支持;②行为;③态度。 由多学科团队护理管理模式研究人员负责对GDM 患者的自我管理水平进行评估,采用该院自制《GDM 患者自我管理水平评价量表》,标准为:高5 分,较高4 分,一般3分,较低 2 分,低 1 分。
最终妊娠结局:①产后出血;②巨大儿;③死胎;④胎儿窘迫;⑤不良妊娠结局发生率。 由多学科团队护理管理模式研究人员负责采集GDM 患者最终妊娠结局数据。
1.4 统计方法
采用SPSS 27.0 统计学软件处理数据,计量资料以()表示,组间差异比较进行 t 检验;计数资料以[n(%)]表示,组间差异比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者自护能力对比
护理后,观察组GDM 患者自护能力评分高于对照组 GDM 患者,差异有统计学意义(P<0.05),见表 1。
表1 两组患者自护能力比[(),分]
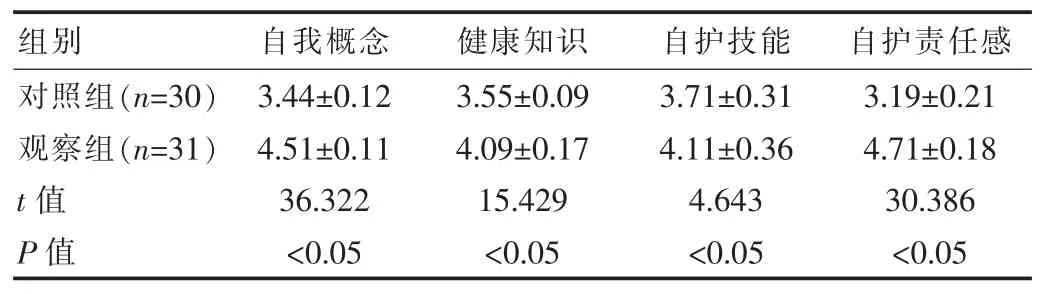
表1 两组患者自护能力比[(),分]
组别 自我概念 健康知识对照组(n=30)观察组(n=31)t 值P 值3.44±0.12 4.51±0.11 36.322<0.05 3.55±0.09 4.09±0.17 15.429<0.05自护技能3.71±0.31 4.11±0.36 4.643<0.05自护责任感3.19±0.21 4.71±0.18 30.386<0.05
2.2 两组患者血糖指标对比
护理后,观察组GDM 患者血糖指标低于对照组GDM 患者,差异有统计学意义(P<0.05),见表 2。
表2 两组患者护理前后血糖指标对比()
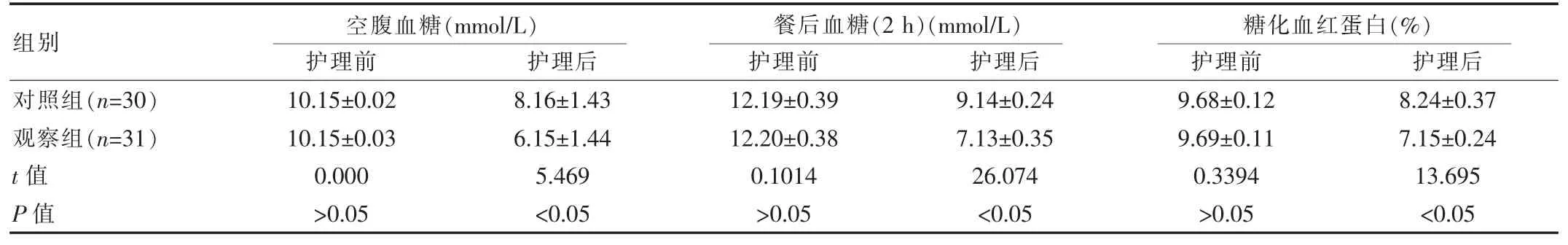
表2 两组患者护理前后血糖指标对比()
组别对照组(n=30)观察组(n=31)t 值P 值空腹血糖(mmol/L) 餐后血糖(2 h)(mmol/L)护理前 护理后 护理前 护理后10.15±0.02 10.15±0.03 0.000>0.05 8.16±1.43 6.15±1.44 5.469<0.05 12.19±0.39 12.20±0.38 0.1014>0.05 9.14±0.24 7.13±0.35 26.074<0.05糖化血红蛋白(%)护理前 护理后9.68±0.12 9.69±0.11 0.3394>0.05 8.24±0.37 7.15±0.24 13.695<0.05
2.3 两组患者自我管理水平对比
护理后,观察组GDM 患者自我管理水平高于对照组 GDM 患者,差异有统计学意义(P<0.05),见表 3。
表3 两组患者自我管理水平对比[(),分]
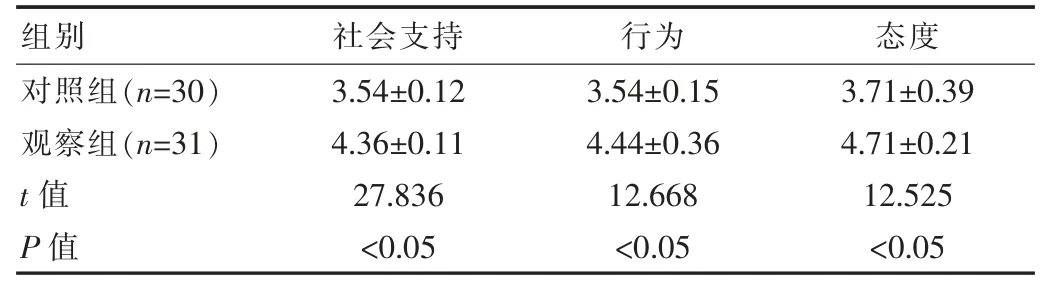
表3 两组患者自我管理水平对比[(),分]
组别 社会支持 行为 态度对照组(n=30)观察组(n=31)t 值P 值3.54±0.12 4.36±0.11 27.836<0.05 3.54±0.15 4.44±0.36 12.668<0.05 3.71±0.39 4.71±0.21 12.525<0.05
2.4 两组患者妊娠结局对比
护理后,观察组GDM 患者不良妊娠结局发生率低于对照组 GDM 患者,差异有统计学意义(P<0.05),见表4。

表4 两组患者不良妊娠结局对比结果[n(%)]
3 讨论
GDM 会对产妇的妊娠以及分娩造成威胁,多项临床调查研究显示GDM 患者更容易出现巨大儿、胎儿窘迫等问题,产妇分娩后大出血概率高,胎儿自残致死率要高于其他产妇[7-9]。 因此GDM 严重危及我国女性的生育健康,需要重点对其进行关注。GDM 疾病发展主要与其糖耐量减退、糖代谢异常有关,从而导致血糖指标异常升高。 因此在GDM 治疗期间主要核心在于血糖的控制,并要对妊娠以及分娩过程进行监护以及给予护理措施,解决GDM 患者的不良心理、生活习惯不佳等问题。常规护理措施中,护理人员在GDM 患者护理期间缺乏足够的主动性,大多充当护理方案执行者,对于GDM患者的护理需求响应有限,护理内容十分局限[10-14]。 多学科团队护理模式强调医学不同领域的人群均参与到对GDM 的护理中,能让护理方案更具全面性,适合随时有意外风险事件的GDM 患者。
研究中,观察组GDM 患者接受多学科团队护理模式后GDM 患者自护能力、自我管理水明显提升,主要因为多学科团队护理模式是以糖尿病专科为主导,由相关护理人员推动护理措施的开展,通过健康教育、心理安抚、饮食管理、运动管理等多种方式进行全方位立体式干预,所以让患者拥有更高的GDM 自护能力,可以主动加强GDM 疾病管理。 由于GDM 患者加强了对个人生活上的约束,饮食等各方面更健康,因此血糖指标控制好。 数据说明了糖尿病专科主导的多学科团队开展的有效性,能够综合各项医疗资源优势,让GDM 护理人员采取科学护理方案,从而给予GDM 患者更加优质的护理体验。
综上所述,以糖尿病专科主导的多学科团队主动GDM 患者的护理措施,能让护理工作更加科学、可靠、全面,让GDM 患者在护理期间更好地依从各项GDM护理措施,提高GDM 患者在护理中的自我管理水平,让其病情控制效果更好,从而对不良妊娠结局干预效果更加显著。

