老年2 型糖尿病发生低血糖常见原因分析及相关护理对策
徐娇瑾
苏州市吴中人民医院肾内科,江苏苏州 215128
糖尿病是一种终身代谢性疾病,发病率呈逐年上升趋势,对人类生命健康有极大的威胁[1]。2 型糖尿病是糖尿病最为常见的一种类型,以血糖异常升高为主要特征,还会涉及心、眼、肾等器官,对患者生活质量有极大影响[2]。在老年2 型糖尿病治疗中,低血糖是较为常见的一种并发症,非常容易引起心脑血管事件,使器官受到永久性伤害[3]。 所以,在老年2 型糖尿病治疗中,应深入分析发生低血糖的原因,实施有效的护理对策,以此严格控制患者血糖水平,提高患者生活质量,取得理想的临床疗效。基于此,该文选取2019 年11 月—2020 年7 月在该院治疗过程中发生低血糖的68 例老年2 型糖尿病患者为研究对象,总结分析患者发生低血糖的原因,探讨综合护理实施效果。 现报道如下。
1 对象与方法
1.1 研究对象
选取该院治疗过程中发生低血糖的68 例老年2型糖尿病患者为研究对象,以随机数表法均分为对照组与观察组。 纳入标准:符合2 型糖尿病诊断标准,血糖<4 mmol/L 者;无药物过敏史者;意识清晰者;患者签订知情同意书,经伦理委员会审批。 排除标准:存在精神异常或认知障碍者;伴有酮症酸中毒者;伴有心、肝、肾等器官严重功能异常者;未能配合完成研究者。对照组:年龄 50~85岁,平均(68.25±3.67)岁;男 19 例,女 15 例;文化水平:小学4 例,初中8 例,高中及中专 12 例,大专及以上 10 例;病程 1~12 年,平均(5.12±1.35)年。 观察组:年龄 50~85 岁,平均(68.57±3.55)岁;男 17 例,女 17例;文化水平:小学3 例,初中7 例,高中及中专14 例,大专及以上 10 例;病程 1~13 年,平均(5.37±1.41)年。两组年龄、性别等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组应用常规护理,即指导患者严格遵医嘱用药,同时护理人员应多和患者沟通,主动了解患者真实想法,并认真解答患者提出的问题,评估患者情绪状态,以此消除患者顾虑,让患者乐观、积极地面对疾病。 向患者说明血糖监测方法、低血糖表现及危害等知识,提高患者认知,保证患者能积极配合临床操作。在此基础上,观察组应用综合护理,即针对患者低血糖发生原因(自身因素、药物因素、饮食因素、血糖监测不及时、未坚持锻炼)开展护理工作:①疾病知识宣教:向患者进行疾病知识宣教,提高患者疾病认知,同时认真解答患者提出的问题,消除患者顾虑。②用药指导:严格遵照医嘱指导患者用药,不可随意更改用药剂量或者停药,并详细说明药物相关情况,让患者认识到用药的重要性与必要性。同时,密切监测患者病情变化,及时调整用药剂量。此外,叮嘱患者家属监督患者用药,以免因为患者年龄过大而出现忘记服药或者服药剂量不对的情况。③饮食指导:根据患者病情,制订科学、合理的饮食计划,遵循低脂、低盐、定时、定量的原则,不可随意更改饮食计划,以燕麦面、玉米面、糙米、鱼类、新鲜蔬菜等食物为主,禁食动物内脏、鱼卵等食物,并禁止空腹饮酒。④血糖监测:叮嘱患者定期监测自身血糖水平变化,并向患者说明严格控制血糖水平的重要性,以此引起患者的重视。⑤锻炼指导:根据患者情况,制定锻炼计划,以散步为主,餐后1 h 开始,3~4 次/周,30 min/次。 在锻炼时不可空腹,需家属陪伴,以免发生意外。 ⑥加强血糖监测:根据患者病情予以分级护理,结合患者的实际情况予以病房巡视,密切监测患者三餐前后及晚上睡觉前血糖水平。特别是要加强夜间巡视,密切观察患者病情变化,一旦患者出现烦躁、盗汗等情况,必须马上检测患者血糖水平,倘若检测结果显示为低血糖,一定要马上告知医生,从而给予及时、有效地处理,确保患者生命安全。 在病房巡视中,特别要注意老年患者,因为老年患者若发生低血糖,就可能直接陷入昏迷,并无明显的临床表现,所以护理人员必须密切监测患者生命体征,从而及时发现异常情况,给予对症处理。
1.3 观察指标
分析患者发生低血糖的原因,以患者血糖水平、生活质量、满意度为观察指标,对两组观察结果进行统计比较。 ①血糖观察指标:空腹血糖(FPG)、餐后 2 h 血糖(2 hPG)。②生活质量评价标准:采用生活质量综合评定问卷对患者生活质量进行评价,评定项目包括躯体功能、躯体疼痛、心理状态、精神状况、认知功能、社会功能、活力、总体健康,每项分值范围0~100 分,评分越高,生活质量越高。③满意度评价标准:利用自拟满意度调查问卷对患者满意度进行评价,评分0~100 分,0~59 分为不满意;60~89 分为比较满意;90~100 分为十分满意,满意度=比较满意率+十分满意率。
1.4 统计方法
采用SPSS 22.0 统计学软件分析数据,计量资料用()表示,比较进行 t 检验;计数资料采用[n(%)]表示,比较进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 患者发生低血糖的原因分析
患者发生低血糖的原因主要包括患者自身因素(20 例)、药物因素(15 例)、饮食因素(13 例)、血糖监测不及时(11 例)、未坚持锻炼(9 例)。
2.2 护理前后两组血糖水平比较
护理前,两组FPG、2 hPG 水平对比,差异无统计学意义(P>0.05);护理后,观察组 FPG、2 hPG 水平明显低于对照组,差异有统计学意义(P<0.05)。 见表 1。
表1 护理前后两组血糖水平比较[(),mmol/L]
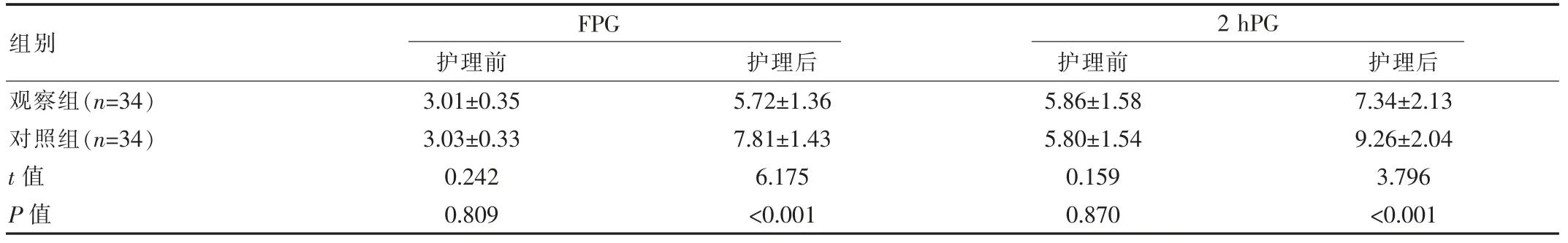
表1 护理前后两组血糖水平比较[(),mmol/L]
组别观察组(n=34)对照组(n=34)t 值P 值FPG护理前 护理后 护理前3.01±0.35 3.03±0.33 0.242 0.809 5.72±1.36 7.81±1.43 6.175<0.001 5.86±1.58 5.80±1.54 0.159 0.870 2 hPG护理后7.34±2.13 9.26±2.04 3.796<0.001
2.3 护理前后两组生活质量评分比较
护理前,两组躯体功能、躯体疼痛、心理状态、精神状况、认知功能、社会功能、活力、总体健康评分对比,差异无统计学意义(P>0.05);护理后,观察组躯体功能、躯体疼痛、心理状态、精神状况、认知功能、社会功能、活力、总体健康评分明显高于对照组,且两组各指标评分明显高于护理前,差异有统计学意义(P<0.05)。 见表2。
表2 护理前后两组生活质量评分比较[(),分]
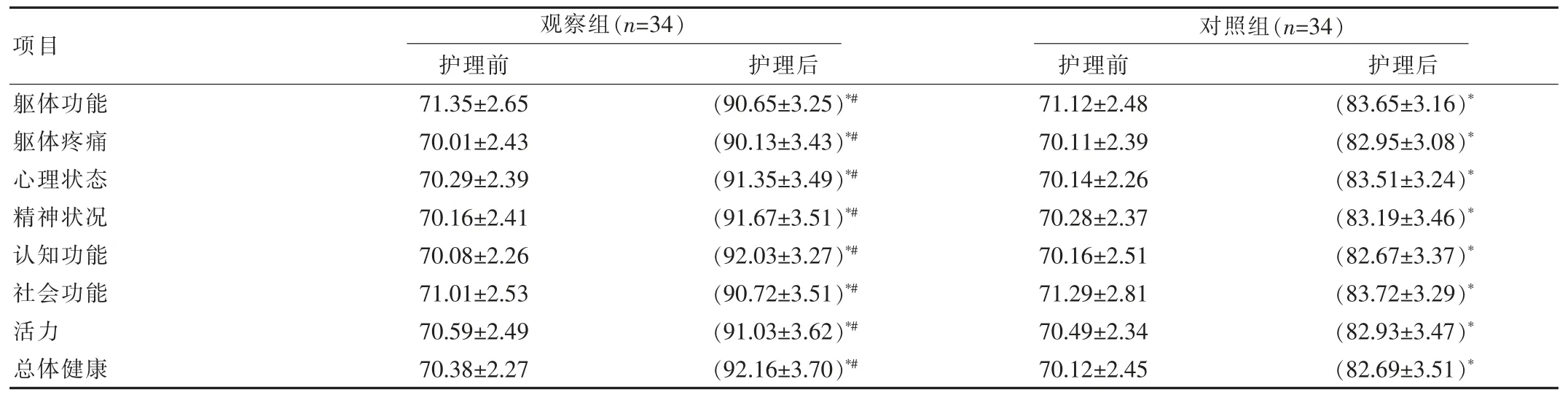
表2 护理前后两组生活质量评分比较[(),分]
注:与护理前比较,*P<0.05;与对照组比较,#P<0.05
项目 护理前 护理后躯体功能躯体疼痛心理状态精神状况认知功能社会功能活力总体健康观察组(n=34)71.35±2.65 70.01±2.43 70.29±2.39 70.16±2.41 70.08±2.26 71.01±2.53 70.59±2.49 70.38±2.27(90.65±3.25)*#(90.13±3.43)*#(91.35±3.49)*#(91.67±3.51)*#(92.03±3.27)*#(90.72±3.51)*#(91.03±3.62)*#(92.16±3.70)*#护理前71.12±2.48 70.11±2.39 70.14±2.26 70.28±2.37 70.16±2.51 71.29±2.81 70.49±2.34 70.12±2.45对照组(n=34)护理后(83.65±3.16)*(82.95±3.08)*(83.51±3.24)*(83.19±3.46)*(82.67±3.37)*(83.72±3.29)*(82.93±3.47)*(82.69±3.51)*
2.4 两组满意度比较
观察组满意度明显高于对照组,差异有统计学意义(P<0.05)。 见表 3。
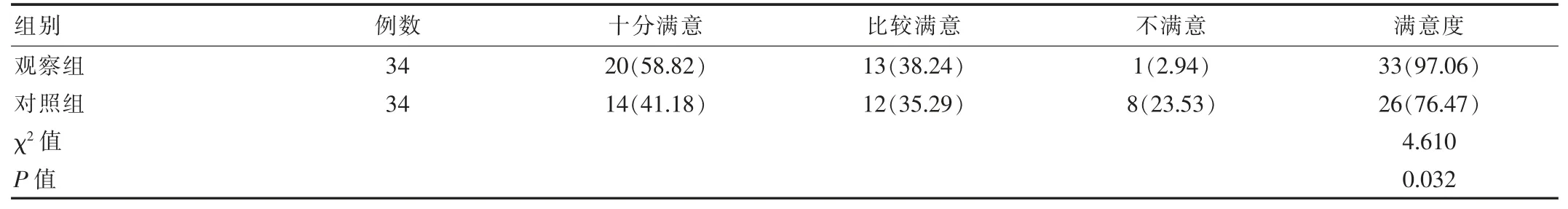
表3 两组满意度比较[n(%)]
3 讨论
低血糖是老年2 型糖尿病治疗中较为常见的一种并发症,发生原因有自身因素(患者自身调节功能减弱,降低了血糖敏感度;患者缺乏对疾病知识的掌握[4-5])、药物因素(患者因为年龄大,易出现重复用药或者忘记用药的现象,同时也存在无法遵医嘱用药的情况)[6]、饮食因素(营养摄入控制过度,使营养不均衡,易出现乏力、头晕、心慌等症状,引起低血糖)[7-8]、血糖监测不及时(由于未能定期监测血糖水平,使患者未能及时了解自身血糖状况,易发生低血糖现象)[9]、未坚持锻炼(部分患者缺乏对运动的了解,在注射胰岛素后经常运动,使血液流动加快,加快胰岛素吸收,加大葡萄糖消耗量,进而易引起低血糖)等[10-11]。 为此,在老年2 型糖尿病治疗中,一定要给予有效的护理对策,以此减少低血糖的发生,提高患者临床效果。
在综合护理中,通过心理护理的实施,能有效缓解患者不良情绪,提高患者疾病认知水平,以此增强患者治疗信心;通过饮食护理的应用,可以指导患者合理饮食,能在确保患者营养均衡的情况下,有效控制患者血糖水平,提高患者生活质量[12-14];通过用药指导的落实,能保证患者用药合理、安全,有助于巩固患者治疗效果;通过锻炼指导的落实,有助于增强患者体质,提高患者免疫力,临床应用价值非常高;通过加强血糖监测,及时了解患者血糖水平, 并对患者临床症状予以严密观察,及时发现患者低血糖情况,马上告知医生,以此给予对症处理[15-17]。 该研究表明,与对照组比较,观察组护理后血糖水平、 生活质量评分及满意度明显提高 (P<0.05)。 此结果与相关文献的报道结果基本相符[18-20],由此证实,综合护理对老年2 型糖尿病患者有重要作用,临床实施价值非常高。
综上所述,患者发生低血糖的原因主要包括患者自身因素、药物因素、饮食因素、血糖监测不及时、未坚持锻炼等,通过实施综合护理后,能有效调节患者血糖水平,提高患者生活质量及满意度,值得临床推荐应用。当然,该次研究尚存在一定的局限性,如研究对象选取数量比较少、研究时段选定范围比较短等,使研究结果无法完全代表综合护理的实施效果,为进一步提高研究结果的可靠性与全面性,可适当增加研究对象数量,延长研究时段范围, 以此为老年2 型糖尿病发生低血糖患者的护理提供参考依据。

