损害控制评估在髋部骨折合并2 型糖尿病患者围术期护理中的应用
蔡萍,陈美珠
厦门大学附属第一医院手术室,福建厦门 361000
2 型糖尿病多发生于中老年人,其骨质疏松症的概率较高,进而提升髋部骨折发生的风险,一旦合并产生后可加重病情,并影响日常生活能力[1]。 目前临床针对髋部骨折患者多选择手术方式进行治疗,虽然能够重建其髋部力学结构,同时解除肢体活动受限情况,但术后可能引发较多并发症,尤其是合并2 型糖尿病患者而言,不仅病情更为严重,同时可能提升手术的困难程度[2-3]。 随后临床经研究分析,围术期护理的效果较好,可有效降低并发症的发生率,同时缓解疼痛[4]。 但传统围术期护理并无针对性,若能够在此基础上加用损害控制评估,并依据测评结果提供针对性护理干预,可有效提升患者的耐受性,最大可能规避相关损害,为术后快速康复提供保障[5-6]。 该研究选择该院2019 年4 月—2020年5 月收治的70 例髋部骨折合并2 型糖尿病患者,探究损害控制评估运用于髋部骨折合并2 型糖尿病患者围术期护理中的价值,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的70 例髋部骨折合并2 型糖尿病患者,依据抽签法分成两组,各35 例。 研究组男19 例,女 16 例;年龄 45~73 岁,平均年龄(60.34±1.22)岁;股骨颈骨折22 例,股骨转子间骨折13 例;初中至以下8例,高中 14 例,大专至以上 13 例。 对照组男 18 例,女17 例;年龄 44~73 岁,平均年龄(60.87±1.15)岁;股骨颈骨折20 例,股骨转子间骨折15 例;初中至以下9 例,高中14 例,大专至以上12 例。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:符合《临床糖尿病学》[7]《老年髋部骨折诊疗专家共识》[8]诊断标准,经影像学等检查确诊;患者病历资料完整;患者与家属签订知情书,且该研究经过医院医学伦理委员会的批准通过。
排除标准:合并肝肾疾病、甲状腺病变、精神类疾病、1 型糖尿病、全身多发性骨折、严重心脑血管疾病者;研究前2 周服用影响骨代谢药物者;听力受损或者交流障碍者。
1.2 方法
研究组在围术期护理中使用损害控制评估。①选择视觉模拟评分法(VAS)进行疼痛评价,依据评分结果实施针对性护理。 针对疼痛程度较轻者,提供非药物治疗,协助患者调整舒适的体位,指导患者观看电视、听音乐等转移注意力以减轻患者疼痛,必要时可选择冰袋冷敷,同时依据骨折类型实施皮牵引,并集中安排各项检查,避免多次搬动患者。 而疼痛程度较高者,可选择合适的镇痛药物进行控制。 ②手术前利用血糖检测仪密切关注血糖变化,并积极控制其水平,了解患者喜好,制定针对性饮食方案,对其每日摄入的总热量进行控制,嘱咐患者不可食用高糖及辛辣刺激性食物, 同时保证营养均衡。 ③选择评估工具对患者手术风险及术后并发症情况进行测评,将测得的结果如实告知患者与家属,获得同意后制订手术计划,并要求患者与家属主动积极配合。 ④加强对患者心肺功能的管理,指导患者通过牵引床进行引体向上、吹气球、缩唇呼吸训练等,并依据循序渐进原则,逐渐增加运动量以及运动时间。 ⑤手术前加强对患者皮肤的管理与消毒, 并提供针对性预防抗生素。 手术期间要求医师遵照无菌原则,保证术中操作精细。 手术后密切关注患者生命体征与病情的变化,定时检查切口周边皮肤、敷料以及引流液情况,同时加强对血糖水平的控制。 ⑥术后由营养师对患者进行评估,依据评估结果,并在考虑病情的基础上制定饮食计划,若患者食欲较差,可提供胃肠动力或者助消化类药物进行干预,同时鼓励患者多饮水,多食用水果、蔬菜以及高维生素类食物。 ⑦依据患者病情恢复情况,鼓励患者尽早下床活动,并指导肢体功能锻炼方式,例如直腿抬高、踝泵运动、膝关节伸屈、臀肌收缩等,并嘱咐患者应劳逸结合,注意休息。
对照组提供常规围术期护理,手术前对患者病情进行评估,协助患者进行各项检查,提前做好术前准备,必要时可提供心理辅导。术后密切关注体征变化,遵医嘱进行用药指导,并定期检查切口,口头进行健康教育等。
1.3 观察指标
记录两组术后空腹血糖达标、餐后2 h 血糖达标、下床活动、住院时长,分别在干预前、干预后1 个月进行抑郁自评量表(SDS)、焦虑自评量表(SAS)、VAS、髋关节功能(Harris)、依从性、日常生活能力(ADL)评分调查,同时观察两组并发症(切口感染、下肢深静脉血栓、压力性损伤等)的发生率,护理结束时进行护理满意度调查。
①SDS、SAS 评分[9]:对抑郁、焦虑程度进行测评,满分<50 分无抑郁,50~60 分轻度;61~70 分中度;>70 分重度。 ②VAS 评分[10]:对疼痛程度进行测评,0 分无痛;0~3 分轻微,可忍受;4~6 分中度,尚可忍受;7~10 分重度,难以忍受。 ③Harris 评分[11]:对髋关节功能进行测评,满分 100 分,>90 分关节功能优良,80~90 分较好,70~79 分尚可,<70 分差。 ④ADL 评分[12]:对日常生活能力进行测评,满分100 分,<20 分功能障碍严重,无法独立生活;20~60 分中度功能障碍,可能需要他人帮助;>60 分生活可自理。⑤满意度:对护理人员的服务态度及操作能力进行评价,满分100 分,>80 分十分满意;60~80 分较满意;<60 分不满意。 满意度=十分满意率+较满意率。
1.4 统计方法
采用SPSS 19.0 统计学软件进行数据处理,计量资料以()表示,采用 t 检验;计数资料采用[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组相关指标恢复时长对比
研究组术后空腹血糖达标、餐后2 h 血糖达标、下床活动、住院时长均优于对照组,差异有统计学意义(P<0.05)。 见表 1。
表1 两组相关指标恢复时长对比[(),d]
组别 术后空腹血糖达标 餐后2 h 血糖达标研究组(n=35)对照组(n=35)t 值P 值3.67±1.02 5.28±1.66 4.889 0.001 4.19±1.25 6.03±1.89 4.804 0.001下床活动5.10±1.67 6.88±1.93 4.126 0.001住院时长10.45±2.02 13.76±2.64 5.891 0.001
2.2 两组相关评分对比
干预前两组评分相比,差异无统计学意义(P>0.05),干预后研究组SDS、SAS、VAS 评分低于对照组,但Harris评分高于对照组,差异有统计学意义(P<0.05)。 见表 2。
表2 两组相关评分对比[(),分]
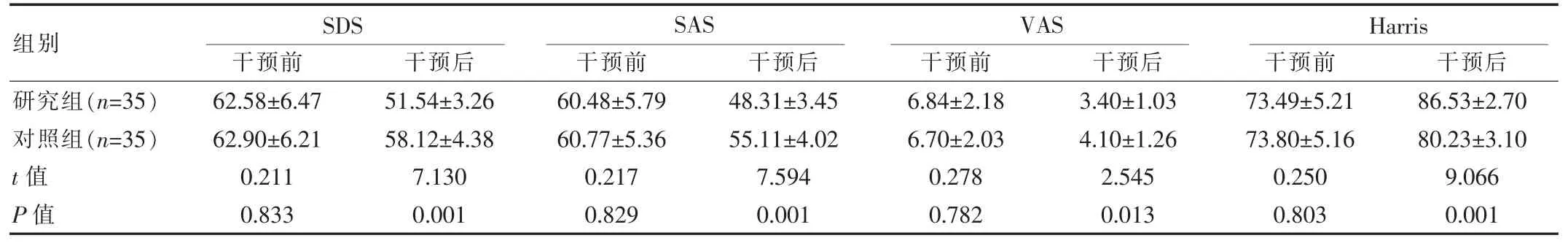
表2 两组相关评分对比[(),分]
组别研究组(n=35)对照组(n=35)t 值P 值SDS SAS VAS Harris干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后62.58±6.47 62.90±6.21 0.211 0.833 51.54±3.26 58.12±4.38 7.130 0.001 60.48±5.79 60.77±5.36 0.217 0.829 48.31±3.45 55.11±4.02 7.594 0.001 6.84±2.18 6.70±2.03 0.278 0.782 3.40±1.03 4.10±1.26 2.545 0.013 73.49±5.21 73.80±5.16 0.250 0.803 86.53±2.70 80.23±3.10 9.066 0.001
2.3 两组并发症发生率对比
研究组并发症发生率11.43%低于对照组31.43%,差异有统计学意义(P<0.05)。 见表 3。
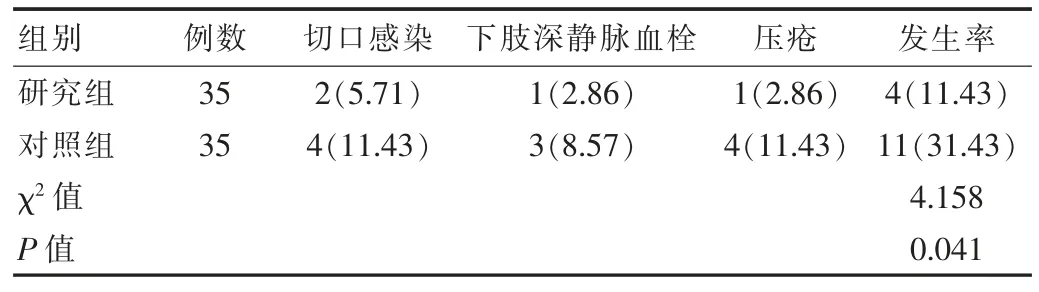
表3 两组并发症发生率比较[n(%)]
2.4 两组依从性、ADL 评分对比
干预前两组评分相比,差异无统计学意义(P>0.05),干预后研究组依从性、ADL 评分均高于对照组,差异有统计学意义(P<0.05)。 见表 4。
表4 两组依从性、ADL 评分对比[(),分]
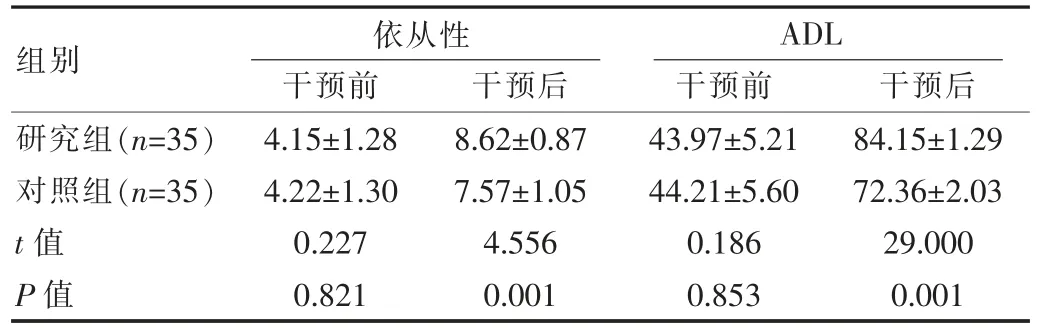
表4 两组依从性、ADL 评分对比[(),分]
组别 干预前 干预后研究组(n=35)对照组(n=35)t 值P 值依从性 ADL 4.15±1.28 4.22±1.30 0.227 0.821 8.62±0.87 7.57±1.05 4.556 0.001干预前43.97±5.21 44.21±5.60 0.186 0.853干预后84.15±1.29 72.36±2.03 29.000 0.001
2.5 两组满意度对比
研究组满意度94.29%高于对照组77.14%,差异有统计学意义(P<0.05)。 见表 5。
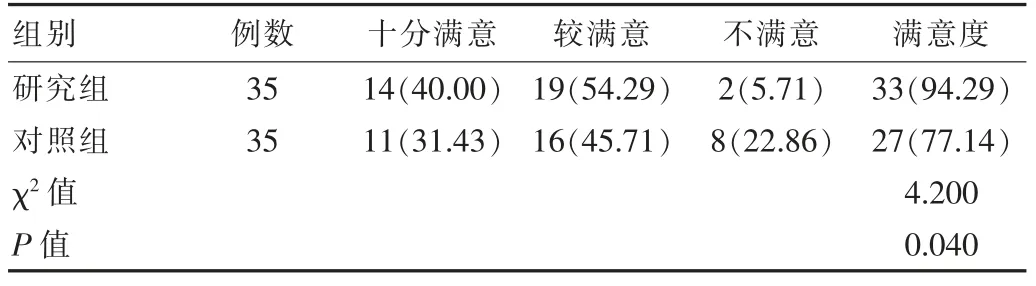
表5 两组满意度对比[n(%)]
3 讨论
2 型糖尿病作为代谢性疾病,具有病程较长、病情迁延不愈等特点,加上患者长时间处于高血糖状态,其机体代谢以及内分泌紊乱,加上疾病多发生于中老年人,其骨量明显降低,且骨脆性增加,对于钙元素的吸收功能较差,极易并发骨质疏松症[13-14]。 相关数据,与正常骨密度者相比,骨质疏松症患者出现骨折的风险更高[15]。一旦2 型糖尿病患者出现髋部骨折后,可引发疼痛、肿胀及活动受限等症状,加上基础疾病的影响,导致病情严重。
目前临床针对疾病多选择手术方式, 但大部分患者对疾病与手术的认知较差,且对手术结果的担忧,容易产生焦虑或者抑郁等情绪,直接影响手术结果,导致预后差[16]。 随后临床提出围术期护理的效果较好,可有效稳定患者负性情绪,同时降低术后并发症的发生率[17]。但实际工作中发现其效果并不理想,并未针对性考虑患者围术期可能出现的损害。 对此临床相关探究,认为在围术期实施损害控制评估,其主要针对机体脏器储备功能较差的手术患者,因对手术的耐受性较差,围术期可能出现较多严重并发症,为此进行损害控制评估,从而制订针对性、个体化的护理干预措施,以达到预防并发症、快速控制病情、消除负性情绪、术后快速恢复的目的[18-19]。该文研究结果中,研究组术后空腹血糖达标、餐后2 h 血糖达标、下床活动、住院时长均优于对照组(P<0.05)。干预前两组 SDS、SAS、VAS、Harris、依从性、ADL 评分相比,差异无统计学意义(P>0.05),干预后研究组优于对照组(P<0.05)。研究组并发症发生率11.43%低于对照组31.43%(P<0.05),但满意度94.29%高于对照组 77.14%(P<0.05),提示研究组满意度高,可减少术后并发症的发生率,促进血糖快速稳定,同时清除负性情绪,增强髋关节功能以及日常生活能力。以往损害控制多运用在严重且多发伤患者中,可有效降低不良事件的发生率,受到临床广泛认可[20]。将损害控制评估运用至围手期护理中,首先为患者进行疼痛评估,依据疼痛程度选择合适的镇痛方式,可有效促进疼痛消失,并为后续功能康复锻炼提供前提。 同时密切关注患者血糖水平,术前积极控制基础疾病,最大程度规避基础疾病对术术结果造成影响,为手术顺利开展提供保障[21]。手术前选择评估工具对患者手术风险及手术后的并发症情况进行测评,尽早制定相关干预,从而降低或者避免术后并发症的产生,促进术后早日康复[22]。 术后邀请营养师对患者的营养程度进行评价,依据结果制定个体化饮食方案,保证患者每日营养摄入均衡,同时增强体质[23]。 最后依据患者恢复情况,制定针对性运动计划,促进髋关节能力快速恢复,为预后提供保障。
综上所述,损害控制评估在围术期护理中效果更为明显,有效清除负性情绪,快速降低疼痛,稳定血糖水平,缩短住院时长,促进髋关节能力恢复,提升患者依从性以及满意度,减少严重并发症的产生,增强日常生活能力。

