经胸-乳入路腔镜甲状腺癌根治术治疗早期甲状腺乳头状癌的疗效及对应激激素、甲状腺球蛋白的影响
崔项,张晓剑,曹武杰
商丘市第一人民医院甲状腺乳腺外科,河南 商丘 476000
甲状腺癌为临床常见实体肿瘤,多发于中青年女性。早期甲状腺癌患者尽管于甲状腺内发现肿物,但因其未发生淋巴结及其他脏器转移,恶性程度低,且进展缓慢,临床多行手术切除。资料显示,常规手术尽管可有效切除病灶,改善患者预后,但常易留下显著瘢痕,不但影响患者美容需求,还易降低其皮肤触觉功能,甚至导致感觉异常。目前,随着腔镜技术逐渐成熟,腔镜甲状腺癌根治术(endoscopic radical thyroidectomy,ERT)已应用于临床,但究竟采取何种入路可获得最佳效果尚无定论。本研究将经胸-乳入路ERT应用于早期甲状腺乳头状癌(papillary thyroid carcinoma,PTC)患者的临床治疗,以评价其疗效并探究其对患者应激激素、甲状腺球蛋白(thyroglobulin,Tg)的影响,现报道如下。
1 对象与方法
1.1 研究对象
选取2014年7月至2018年6月于商丘市第一人民医院接受治疗的PTC患者82例为研究对象。纳入标准:经术前穿刺病理活检诊断为PTC;单侧病灶且病灶直径≤2 cm;符合手术适应证。排除标准:既往甲状腺手术史;多发病灶;颈部放射史;其他甲状腺疾病;合并其他恶性肿瘤;免疫机制异常;肝肾等脏器功能异常;合并重症内科疾病;甲状腺癌家族史;妊娠、哺乳期女性。82例PTC患者中,男21例,女61例;年龄21~62岁,平均(43.35±4.51)岁;病灶位置:左叶28例,右叶54例;病灶直径0.60~2.00 cm,平均(1.15±0.13)cm;TNM分期:TN期82例。采用随机数字表法将82例患者分为试验组(n
=41)与对照组(n
=41),两组患者各基线特征比较,差异均无统计学意义(P
>0.05)(表1)。本研究经医院伦理委员会批准,所有患者均知情并签署知情同意书。
表1 两组患者的基线特征
1.2 手术方法
试验组行经胸-乳入路ERT,患者气管插管全身麻醉,取侧卧位,分别于胸骨右缘与两乳头水平线处、两侧乳晕内上缘处各取一切口,分别长约10、5、5 mm,切开皮肤至深筋膜,将所配制生理盐水膨胀液注入皮下深筋膜,将腔镜置入,建立操作空间及操作孔,经深筋膜分离达胸骨下窝,用超声刀将颈阔肌分离至甲状软骨,切开颈白线,甲状腺组织充分显露,甲状腺被膜分离后,切除含有结节的患侧大部甲状腺组织。行术中冰冻检查,若报告为PTC则行根治性切除,行患侧叶全切及中央区淋巴结清扫术。在完整切除患侧腺体之后,根据快速病理检查癌肿大小确定下一步手术方式:单发且长径<10 mm的病灶,只做患侧叶甲状腺全切及中央区淋巴结清扫;如病灶长径≥10 mm或为多发,则进一步行峡部及对侧叶甲状腺全切及相应颈区淋巴结清扫。将切除标本置入标本袋内取出,经右乳晕缘置入引流管,皮下缝合胸骨旁观察戳孔切口,左侧乳晕缘戳孔切口直接胶布闭合,不需缝合。
对照组行常规手术治疗,患者气管插管全身麻醉,取仰卧位,胸骨切迹之上3~4 cm位置做切口,长6~8 cm,切开颈前皮肤及皮下各层,分开颈白线,先行切除PTC所在甲状腺叶含结节的甲状腺大部组织并送快速病理检查。如快速病理检查确诊为PTC,则甲状腺手术切除范围与颈部淋巴结清扫标准与试验组完全一致。将所切组织全部送检,盐水冲洗术区后置入颈部引流管后缝合切口。
1.3 观察指标
观察两组患者伤口长度、术中出血量、手术时间、术后引流量及术后住院时间。术前及术后7天比较两组患者血清促甲状腺激素(thyroid-stimulating hormone,TSH)、三碘甲状腺原氨酸(triiodothyronine,T)、甲状腺激素(thyroid hormones,T)甲状腺功能指标,血清皮质醇(cortisol,Cor)、去甲肾上腺素(norepinephrine,NE)、血管紧张素-2(angiotensin-2,AT-Ⅱ)、超氧化物歧化酶(superoxide dismutase,SOD)应激激素及Tg水平。比较两组患者术后并发症发生情况。
1.4 统计学方法
2 结果
2.1 手术相关指标的比较
试验组患者伤口长度、术后住院时间均明显短于对照组,术中出血量、术后引流量均明显少于对照组,手术时间明显长于对照组,差异均有统计学意义(P
<0.01)。(表2)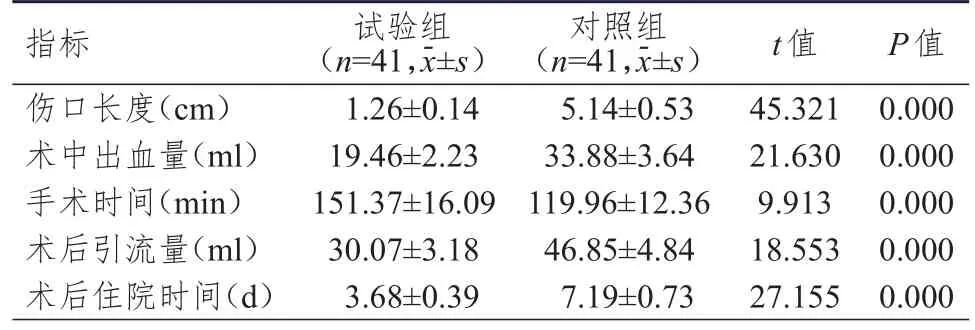
表2 两组患者手术相关指标的比较
2.2 甲状腺功能指标的比较
术前,两组患者血清TSH、T、T水平比较,差异均无统计学意义(P
>0.05);术后7天,两组患者血清TSH水平均升高,T、T水平均降低(P
<0.05),且试验组患者TSH水平明显高于对照组,T、T水平均明显低于对照组(P
<0.01)。(表3)
表3 两组患者甲状腺功能指标的比较
2.3 血清应激激素指标和Tg水平的比较
术前,两组患者血清Cor、NE、AT-Ⅱ、SOD、Tg水平比较,差异均无统计学意义(P
>0.05);术后7天,两组患者血清Cor、NE、AT-Ⅱ、Tg水平均降低,SOD水平升高(P
<0.05),且试验组患者血清Cor、NE、AT-Ⅱ、Tg水平均明显低于对照组,SOD水平明显高于对照组(P
<0.01)。(表4)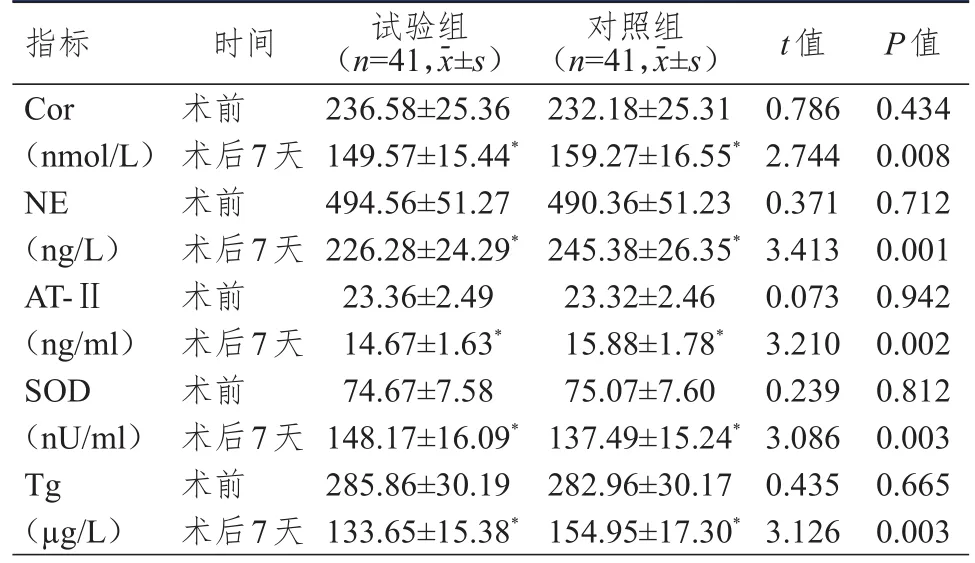
表4 两组患者血清应激激素指标和Tg水平的比较
2.4 并发症发生情况的比较
试验组患者并发症总发生率为4.88%(2/41),低于对照组的19.51%(8/41),差异有统计学意义(χ
=4.050,P
<0.05)。(表5)
表5 两组患者并发症发生情况[ n(%)]
3 讨论
PTC为甲状腺癌的主要类型,分化程度较低的PTC多预后良好。传统手术可有效切除病灶,已成为根治性治疗PTC的标准术式,且多数患者术后可获得5年甚至更长的生存时间。经胸-乳入路ERT是微创治疗早期PTC的重要术式,与传统手术相比较,经胸-乳入路ERT治疗早期PTC具有下述优势:①腔镜可放大局部组织,辨识度高,术野开阔,操作空间大,不但便于精准切除病灶,清扫中央区淋巴结,还可同期完成双侧甲状腺手术,具有较高的性价比;②ERT术中可彻底切除病灶,达到根治性手术的目的;③ERT戳孔小,损伤程度低,疼痛程度小,恢复快,术后并发症发生率低;④超声刀切割精准,热损伤小,有效避免损伤局部神经、血管,不但能够保护皮肤触觉功能,避免术后局部皮肤感觉异常,超声刀还可有效离断直径<3 mm的血管,充分止血,减少术中出血量;⑤ERT胸壁戳孔隐蔽且位置较低,术后颈部无瘢痕,胸壁戳孔愈合后形成瘢痕小,且乳晕皮肤颜色深,瘢痕隐蔽程度高,能够满足患者美容需求。在本研究中,试验组患者伤口长度、术后住院时间均明显短于对照组,术中出血量、术后引流量均明显少于对照组,手术时间明显长于对照组,并发症总发生率低于对照组。术后7天,试验组患者TSH水平明显高于对照组,T、T水平明显低于对照组,提示ERT治疗早期PTC创伤小,术后恢复快,可有效保护甲状腺功能,避免术后并发症发生,较常规手术具有显著优势。
手术创伤、疼痛均可产生强烈的应激反应,增加下丘脑-脑垂体-肾上腺皮质系统活性,引发交感神经兴奋,促进分泌多种应激激素,导致内环境紊乱,诱发血管痉挛收缩、炎性反应及血管内皮损伤,影响心血管、神经、免疫等多系统功能,诱发多种并发症,增加手术风险。血清应激激素水平是评价机体应激反应的重要指标。Cor为肾上腺分泌的类激素,可维持压力状态下机体正常生理功能,其水平异常升高可导致血压、血糖升高,糖耐量降低及免疫细胞数量改变等不良现象。NE为儿茶酚胺类激素,可经激动α、β受体维持心血管系统的稳定性,其水平升高可导致血管收缩、血压升高、组织器官血供减少。AT-Ⅱ为血管收缩素,可刺激术区血管强烈收缩,减少局部血流,影响甲状腺功能及术后恢复。高水平AT-Ⅱ还可经多种路径导致血压升高。SOD为抗氧化酶,可有效清除机体自由基,保护并修复细胞,避免细胞损伤。Tg为甲状腺分泌的蛋白质,是评价甲状腺癌的特异性指标,其表达水平与甲状腺癌的严重程度呈正相关。在本研究中,试验组患者血清Cor、NE、AT-Ⅱ、Tg水平均明显低于对照组,SOD水平明显高于对照组,说明ERT可有效切除早期PTC病灶,减少机体应激。对于ERT,既往研究多关注其对早期PTC的疗效,本研究创新性分析了其对应激激素的影响,为ERT的临床应用提供了参考。此外,ERT虽然对于单侧、50 px以下的结节短期治疗效果优于传统手术,但在适用人群中仍然存在局限性,尤其对于伴有淋巴结转移的患者,故临床需认真甄别适应证,以达到临床治疗的目的。
总之,经胸-乳入路ERT治疗早期PTC可有效切除病灶,改善患者甲状腺功能,且创伤小,应激反应弱,术后恢复快,并发症发生率低,值得临床推荐。

